La prueba de broncodilatación (PBD) es una herramienta fundamental para el estudio de la función pulmonar. El incremento del volumen espiratorio máximo en el primer segundo (FEV1) puede expresarse como valor absoluto en mililitros o como porcentaje de mejoría con respecto al valor teórico o al valor previo (basal). Al utilizar este último se puede cometer un sesgo ya que, cuanto menor sea éste mayor parecerá la respuesta. El objetivo de este estudio es determinar si existen diferencias al considerar una PBD como positiva si el incremento del FEV1 se refiere al valor teórico o al valor basal, y si estas diferencias estarían influidas por el grado de obstrucción inicial del paciente.
Material y métodosAnálisis retrospectivo de los resultados de PBD realizadas entre octubre de 1997 y febrero de 2008. Se compararon los resultados utilizando como referencia un incremento del 9% sobre el FEV1 teórico y un incremento del 12% sobre el FEV1 basal. Se dividió la muestra en 3 grupos en función del grado inicial de obstrucción: no obstruido (FEV1 mayor del 80% del valor teórico), leve (FEV1 de entre el 60 y el 80% del valor teórico) y moderada a grave (FEV1 menor del 60% del valor teórico). Se calculó el índice κ de concordancia entre ambos métodos.
ResultadosSe analizaron 4.352 PBD. La concordancia entre ambos métodos fue muy buena (κ=0,832). En el grupo sin obstrucción inicial (n=3007) el índice k fue de 0.781, en el grupo con obstrucción leve (n=1.067) el índice κ fue de 0,966 y en el grupo con obstrucción moderada a grave (n=278) el índice κ fue de 0,788.
ConclusionesEl estudio demuestra que aunque hay una buena concordancia entre ambos índices, en los pacientes con obstrucción inicial moderada a grave y en los pacientes inicialmente no obstruidos esta concordancia tiende a ser menor.
The bronchodilator test (BDT) is an important tool used in pulmonary function. Changes in forced expiratory volume in one second (FEV1) can be expressed as absolute change, or per cent of initial or predicted value. When the initial value is used, there may be a bias, as the smaller this value is, the greater the response will be. The main objective of this study is to establish whether there is any difference in using per cent of the initial spirometry value or per cent of the predicted value in order to consider a bronchodilator test positive, and if the initial obstruction of the patient influences such differences.
Material and methodsA retrospective analysis of the BDT made between October 1997 and February 2008. The results using an increase of 9% from the predicted FEV1 were compared with using 12% from the initial FEV1. The patients were divided into three groups depending on initial obstruction: no obstruction (FEV1>80% of predicted), mild (FEV1=60–80% of predicted) and moderate-severe (FEV1<60% of predicted). The kappa index of agreement between both methods was calculated.
ResultsA total of 4352 BDT were analysed. The agreement between both methods was high (k=0.832). In the group without initial obstruction (N=3007) the kappa index was 0.781, in the mild obstruction group (N=1067) the kappa index was 0.966 and in the moderate-severe group (N=278) it was 0.788.
ConclusionThis study demonstrates that, although there is a good agreement between both methods, in patients with initial moderate-severe obstruction and in patients without initial obstruction this agreement tends to be lower.
La prueba de broncodilatación (PBD) es una herramienta fundamental en el estudio de la función pulmonar. Consiste en realizar una espirometría basal y repetirla un tiempo después de administrar una medicación broncodilatadora. Esta medicación habitualmente se administra inhalada en forma de broncodilatador de acción rápida y la prueba se repite 20 o 30 min después1. La espirometría forzada informa acerca de la existencia de obstrucción al flujo aéreo intrapulmonar y la PBD aporta datos sobre la reversibilidad de aquélla. Su utilidad es máxima en el diagnóstico del asma, enfermedad caracterizada por una limitación al flujo aéreo intrapulmonar, parcial o totalmente reversible, espontáneamente o con medicación broncodilatadora2.
La variabilidad tanto intraindividual como interindividual de la respuesta broncodilatadora hace difícil establecer un punto de corte a partir del que se pueda considerar la prueba como positiva. Además, no existe un consenso claro acerca de cómo debe expresarse la respuesta broncodilatadora, qué variables se deben usar o qué medicación y forma de administrarla son más adecuadas para realizar la prueba3.
Las 3 formas más usuales de expresar la respuesta broncodilatadora son porcentaje respecto al valor previo, porcentaje respecto al valor teórico e incremento absoluto, habitualmente del volumen espiratorio máximo en el primer segundo (FEV1)1. Hay pocos trabajos realizados con niños que evalúen cuál es el mejor punto de corte para considerar la prueba como positiva o que estudien qué índice es mejor para evaluar esta respuesta. Si se emplea el índice que relaciona el FEV1 posbroncodilatador (FEV1post) con el valor previo, puede ocurrir que la respuesta parezca mayor cuanto menor sea el FEV1 con el que se compara (basal). Por este motivo, algunos autores prefieren relacionar el FEV1post con el valor teórico4. Otra ventaja de relacionar el FEV1post con el valor teórico es que, de este modo, la respuesta broncodilatadora no depende de la edad, la talla o el calibre bronquial5.
El objetivo de este estudio es determinar si existen diferencias al considerar una PBD como positiva si se emplea como punto de corte un incremento del FEV1 del 9% sobre el valor teórico o del 12% sobre el valor basal, y si estas diferencias estarían influidas por el grado de obstrucción inicial del paciente.
Materiales y métodoSe realizó un análisis retrospectivo de los resultados obtenidos en las PBD realizadas en pacientes diagnosticados de asma en la consulta entre octubre de 1997 y febrero de 2008. Se excluyeron los casos duplicados y aquellos en los que la falta de algún dato hacía imposible el cálculo del FEV1 teórico.
La espirometría forzada se llevó a cabo según las normas de la American Thoracic Society (ATS)1,3,6, la European Respiratory Society (ERS)1,3,7 y la Sociedad Española de Patología Respiratoria (SEPAR)8. En todos los casos se utilizó el mismo espirómetro MasterScreen (Jaeger, Alemania). Se repitió la espirometría hasta alcanzar 3 registros aceptables, con un máximo de 8 intentos. La duración mínima aceptada de la maniobra fue de 3 segundos y el pico espiratorio máximo mínimo fue del 80% del valor teórico, esto con la intención de descartar esfuerzos submáximos. Se eligió la curva con mayor FEV1. La PBD se realizó 20min después de administrar una dosis de 400 μg de salbutamol inhalado (Ventolin®) con cámara espaciadora o mediante un dispositivo de inhalación de polvo seco activado por la respiración (Ventilastín Novolizer®), en función de la edad del paciente y del sistema al que estuviese más habituado. En todos los casos se había suspendido con anterioridad la medicación broncodilatadora para no interferir en los resultados de la prueba.
Para considerar una PBD como positiva se utilizaron 2 criterios diferentes: un incremento del 9% del FEV1 sobre el valor teórico para la edad, el peso y la talla de cada paciente o un incremento del 12% del FEV1 sobre su valor basal. Los valores teóricos de referencia se extrajeron de los publicados por Zapletal9. Se utilizó el índice estadístico κ para evaluar el grado de concordancia entre ambos métodos, más allá de la debida al azar. Este índice puede tomar valores entre 1 (acuerdo completo) y −1 (completo desacuerdo); un valor de 0 indica que el acuerdo es debido al azar. Para la catalogación de las concordancias halladas se utilizaron los siguientes criterios: débil para un índice de entre 0,21 y 0,40; moderada de entre 0,41 y 0,60; buena de entre 0,61 y 0,80, y muy buena para valores mayores de 0,8010,11. El análisis se realizó inicialmente con todos los sujetos de la muestra. Posteriormente, se estudiaron 3 grupos en función del grado de obstrucción: no obstruido (FEV1 mayor del 80% del valor teórico), leve (FEV1 comprendido entre el 60 y el 80% del valor teórico) y moderada a grave (FEV1 menor del 60% del valor teórico). Los cálculos estadísticos se hicieron con el programa SPSS 15.0 para Windows (SPSS Inc., 1989–2006).
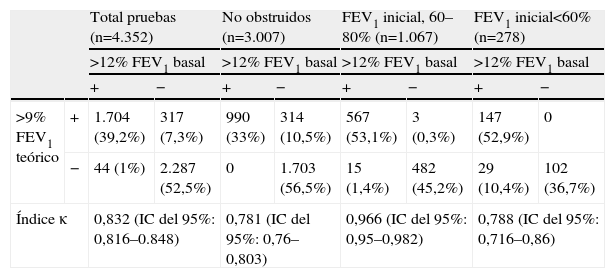
ResultadosSe analizaron un total de 4.352 PBD. La edad media de los pacientes fue 10,22 años (3,2 a 18 años). Al considerar el criterio del 9% sobre el valor teórico, resultaron positivas un total de 2.021 PBD (46,44%). Al utilizar el criterio del 12% sobre el valor basal, las PBD positivas fueron 1.748 (40,16%). Sobre la base de ambos criterios, en 3.991 casos (91,7%) los resultados fueron coincidentes (en ambos fueron positivos o negativos). Cuarenta y cuatro casos (1,01%) resultaron positivos al comparar el FEV1post con el valor basal, pero no al hacerlo con el valor teórico. El caso contrario (sólo positiva frente al valor teórico) ocurrió en 317 pruebas (7,28%). La concordancia entre ambos criterios fue muy buena (κ=0,832; intervalo de confianza (IC) del 95%: 0,816 a 0,848).
Las pruebas se dividieron en función del grado de obstrucción inicial. En el grupo de obstrucción leve (FEV1 de entre el 60 y el 80%) se incluyeron 1.067 pruebas, y en el grupo de obstrucción moderada a grave (FEV1 menor del 60%) se incluyeron 278. En las 3.007 pruebas restantes, el FEV1 inicial era mayor del 80% y se incluyeron en el grupo sin obstrucción inicial.
En el grupo sin obstrucción inicial coincidieron los resultados de ambos métodos en 2.693 PBD (89,55%). Trescientas catorce pruebas (10,45%) fueron positivas al comparar el FEV1post con el valor teórico y no con el valor basal, mientras que en ningún caso la prueba resultó positiva al comparar el FEV1post exclusivamente con el valor basal. El grado de concordancia en este grupo fue bueno (κ=0,781; IC del 95%: 0,76 a 0,803).
En el grupo de obstrucción leve, el resultado de las pruebas coincidió con ambos criterios en 1.049 casos (98,31%). Tan sólo 15 pruebas (1,4%) fueron positivas al comparar exclusivamente el FEV1post con el valor basal y 3 casos (0,3%) lo fueron al comparar únicamente el FEV1post con el valor teórico. La concordancia entre ambos criterios en este grupo fue muy buena (κ=0,966; IC del 95%: 0,95 a 0,982).
En el grupo de obstrucción moderada a grave, los resultados coincidieron con ambos métodos en 249 pruebas (89,56%). En ningún caso la prueba resultó positiva al compararla con el valor teórico y no con el valor basal, pero en 29 ocasiones (10,4%) el resultado fue positivo frente al valor basal y no frente al valor teórico. La concordancia entre ambos criterios en este grupo fue buena (κ=0,788; IC del 95%: 0,716 a 0,86).
Un resumen de los resultados obtenidos se expone en la tabla 1.
Comparación de los resultados en función del método empleado
| Total pruebas (n=4.352) | No obstruidos (n=3.007) | FEV1 inicial, 60–80% (n=1.067) | FEV1 inicial<60% (n=278) | ||||||
| >12% FEV1 basal | >12% FEV1 basal | >12% FEV1 basal | >12% FEV1 basal | ||||||
| + | − | + | − | + | − | + | − | ||
| >9% FEV1 teórico | + | 1.704 (39,2%) | 317 (7,3%) | 990 (33%) | 314 (10,5%) | 567 (53,1%) | 3 (0,3%) | 147 (52,9%) | 0 |
| − | 44 (1%) | 2.287 (52,5%) | 0 | 1.703 (56,5%) | 15 (1,4%) | 482 (45,2%) | 29 (10,4%) | 102 (36,7%) | |
| Índice κ | 0,832 (IC del 95%: 0,816–0.848) | 0,781 (IC del 95%: 0,76–0,803) | 0,966 (IC del 95%: 0,95–0,982) | 0,788 (IC del 95%: 0,716–0,86) | |||||
FEV1: volumen espiratorio máximo en el primer segundo; IC: intervalo de confianza.
>9% FEV1 teórico: incremento del FEV1 mayor del 9% con respecto al valor teórico para la talla, el peso, la edad y el sexo.
>12% FEV1 basal: incremento del FEV1 mayor del 12% con respecto al valor basal del paciente.
La respuesta bronquial a un fármaco broncodilatador es una respuesta fisiológica que integra diversos elementos: epitelio de la vía aérea, fibras nerviosas, mediadores y músculo liso bronquial. Debido a la gran variabilidad de la respuesta entre unas personas y otras, pretender evaluar la respuesta de la vía aérea y la posible utilidad del tratamiento broncodilatador en un paciente concreto con una única PBD es, cuanto menos, simplista1.
No existe un consenso claro acerca de cuándo considerar una PBD como positiva, ni de qué medicación, dosis y vía de administración son las mejores para realizarla. En general, se acepta el uso de un broncodilatador de acción rápida como el salbutamol, inhalado a dosis entre 200 y 400μg. En los niños, la fracción pulmonar disponible de broncodilatador en relación con la dosis administrada es menor que en los adultos3,12, por lo que para realizar todas las PBD se emplearon dosis de 400μg.
Los métodos más empleados para considerar una prueba como positiva consisten en expresar el incremento del FEV1 como valor absoluto en mililitros, como porcentaje del valor teórico del FEV1 para ese rango de edad, peso y talla o como porcentaje del valor basal del paciente. Al ser una variable cuantitativa, el punto de corte ha de fijarse artificialmente, sin que haya un valor claro a partir del cual considerar la prueba como positiva13. Hay consenso en cuanto a clasificar como positivas aquellas respuestas mayores del percentil 95 de la respuesta que presentan individuos sanos cuando se les administra un broncodilatador14,15.
Hay otras variables espirométricas que se han relacionado con la obstrucción bronquial y que podrían emplearse para valorar la respuesta broncodilatadora. Sin embargo, ni el flujo espiratorio forzado entre el 25 y el 75% (FEF25–75%) de la capacidad vital forzada (FVC), ni la relación entre el FEV1 y la capacidad vital se han validado para usarse en la PBD. El FEF25–75% es muy variable y depende en gran medida de la FVC, que cambia mucho en los pacientes obstruidos en función del tiempo espiratorio. Si cambia la FVC, el valor del FEF25–75% posbroncodilatador no es comparable con el valor previo, por lo que éste no es un parámetro útil1.
En los adultos, un incremento total del FEV1 de 200ml se considera significativo y, por tanto, la prueba se evaluaría como positiva1,2. En los niños, los volúmenes pulmonares son más pequeños y varían en función de los valores antropométricos, lo que dificulta en ellos la aplicación de este criterio4. En la actualidad no hay estudios validados con valores de referencia del incremento del FEV1 en función de la edad, el peso y la talla aplicables a la población española.
Sí se han realizado trabajos en los que se estudia la respuesta broncodilatadora en niños y en los que se establecen los puntos de corte para considerar una prueba como positiva cuando el incremento del FEV1 es mayor del 9 al 10% sobre el valor teórico o del 12 al 14% sobre el valor basal15,16. Según el protocolo establecido en la consulta de este estudio, se han tomado como referencia los valores del 9% sobre el valor teórico y del 12% sobre el valor basal.
Las últimas guías conjuntas de la ATS y de la ERS recomiendan usar el porcentaje sobre el valor basal y el incremento absoluto del FEV1 para valorar la PBD. Los puntos de corte para considerar la prueba como positiva se establecen en 12% y 200ml respectivamente, pero no fijan valores aplicables para niños1,2.
Con anterioridad a estas recomendaciones, algunos autores habían postulado que usar como referencia el FEV1 basal del paciente puede conllevar un sesgo matemático4,5,17–19. Al incluir el FEV1 inicial en el denominador, cuanto menor sea éste mayor será la respuesta broncodilatadora. Este problema podría tener mayor importancia cuando se realiza la PBD en niños, en los que los volúmenes pulmonares son de por sí pequeños. Sin embargo, al referir el incremento del FEV1 al FEV1 teórico se obviaría este sesgo. Además, otra ventaja añadida de este método es que no está influido por la edad, el peso ni la talla del paciente, aunque se plantea el problema de qué valores de referencia emplear y de si estos reflejan adecuadamente las características de la población que se está estudiando.
El objetivo final de este estudio fue determinar si existen diferencias al considerar una PBD como positiva en función de si se compara el incremento del FEV1 con el FEV1 basal del paciente o con el FEV1 teórico. Aunque ésta es una idea ya descrita en la literatura médica, no hay estudios en niños que evalúen si estas diferencias realmente son significativas.
Los resultados obtenidos muestran que, en general, no hay grandes diferencias al emplear un método u otro, con una concordancia muy buena (κ=0,832) entre ambos criterios. Sin embargo, sí hay diferencias si se analizan los resultados en función del grado inicial de obstrucción del paciente.
En el grupo con un grado inicial de obstrucción leve, la concordancia entre ambos métodos fue todavía mejor (κ=0,966), por lo que se pone de manifiesto que en estos pacientes se puede utilizar uno u otro método indistintamente.
En el grupo con obstrucción moderada a grave, los resultados son diferentes. Si bien el grado de concordancia fue también bueno (κ=0,788), hay que resaltar que uno de cada 10 casos resultó positivo exclusivamente frente al valor basal.
En el grupo sin obstrucción inicial también se pueden encontrar PBD con resultados positivos, ya que el FEV1 inicial mayor del 80% del valor teórico no descarta la posibilidad de una PBD positiva20. El grado de acuerdo entre los dos métodos, aunque es bueno, es incluso peor que en el grupo más obstruido (κ=0,781). En este grupo es destacable que una de cada 10 PBD resultaron positivas sólo frente al valor teórico y que ninguna prueba resultó positiva frente al valor basal, justo la situación inversa que en el grupo más obstruido. Estos datos son esperables, ya que en los pacientes no obstruidos el valor del FEV1 inicial es muy similar al valor del FEV1 teórico (media de 92,94%; desviación típica de 9,82% del FEV1 teórico). En esta situación, un incremento del 12% sobre el valor basal será siempre más exigente que uno del 9% sobre el valor teórico. Ésta es la explicación de que haya muchos casos positivos frente al valor teórico que son negativos frente al valor basal, mientras que no hay ninguna PBD positiva frente al valor basal que no sea positiva frente al valor teórico (si hay un incremento del 12% sobre el valor basal existirá también un incremento del 9% sobre el valor teórico).
Por tanto, el grado de acuerdo entre ambos métodos es muy bueno cuando el FEV1 inicial toma valores de entre el 60 y el 80% (obstrucción leve), pero tiende a ser peor cuando el FEV1 inicial se aleja de estos valores (pacientes más obstruidos o pacientes no obstruidos). Cuando el FEV1 inicial es menor del 60%, encontramos un 10% de respuestas positivas sólo frente al valor basal y ninguna respuesta positiva exclusivamente frente al valor teórico. Cuando es mayor del 80%, encontramos un 10% de PBD positivas sólo frente al valor teórico y ninguna positiva exclusivamente frente al valor basal. Como ya se ha comentado con anterioridad, al referir el incremento del FEV1 al valor basal del paciente, éste se sitúa en el denominador de la ecuación y hace más probable un resultado positivo cuando sus valores son bajos y un resultado negativo cuando sus valores son elevados. Si se tiene esto en cuenta, la mayoría de las PBD positivas exclusivamente frente al FEV1 basal en los pacientes con obstrucción moderada a grave (FEV1 menor del 60%) probablemente correspondan a falsos positivos de este método, mientras que la mayor parte de las PBD positivas sólo frente al FEV1 teórico en los pacientes no obstruidos (FEV1 mayor del 80%) probablemente sean falsos negativos del método comparativo frente al basal.
Estos resultados sólo pueden aplicarse a poblaciones similares a la estudiada, por lo que su validez queda limitada a la edad pediátrica. Es posible que en adultos, en los que los volúmenes pulmonares son generalmente mayores, estas diferencias sean menos importantes. Además, en ellos se puede aplicar el método del incremento de 200ml en el valor absoluto del FEV1. Sería interesante que se realizaran estudios para conocer si los resultados de este trabajo son extrapolables a la población adulta.
Aunque el presente estudio posee las limitaciones ya desarrolladas en la discusión, al basarse en una muestra suficientemente amplia, apoya la idea ya descrita de que al referir el incremento del FEV1 en una PBD al valor basal del paciente se puede cometer un error si los valores basales del paciente son muy pequeños y obtener resultados falsamente positivos. Además, se ha observado que este error también puede darse en sentido inverso y que en pacientes sin obstrucción inicial referir el incremento del FEV1 al valor basal puede dar como resultado falsos negativos. En la opinión de los autores, al realizar una PBD a un paciente pediátrico se debería referir el incremento del FEV1 al valor basal y considerar la prueba como positiva si el incremento es mayor del 12%, tal como lo recomiendan las guías actuales. Sin embargo, en los pacientes muy obstruidos este método daría lugar a una sobreestimación de la respuesta broncodilatadora, por lo que en estos pacientes sería más adecuado considerar la PBD positiva cuando el incremento del FEV1 fuese mayor del 9% sobre el valor teórico.