Los objetivos de este documento de consenso han sido establecer una lista estandarizada de medicamentos de alto riesgo en pediatría y recoger las prácticas recomendadas para su uso seguro, con el fin de promover la implementación de programas dirigidos a prevenir errores de medicación en los centros sanitarios.
MétodoEn su realización participaron el Ministerio de Sanidad, el Instituto para el Uso Seguro de los Medicamentos, la Asociación Española de Pediatría y la Sociedad Española de Farmacia Hospitalaria, así como representantes autonómicos. Se utilizó como referencia el documento de Recomendaciones para el uso seguro de los medicamentos de alto riesgo, cuyo contenido se adaptó y amplió para abordar los problemas específicos de la población pediátrica, considerando la evidencia disponible.
ResultadosEl documento proporciona una lista de referencia de medicamentos de alto riesgo en pediatría. Recomienda que los centros sanitarios, además de priorizar las intervenciones en anticoagulantes, insulinas, opiáceos, bloqueantes neuromusculares, potasio IV, metotrexato oral y citostáticos, en pediatría consideren agonistas adrenérgicos IV, aminoglucósidos y vancomicina, medicamentos para sedación moderada y mínima, nutrición parenteral y paracetamol IV. Incide en la necesidad de implementar múltiples prácticas seguras en todas las etapas del circuito de los medicamentos, priorizando aquellas de mayor efectividad, contando con la participación de pediatras, farmacéuticos y otros profesionales sanitarios. También resalta la importancia de la participación activa de pacientes y cuidadores. Finalmente, recoge prácticas generales comunes a todos estos medicamentos y prácticas específicas para cada grupo farmacológico o medicamento prioritario, que deben combinarse para mejorar la seguridad.
ConclusiónDesarrollar programas de mejora de la seguridad de los medicamentos de alto riesgo en pediatría es esencial para reducir los errores de medicación en esta población vulnerable. La implantación de prácticas seguras debe ir acompañada de un seguimiento continuo y de una actualización periódica para garantizar su efectividad y fortalecer la cultura de seguridad en los centros sanitarios.
The objectives of this consensus document were to establish a standardized list of high-risk medications for the pediatric population and to compile the recommended practices for their safe use with the aim of promoting the implementation of medication error prevention programs in health care centers.
MethodThe Ministry of Health, the Spanish Institute for Safe Medication Practices, the Spanish Association of Pediatrics and the Spanish Society of Hospital Pharmacy and regional administration representatives participated in the project. The Recommendations for the Safe Use of High-Risk Medications was used as reference, and its contents adapted and expanded to address specific issues in the pediatric population based on the current evidence.
ResultsThe document provides a reference list of high-risk medicines in pediatric care. It recommends that health care centers, in addition to prioritizing interventions in relation to anticoagulants, insulins, opioids, neuromuscular blockers, IV potassium, oral methotrexate and cytostatic agents, also consider interventions for IV adrenergic agonists, aminoglycosides and vancomycin, drugs for moderate and minimal sedation, parenteral nutrition and IV paracetamol in pediatric patients. The document emphasizes the need to implement multiple safe practices at every stage of the medication use process, prioritizing those with the greatest effectiveness, and involving pediatricians, pharmacists and other healthcare professionals. It also highlights the importance of active involvement by patients and caregivers. Finally, it provides general guidelines common to all these medications, as well as specific practices for each prioritized pharmacological group or medication, which should be combined to enhance pediatric patient safety.
ConclusionDeveloping programs to increase the safety of high-risk medications in pediatric patients is essential in order to reduce medication errors in this vulnerable population. The implementation of safe practices should be accompanied by continuous monitoring and periodic updates to guarantee effectiveness and strengthen the safety culture in health care centers.
Los errores de medicación siguen siendo una de las principales causas de daños evitables en los sistemas de salud de todo el mundo, según la Organización Mundial de la Salud (OMS). De hecho, los eventos adversos derivados de errores en el uso de los medicamentos pueden representar hasta el 50% de los daños evitables relacionados con la asistencia sanitaria1. En respuesta a este problema, la OMS lanzó en 2017 el tercer reto mundial de seguridad del paciente Medicación sin daño1 y posteriormente adoptó el Plan de acción mundial para la seguridad del paciente 2021-20302, que incluye una estrategia específica dirigida a implantar prácticas que mejoren la seguridad del uso de los medicamentos, centradas en las recomendaciones del tercer reto. La iniciativa Medicación sin daño definió un marco estratégico con tres áreas prioritarias de actuación, entre las que se encuentran las situaciones de alto riesgo, que incluyen los medicamentos de alto riesgo y la atención a los pacientes que son más vulnerables a los errores de medicación, como son los pacientes pediátricos3.
Los medicamentos de alto riesgo son aquellos que, cuando se produce un error en el curso de su utilización, tienen una probabilidad muy elevada de causar daños graves o incluso mortales. Este concepto clave en seguridad del paciente fue introducido por el Institute for Safe Medication Practices (ISMP) para identificar medicamentos diana en los que centrar los esfuerzos y dirigir las intervenciones de mejora4. Por otra parte, los pacientes pediátricos constituyen un colectivo especialmente vulnerable debido a que presentan diversos factores que aumentan tanto la frecuencia de errores de medicación como la gravedad de los eventos adversos asociados5,6. Por ello, en este grupo de pacientes resulta aún más crucial implementar medidas eficaces para prevenir errores en el manejo de estos medicamentos y minimizar las consecuencias graves o fatales que puedan derivarse1.
En nuestro país, el Ministerio de Sanidad, en el marco de la Estrategia de seguridad del paciente del Sistema Nacional de Salud7, ha promovido la adopción de prácticas seguras con los medicamentos de alto riesgo, así como el desarrollo de intervenciones específicas para reducir la aparición de errores de medicación en pacientes pediátricos. En 2023, en colaboración con el ISMP-España, publicó el documento de Recomendaciones para el uso seguro de los medicamentos de alto riesgo8, dirigido a ayudar a los profesionales a gestionar estos medicamentos de manera segura en los centros sanitarios. Este documento señalaba que determinadas unidades, como las de atención pediátrica, podrían adaptar las listas de medicamentos de alto riesgo ya existentes e incorporar otros medicamentos considerados de alto riesgo en estos pacientes, así como las prácticas seguras correspondientes.
Los objetivos de este documento de consenso han sido proporcionar una lista estandarizada de medicamentos de alto riesgo en la población pediátrica y recoger las prácticas recomendadas para su utilización segura, con el fin de promover la implementación de programas dirigidos a prevenir errores de medicación en estos pacientes en los centros sanitarios de nuestro país.
MétodosEn la realización de este documento con recomendaciones para el uso seguro de los medicamentos de alto riesgo en pediatría participaron el Ministerio de Sanidad, el Instituto para el Uso Seguro de los Medicamentos (ISMP-España), la Asociación Española de Pediatría (AEP) y la Sociedad Española de Farmacia Hospitalaria (SEFH), así como representantes de las comunidades autónomas. Inicialmente se constituyó un comité de dirección y un comité científico con miembros de los organismos y sociedades participantes. Además, la AEP y la SEFH designaron un comité técnico de expertos en seguridad de medicamentos, integrado por miembros de grupos de trabajo de cada sociedad.
Para su realización, se consideró como documento de referencia las Recomendaciones para el uso seguro de los medicamentos de alto riesgo8, cuyo contenido se adaptó y amplió considerando los problemas de seguridad específicos de la población pediátrica. Su elaboración incluyó varias etapas.
- -
Elaboración de un borrador inicial del documento.
Los miembros del comité científico desarrollaron un borrador inicial con una lista de medicamentos de alto riesgo para pediatría, las indicaciones para la gestión de estos medicamentos en los centros sanitarios y las prácticas seguras generales, y establecieron los grupos o medicamentos específicos de alto riesgo en los que actuar de manera prioritaria.
Para ello, se consideró el documento general previo de recomendaciones y la información recabada mediante una revisión de la evidencia disponible en la base de datos PubMed y en páginas web de agencias gubernamentales, organismos dedicados a la seguridad y sociedades científicas. Asimismo, se tuvieron en cuenta los incidentes graves recogidos en el sistema de notificación del ISMP-España y en el Sistema de Notificación y Aprendizaje para la Seguridad del Paciente (SiNASP).
De forma paralela, los miembros del comité de expertos elaboraron las recomendaciones de prácticas seguras para los grupos o medicamentos de alto riesgo prioritarios, que fueron revisadas por el comité científico e incorporadas al primer borrador completo del documento. Por último, este borrador fue revisado por el Ministerio de Sanidad.
- -
Revisión del borrador inicial por parte de las comunidades autónomas.
El borrador inicial fue enviado por el Ministerio de Sanidad a las comunidades autónomas para su revisión por parte de los representantes de la Estrategia de Seguridad del Paciente, profesionales clínicos y/o expertos en uso seguro del medicamento.
- -
Elaboración del documento definitivo.
El comité científico y el comité de dirección analizaron los comentarios y propuestas de modificaciones sobre el contenido del borrador inicial, que fueron formulados por los profesionales de las comunidades autónomas, y elaboraron el documento definitivo.
ResultadosEn este artículo se presenta una versión resumida del documento de Recomendaciones para el uso seguro de los medicamentos de alto riesgo en pediatría, cuyo texto completo está disponible para consulta9.
Apartado I. Lista de referencia de los medicamentos considerados de alto riesgo en pediatríaEl documento proporciona una lista de referencia de los medicamentos de alto riesgo en pacientes pediátricos (tabla 1), que se ha elaborado considerando los medicamentos utilizados en niños de las listas de medicamentos de alto riesgo para hospitales y para pacientes crónicos del documento de Recomendaciones para el uso seguro de los medicamentos de alto riesgo8 y las listas específicas recogidas en la bibliografía para esta población10–15.
Lista de medicamentos de alto riesgo en pacientes pediátricos
| Grupos terapéuticos |
|---|
| - Agentes inotrópicos IV (p. ej., digoxina, milrinona, levosimendán) |
| - Agonistas adrenérgicos IV (p. ej., DOPamina, DOBUTamina, EPINEFrina, FENILEFrina, isoprenalina, noradrenalina) |
| - Anestésicos generales inhalados e IV (p. ej. ketamina, propofol, sevoflurano, isoflurano) |
| - Antiarrítmicos IV (p. ej., adenosina, amiodarona, flecainida, lidocaína) |
| - Antibióticos aminoglucósidos(p. ej., amikacina, gentamicina) |
| - Antivirales(p. ej., aciclovir, ganciclovir) |
| - Anticoagulantes orales (p. ej., acenocumarol, dabigatrán, rivaroxabán) |
| - Antiepilépticos de estrecho margen (p.ej., fenitoína, fenobarbital, valproico) |
| - Antipsicóticos (p. ej., clorpromazina, haloperidol, risperidona, levomepromazina) |
| - B-bloqueantes adrenérgicos (p. ej., propranolol, carvedilol, esmolol, labetalol) |
| - Benzodiazepinas y análogos (p. ej., clobazam, clonazepam, diazepam, zolpidem) |
| - Bloqueantes neuromusculares (p. ej., suxametonio, rocuronio) |
| - Citostáticos, parenterales y orales |
| - Diuréticos del asa (p. ej., furosemida) |
| - Heparina y otros anticoagulantes parenterales (p. ej., heparina sódica, heparinas de bajo peso molecular) |
| - Hipoglucemiantes orales (p. ej., gliBENCLAMida, liraglutida, metformina, semaglutida) |
| - Inhibidores directos de la trombina (p. ej., argatrobán, bivalirudina) |
| - Inmunosupresores (p. ej., ciclosporina, tacrolimus, micofenolato) |
| - Insulinas IV y subcutáneas |
| - Medicamentos para sedación moderada y mínima(p. ej., midazolam, ketamina, propofol, dexmedetomidina, hidrato de cloral) |
| - Medicamentos que se administran por vía epidural o intratecal |
| - Nutrición parenteral |
| - Opiáceos IV, transdérmicos y orales (todas las presentaciones) |
| - Prostanoides IV e inhalados |
| - Soluciones cardiopléjicas |
| - Soluciones de glucosa hipertónica (≥20%) |
| - Trombolíticos (p. ej., alteplasa, uroquinasa) |
| - Vasopresina y análogos (p. ej., desmopresina, terlipresina) |
| Medicamentos específicos |
| - Amfotericina B liposomal |
| - Calcio IV (gluconato, cloruro) |
| - Clonidina |
| - Cloruro potásico IV (solución concentrada) |
| - Cloruro sódico hipertónico (>0,9%) |
| - EPINEFrina IM, SC |
| - Fosfato potásico IV |
| - Nitroprusiato sódico IV |
| - Paracetamol IV |
| - Sulfato de magnesio IV |
| - Vancomicina |
IM: intramuscular; IV: intravenoso; SC: subcutáneo.
En negrita se indican los medicamentos específicos para pacientes pediátricos que no están incluidos en las listas de referencia recogidas en el documento de Recomendaciones para el uso seguro de los medicamentos de alto riesgo8.
Esta lista debe ser utilizada como referencia por los centros sanitarios para establecer su propia relación de medicamentos de alto riesgo en la población pediátrica, como punto de partida para iniciar y priorizar sus actividades de prevención (véase apartado II).
Apartado II. Recomendaciones para la gestión de los medicamentos de alto riesgo en los centros sanitariosLa OMS y organizaciones expertas en seguridad inciden en la necesidad de que los centros desarrollen e implementen un programa de mejora de la seguridad de los medicamentos de alto riesgo, dirigido a reducir los errores en todas las fases de su circuito de utilización3,8,16–25. Dicho programa debe ser un objetivo prioritario del centro y contar con un apoyo y liderazgo institucionales, que trasladen su importancia a toda la organización.
El programa de gestión de los medicamentos de alto riesgo del centro se debe fortalecer y complementar considerando los problemas de seguridad específicos de la población pediátrica. Para ello, deben participar pediatras, farmacéuticos y otros profesionales involucrados en la atención a este colectivo, que desarrollarán iniciativas específicas dirigidas a pacientes pediátricos, de forma coordinada con las prácticas generales que se acometan en el centro, y se encargarán de su traslado a la práctica asistencial.
Las actuaciones que los centros deben acometer para desarrollar un programa de reducción de errores con los medicamentos de alto riesgo son:
1Elaborar una lista de medicamentos de alto riesgo propia del centro en los que priorizar la implantación de prácticas segurasPara los pacientes pediátricos se establecerá una lista propia del centro, utilizando como referencia la lista general de medicamentos de alto riesgo recogida en el apartado anterior y el tipo de pacientes atendidos. Esta lista incluirá, como mínimo, los siguientes medicamentos que son prioritarios para todos los pacientes, tanto adultos como pediátricos:
- -
Anticoagulantes, insulinas, opiáceos, bloqueantes neuromusculares, potasio IV, metotrexato oral (uso no oncológico) y citostáticos (excepto si no se utilizan en el centro).
Además, para pacientes pediátricos se incluirán:
- -
Agonistas adrenérgicos IV, antibióticos aminoglucósidos y vancomicina, medicamentos para sedación moderada y mínima, nutrición parenteral y paracetamol IV.
Se podrán incluir otros medicamentos adicionales de la lista general de referencia, considerando los errores de mayor gravedad registrados en el propio centro o recogidos en publicaciones de seguridad. Es importante resaltar que la lista no debe ser muy extensa, de forma que sea factible implantar las prácticas seguras necesarias en el centro, ya que una lista por sí sola es de poco valor si no es conocida por los profesionales sanitarios del centro y se acompaña de medidas efectivas de reducción de riesgos16.
2Seleccionar e implementar múltiples prácticas seguras en las diferentes etapas del circuito de utilización de los medicamentos, para cada uno de los grupos terapéuticos o medicamentos específicos incluidos en su lista de alto riesgoCada centro debe seleccionar e implementar múltiples prácticas seguras generales y específicas (véase apartado III) en todas y cada una de las etapas del sistema de utilización de los medicamentos, encaminadas a reducir la aparición de errores asociados al manejo de los medicamentos incluidos en su lista. Hay que tener en cuenta que una sola práctica de reducción de riesgos rara vez es suficiente para evitar todos los posibles incidentes con un medicamento de alto riesgo.
Para seleccionar las prácticas a implementar es preciso considerar las siguientes recomendaciones:
- -
Se deben abordar prácticas en cada proceso del circuito de utilización de los medicamentos (adquisición, almacenamiento, prescripción, validación, dispensación, preparación, administración, seguimiento, educación a pacientes y cuidadores, y transición asistencial) e involucrar a todos los profesionales implicados.
- -
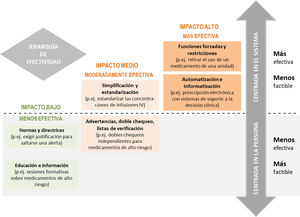
Se debe considerar la «jerarquía de efectividad» de las prácticas de prevención de errores (fig. 1)26. Se aconseja seleccionar prioritariamente prácticas que sean muy efectivas, como las asociadas a la automatización y/o tecnologías, las restricciones y las alertas informáticas, o moderadamente efectivas, como la estandarización y simplificación; y combinarlas con prácticas de baja efectividad que requieran que los profesionales sigan normas, protocolos o procedimientos para evitar el error o aquellas que puedan depender de la memorización26,27. No hay que olvidar que es más probable lograr mejoras con la implantación de pocas prácticas, pero de eficacia alta, dirigidas a evitar los errores más frecuentes con cada medicamento de alto riesgo que incorporando muchas prácticas pero de menor efectividad.
Figura 1.Jerarquía de efectividad de las prácticas de prevención de errores de medicación26 (reproducida con permiso del ISMP-Canada).
Las prácticas más efectivas son aquellas que implican cambios en el sistema y no dependen de la memoria, de la atención o del comportamiento humano, aunque generalmente su implantación es más compleja. Las prácticas de impacto medio reducen la probabilidad de que se produzcan errores. Son relativamente fáciles y rápidas de aplicar, pero necesitan una actualización y un refuerzo constantes. Las medidas menos efectivas son las que dependen completamente de las personas. Son más fáciles y rápidas de aplicar, pero deben acompañarse por otras para lograr un sistema seguro.
- -
Se debe evitar que la prevención de los errores dependa únicamente de prácticas de baja efectividad (por ejemplo, etiquetar las gavetas o cajetines que contienen medicamentos de alto riesgo, difundir la lista o información sobre los medicamentos de alto riesgo del centro).
- -
Es conveniente limitar el uso del doble chequeo independiente a determinados puntos críticos y para determinados medicamentos de alto riesgo (por ejemplo, quimioterapia o infusiones de opiáceos).
- -
Se deben considerar las causas y factores que propician la aparición de los errores en los pacientes pediátricos. Así, por ejemplo, puesto que en estos pacientes los errores derivan con frecuencia de la necesidad de realización de cálculos para ajustar la dosis, en función de la edad y/o del peso, o de la manipulación de las presentaciones comercializadas, mediante fraccionamiento o dilución ante la falta de disponibilidad de presentaciones pediátricas, se deberán seleccionar prácticas seguras dirigidas a detectar y reducir los errores específicamente en este proceso crítico.
Cabe destacar que es preciso que los centros definan y adapten estas prácticas seguras de acuerdo con los procesos, circuitos y tecnologías de que dispongan, y que lleven a cabo una reflexión y planificación estratégicas de cara a la evolución tanto funcional como estructural de los mismos.
3Incluir prácticas que promuevan la participación activa de los pacientes, familiares y personas cuidadoras en el manejo seguro de estos medicamentosSe debe formar e informar a los pacientes, padres o cuidadores sobre los medicamentos de alto riesgo prescritos y sobre los posibles errores y efectos adversos que pueden ocurrir, así como implicarles para que tomen parte activa en el tratamiento y pregunten cualquier duda sobre la medicación. Se incidirá, de manera especial, en la importancia de un correcto almacenamiento que evite intoxicaciones accidentales o usos inadecuados con estos medicamentos.
También se les debe proporcionar información escrita y materiales que les ayuden a garantizar su utilización segura, en un lenguaje fácilmente comprensible. Para ello, se recomienda que se empleen documentos originales, idealmente disponibles también en formato electrónico, que permitan no solo su descarga directa, sino su introducción en estrategias de asistencia, atención y seguimiento e información digitales. En el documento se recoge el folleto informativo «10 consejos para administrar los medicamentos a los niños de forma segura», dirigido a padres y familiares9.
4Difundir la lista de los medicamentos de alto riesgo y las prácticas establecidas y formar a los profesionales sanitariosEs preciso comunicar a todos los profesionales involucrados en la utilización de los medicamentos la lista de medicamentos de alto riesgo y las prácticas de reducción de errores. Para ello, entre otras acciones, se aconseja:
- •
Designar responsables de coordinar todas las actividades relacionadas con los programas de seguridad en las áreas donde se atienden pacientes pediátricos, con el apoyo y reconocimiento de la Dirección de los centros.
- •
Organizar sesiones informativas o cursos para explicar el motivo por el que fueron seleccionadas, los errores de medicación y los daños al paciente que podrían evitarse, así como la importancia de aplicar cada práctica de reducción de riesgos.
- •
Incluir en la formación técnicas prácticas, como el aprendizaje con simulación, para formar a los profesionales y equipos en el manejo de los medicamentos de alto riesgo y en cómo responder con prontitud a los eventos adversos por medicamentos.
- •
Incentivar la notificación de incidentes con los medicamentos de alto riesgo, tanto errores de medicación como reacciones adversas (por ejemplo, incluyéndola en los objetivos de los servicios o unidades), para fomentar la cultura de seguridad entre los profesionales.
- •
Promover el análisis multidisciplinar de los incidentes que ocurren en el centro, e informar periódicamente de los que han tenido lugar, con su correspondiente análisis y adopción de medidas, para el aprendizaje.
Los centros deben establecer indicadores de proceso y de resultados para revisar la implantación y para monitorizar la efectividad de las prácticas establecidas. Periódicamente deben realizarse evaluaciones que permitan medir y analizar los resultados en reuniones con el Comité de Gestión de Riesgos, la Comisión de Farmacia y Terapéutica y la Dirección del centro.
En este sentido, resulta conveniente efectuar un seguimiento de las acciones que se acometan en el centro, a través de un análisis periódico de los incidentes ocurridos.
Por último, cabe señalar que la gestión de la seguridad en los centros sanitarios debe ser un proceso dinámico, por lo que los centros deben revisar periódicamente y actualizar su lista de medicamentos de alto riesgo y las prácticas seguras establecidas, considerando las causas de los errores ocurridos con estos medicamentos en el propio centro, su actividad asistencial y las publicaciones sobre estrategias de mejora con los medicamentos de alto riesgo.
Apartado III. Prácticas seguras para reducir los errores con los medicamentos de alto riesgo en pediatríaEl documento recoge unas prácticas generales de seguridad que son comunes a todos los medicamentos de alto riesgo (tabla 2)3,4,8,20,22,28–39. Estas prácticas están dirigidas a todas y cada una de las etapas del proceso de utilización, desde la selección y adquisición; el almacenamiento, la prescripción, transcripción y validación; hasta la preparación, administración, monitorización, las transiciones asistenciales y la educación a pacientes y cuidadores. Aunque se han centrado en la gestión segura de estos medicamentos en los pacientes pediátricos, muchas de ellas son también aplicables a cualquier tipo de medicamento y de pacientes.
Prácticas seguras generales para reducir los errores con los medicamentos de alto riesgo en pediatría3,4,8,20,22,28–39
| Prácticas transversales |
|---|
| • Asegurar que los profesionales sanitarios puedan acceder desde cualquier punto del área sanitaria a la información esencial sobre los pacientes (edad, peso, etc.), a su historia de medicación completa y actualizada, y a los resultados de laboratorio, para utilizar adecuadamente estos medicamentos. |
| • Implantar medidas que faciliten la identificación de los medicamentos de alto riesgo, ya sea a través de identificadores físicos o bien empleando sistemas de alerta por medios tecnológicos: |
| • Para la identificación física, emplear un símbolo para señalizar a los medicamentos de alto riesgo en su ubicación en las gavetas de almacenamiento o en las bases de datos con información sobre medicamentos. En aquellos medicamentos concretos que se consideran de alto riesgo únicamente en pediatría, utilizar un símbolo específico (véase fig. 2). |
| • Configurar las herramientas tecnológicas disponibles para que sirvan de ayuda en la identificación de los medicamentos de alto riesgo. Por ejemplo, incorporar alertas en el sistema de prescripción electrónica o en los sistemas automatizados de dispensación, para que en el momento de prescribir o de retirar un medicamento emitan un aviso si se trata de un medicamento de alto riesgo. Dichas alertas deben revisarse, validarse y actualizarse periódicamente para evitar la «fatiga por alertas», que limita su utilidad. |
| • Disponer de protocolos de uso, guías de prescripción, preparación y administración para los medicamentos de alto riesgo, accesibles y conocidos por los profesionales sanitarios. |
| • Establecer procedimientos de doble chequeo independiente en los puntos más vulnerables. Incorporar, si es posible, sistemas de verificación automatizados mediante lectores de códigos en la preparación, dispensación y administración de estos medicamentos. |
| • Garantizar el suficiente entrenamiento y cualificación del personal implicado en el manejo de los medicamentos de alto riesgo en pacientes pediátricos, mediante un plan de formación y evaluación de competencias. |
| Selección y adquisición |
| • Estandarizar y limitar el número de presentaciones disponibles en el centro con diferentes dosis, concentraciones o volúmenes. |
| • Incluir criterios técnicos específicos de pediatría al seleccionar/adquirir los medicamentos (p. ej., dosis, concentración, dispositivos para administración adaptados a las necesidades pediátricas, excipientes, palatabilidad). |
| • Seleccionar, siempre que sea posible, presentaciones de medicamentos que no tengan un envasado o un nombre similar a las presentaciones de otros medicamentos de los que ya se disponga, para evitar confusiones. |
| • En la medida que los sistemas de prescripción electrónica lo permitan, cuando estén incluidas en la guía farmacoterapéutica del centro varias presentaciones de un mismo principio activo y forma farmacéutica, restringir para uso pediátrico aquellas que tengan dosis inferiores. |
| Almacenamiento |
|---|
| • Revisar los medicamentos de alto riesgo que tienen un nombre y/o un envasado de apariencia similar y aplicar diferentes estrategias (p. ej. lectores de códigos, letras mayúsculas resaltadas, almacenamiento separado), para evitar confusiones. |
| • En los botiquines de las unidades de atención pediátrica, o dentro de botiquines generales donde se almacena la medicación destinada a pediatría, disponer de aquellas presentaciones de menor dosis o concentración. |
| • Señalizar los contenedores o cajetines donde se almacenan los medicamentos de alto riesgo con el símbolo específico. |
| • En las unidades asistenciales, disponer de antídotos para revertir la toxicidad de estos medicamentos, junto con recomendaciones para su uso. |
| Prescripción |
| • Disponer de protocolos de prescripción consensuados que minimicen la variabilidad en el uso de los medicamentos en la población pediátrica. |
| • Consultar la posible información genética originada en cribados neonatales o antenatales que permita identificar pacientes genéticamente proclives a presentar eventos adversos graves asociados a determinados medicamentos de alto riesgo (p. ej., la mutación m.1555A>G en el gen mitocondrial MT-RNR1 para determinar la vulnerabilidad a la ototoxicidad por aminoglucósidos en neonatos). |
| • Confirmar y registrar en la historia clínica el peso corporal real del paciente, antes de efectuar la prescripción. |
| • Incluir en la prescripción la dosis específica calculada para el paciente en unidades de masa (p. ej., mg) y la dosis según el peso (p. ej., mg/kg) u otro índice utilizado para su cálculo (p. ej., superficie corporal), que permita realizar comprobaciones posteriores. |
| • Para medicamentos líquidos orales que los vayan a administrar los padres o cuidadores en su domicilio, se puede indicar de forma complementaria la dosis por toma en volumen. En este caso, se debe expresar el volumen en mililitros o con la abreviatura mL (nunca con la abreviatura «cc»). |
| • Comprobar que la dosis basada en el peso no excede la dosis máxima absoluta recomendada y en ningún caso sobrepasa la dosis máxima indicada para población adulta, especialmente en pacientes obesos. |
| • Disponer de un programa de prescripción electrónica con un sistema de soporte a la decisión clínica que contenga límites de dosis (en función de la edad y peso) y que proporcione alertas cuando se prescriban dosis potencialmente incorrectas. |
| • Incorporar otras alertas informáticas en los sistemas de prescripción electrónica que avisen de posibles interacciones, duplicidades, excipientes contraindicados en neonatos, etc. |
| • Cuando no se disponga de prescripción electrónica, utilizar recursos informáticos con hojas de prescripción definidas para ayudar en la prescripción de medicamentos de alto riesgo en situaciones concretas (p. ej., pacientes críticos, neonatos) o en tratamientos con esquemas complejos (p. ej., antineoplásicos). |
| • En los protocolos y las prescripciones (electrónicas o preimpresas) expresar la dosis y la velocidad de las infusiones IV de los medicamentos de alto riesgo en el mismo formato (p. ej., mg, mmol, mEq, mg/kg, mcg/kg/min) y secuencia que el utilizado en los registros de administración de enfermería, etiquetado y bombas de infusión. |
| Validación/dispensación |
| • En los hospitales, establecer que se efectúe una validación farmacéutica de las prescripciones de los medicamentos de alto riesgo, antes de su dispensación y administración, excepto en situaciones de urgencia vital. |
| • Implementar siempre que sea posible un sistema de lectura por códigos de barras en el proceso de reposición de los medicamentos de alto riesgo en los sistemas automatizados de dispensación. |
| Preparación |
|---|
| • Estandarizar y limitar las concentraciones de las soluciones para infusión de los medicamentos de alto riesgo que se utilizan para pacientes pediátricos. |
| • Promover la elaboración centralizada en los servicios de farmacia de hospital de las mezclas parenterales estandarizadas de los medicamentos de alto riesgo que no se encuentran disponibles comercialmente, excepto si se necesitan en situaciones de emergencia. |
| • En el servicio de farmacia, utilizar las tecnologías de trazabilidad disponibles para verificar la correcta elaboración de medicamentos de alto riesgo (p. ej., control de calidad por imagen, control gravimétrico, etc.). |
| • En las unidades asistenciales, urgencias, etc., disponer de protocolos que estandaricen las preparaciones de los medicamentos de alto riesgo, tanto parenterales como orales. |
| • En las unidades asistenciales, establecer procedimientos para estandarizar y asistir en la preparación de dosis bajas, a partir de las presentaciones disponibles que exijan diluciones previas a la administración, principalmente en los pacientes neonatales. También para evitar que los viales unidosis de los medicamentos inyectables se utilicen más de una vez, en lugar de desechar cualquier remanente después de la primera apertura. |
| • Para la preparación de medicamentos líquidos que se administren por vía oral o por sonda, emplear jeringas específicas que eviten la conexión a los sistemas de infusión intravenosa. |
| • Desarrollar programas de formación dirigidos a los profesionales sanitarios que garanticen la aplicación de técnicas de correcta preparación de los medicamentos parenterales en pediatría, y evaluar su competencia. |
| Administración |
| • Entrenar y formar al personal sanitario en la verificación de al menos los 5 correctos (paciente, medicamento, dosis, vía de administración y tiempo) antes de la administración de cualquier tipo de medicamento. |
| • Implementar siempre que sea posible un sistema de lectura por códigos de barras que permita verificar medicamento y paciente antes de la administración de medicamentos de alto riesgo. |
| • Minimizar las interrupciones durante la preparación, administración y/o programación de las bombas de infusión, para reducir errores humanos relacionados con distracciones. |
| • Utilizar bombas de infusión inteligentes con software de reducción de errores para administrar los medicamentos de alto riesgo parenterales, que dispongan de una biblioteca de fármacos específica estandarizada para los medicamentos utilizados en pediatría. |
| • Mantener actualizada la biblioteca de fármacos y asegurar la extracción de datos para la realización de controles de calidad periódicos. |
| • Integrar las bombas de infusión inteligentes con el sistema de prescripción electrónica y la historia clínica electrónica, de forma que las infusiones de los medicamentos de alto riesgo se programen directamente al efectuar la prescripción. |
| Monitorización |
| • Asegurar que en los pacientes pediátricos crónicos complejos en tratamiento con medicamentos de alto riesgo y en los pacientes con patologías oncohematológicas se revise periódicamente la adecuación de su tratamiento farmacológico. |
| Transiciones asistenciales |
|---|
| • En los hospitales, disponer de un procedimiento de conciliación de la medicación al ingreso, en las transiciones asistenciales y al alta hospitalaria, así como en urgencias, consultas, etc., en el que se priorice a los pacientes cuyo tratamiento incluya medicamentos de alto riesgo. |
| • Informar al paciente o familiares que durante la estancia hospitalaria no deben tomar ningún medicamento por su cuenta. Asegurar que la medicación que excepcionalmente pueda aportar el paciente para su uso en el hospital se custodie en la unidad de enfermería, sea indicada por el médico en la prescripción y sea administrada y registrada por enfermería. |
| • Cuando se traslada el paciente dentro del centro, comunicar de forma específica los cambios en el tratamiento a los siguientes profesionales implicados en su atención dentro de los protocolos de transferencia segura. |
| • En atención primaria, disponer de un procedimiento de conciliación de la medicación después de ingresos hospitalarios de los pacientes, visitas a urgencias, consultas hospitalarias, etc., en el que se priorice a los pacientes cuyo tratamiento incluya medicamentos de alto riesgo. |
| • El procedimiento de conciliación debe incluir la entrega al paciente/cuidador de la hoja de medicación actualizada con los cambios en el tratamiento, y la revisión con ellos de dichos cambios, asegurando la comprensión de los mismos. |
| Educación a pacientes y cuidadores |
| • Informar a aquellos pacientes o cuidadores a los que se prescriben medicamentos de alto riesgo sobre los posibles errores que ocurren con los mismos y sus consecuencias, así como proporcionarles los medios que les ayuden a garantizar su utilización segura en su domicilio. |
| • Ayudar y motivar a los padres o cuidadores para que tomen parte activa en el tratamiento y pregunten cualquier duda sobre la medicación. Facilitarles su acceso a herramientas como los 5 Momentos para la seguridad de la medicación40. |
| • Formar e implicar a cuidadores para almacenar los medicamentos alejados de los pacientes pediátricos, para evitar situaciones como intoxicaciones e intentos autolíticos. |
| • Explicar a los cuidadores la forma de utilizar correctamente los medicamentos de alto riesgo que comportan algún grado de complejidad en su preparación o en su administración, bien porque requieran una manipulación previa (p. ej., suspensiones extemporáneas) o porque se administren con un dispositivo o la técnica de administración sea compleja (p. ej., autoinyectores). En lo posible, proporcionar información por escrito. |
| • En medicamentos de alto riesgo líquidos orales comprobar que los cuidadores saben con qué dispositivo medir y cómo deben dosificarlos correctamente para garantizar que se administre la dosis prescrita. Explicarles que deben utilizar siempre el dispositivo indicado, ya que pueden producirse errores en la dosis si se utilizan otros. |
| • Formar a los cuidadores para colaborar en la utilización segura de los medicamentos, incluyendo la identificación y notificación de sospechas de reacciones adversas a los medicamentos. |
Adicionalmente, el documento completo de recomendaciones describe los errores más frecuentes y las prácticas específicas para los grupos farmacológicos o medicamentos de alto riesgo siguientes: agonistas adrenérgicos IV, antibióticos aminoglucósidos, anticoagulantes orales, heparinas y otros anticoagulantes parenterales, bloqueantes neuromusculares, insulinas, medicamentos para sedación moderada y mínima, nutrición parenteral, opioides, metotrexato (uso no oncológico), paracetamol IV, potasio IV y vancomicina. Este apartado no ha sido posible recogerlo por su extensión en este artículo, por lo que se recomienda consultar el documento completo9.
Los centros sanitarios deberán implementar prácticas específicas en combinación con las generales para mejorar la seguridad, teniendo en cuenta los criterios que se han expuesto en el apartado II, así como los tipos de pacientes y unidades de atención. En particular, es importante tener en cuenta que, dentro de la población pediátrica, ciertos subgrupos de pacientes, como los neonatos, los pacientes crónicos complejos, los oncohematológicos y los obesos, así como ciertas unidades de atención, tales como urgencias, unidades de cuidados críticos, hospitales de día y hospitalización a domicilio, requieren consideraciones especiales que son fundamentales para garantizar el uso seguro de los medicamentos.
En conclusión, la seguridad en el uso de medicamentos de alto riesgo en pediatría es un desafío crucial que requiere un enfoque integral, multidisciplinar y adaptado a las características específicas de esta población vulnerable. El desarrollo en los centros sanitarios de un programa de mejora de la seguridad de los medicamentos de alto riesgo, que implemente prácticas seguras efectivas en todas las fases del circuito de utilización y promueva la formación de los profesionales, así como de los pacientes y cuidadores, constituye un paso fundamental hacia la reducción de errores de medicación y sus consecuencias adversas. Este esfuerzo conjunto debe estar respaldado por el compromiso institucional y la evaluación continua de las intervenciones, garantizando una mejora sostenida en la seguridad de los pacientes pediátricos y fortaleciendo la cultura de seguridad en los centros sanitarios.
Consideraciones éticasEl artículo no contiene ningún tipo de dato de pacientes.
FinanciaciónNinguno de los autores ha recibido financiación por el presente trabajo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de interés respecto al contenido de este documento de consenso.
- •
Asociación Española de Pediatría:
- ∘
Comité de Calidad Asistencial y Seguridad del Paciente:
- -
Vanessa Arias Constanti (Hospital Sant Joan de Déu, Barcelona).
- -
Cristina Casado Reina (Atención Primaria de la Dirección Asistencial Norte de Madrid).
- -
Marta Duero Adrados (Hospital Sant Joan de Déu, Barcelona).
- -
Cristina Nebot Marzal (Centro de Salud de Campanar, Valencia).
- -
María José Salmerón Fernández (Hospital Universitario Virgen de las Nieves de Granada).
- -
Ángela Usarralde Pérez (Atención Primaria de la Dirección Asistencial Sur de Madrid).
- -
- ∘
Comité de Medicamentos:
- -
Raquel Escrig Fernández (Hospital Universitario La Fe, Valencia).
- -
Pedro Viaño Nogueira (Complejo Hospitalario Universitario de Pontevedra).
- -
- ∘
- •
Sociedad Española de Farmacia Hospitalaria (Grupo Español de Farmacia Pediátrica):
- ∘
María José Cabañas Poy (Hospital Universitario Vall d’Hebron, Barcelona).
- ∘
Carmen Gallego Fernández (Hospital Regional Universitario de Málaga).
- ∘
Isabel García López (Hospital Infantil Universitario Niño Jesús, Madrid).
- ∘
María Goretti López Ramos (Hospital Sant Joan de Déu, Barcelona).
- ∘
Margarita Ladrón de Guevara García (Hospital Universitario Virgen del Rocío, Sevilla).
- ∘
Cristina Martínez Roca (Complejo Hospitalario Universitario de A Coruña).
- ∘
Raquel Saldaña Soria (Hospital Regional Universitario de Málaga).
- ∘
- •
Comunidades autónomas:
- ∘
Andalucía: Elvira Eva Moreno Campoy, Margarita Ladrón de Guevara García, Paloma Trillo López, Elena Corpas Nogales y Estefanía López Domínguez.
- ∘
Aragón: Almudena Marco Ibáñez, Paloma Huerta Blas, Pilar Collado Hernández, María Teresa Llorente Cereza, Gloria Bueno Lozano, Sofía Valle Guillén, Olga Bueno Lozano y Gerardo Rodríguez Martínez.
- ∘
Asturias: Cristina Álvarez Asteinza, Iván Maray Mateos, Sonia Lareu Vidal, Andrés Concha Torre, Belén Suarez Mier.
- ∘
Canarias: Paloma García de Carlos, Nuria Bañón Morón y María José García Mérida.
- ∘
Cantabria: María Oro Fernández y José Luis Teja Barbero.
- ∘
Castilla y León: Tomás Maté Enríquez.
- ∘
Castilla-La Mancha: Sonia Cercenado Sorando, Marta García Palomo y Natalia Ramos Sánchez.
- ∘
Cataluña: Gloria Oliva Oliva, Laura Navarro Vila y Roser Bosser Giralt.
- ∘
Comunidad Valenciana: María José Merino Plaza.
- ∘
Galicia: Olga Roca Bergantiños.
- ∘
Madrid: Alberto Pardo Hernández, Maria José Calvo Alcántara y María de la Corte García.
- ∘
Murcia: José Eduardo Calle Urra, Amaya Jimeno Almazán, Teodoro José Martínez Arán y Mariana Tobaruela Soto.
- ∘
Navarra: Aránzazu Elizondo Sotro, Raquel Astiz Lizarraga, Regina Juanbeltz Zurbano y Leire Leache Alegría.
- ∘
Este artículo se publica simultáneamente en Farmacia Hospitalaria: http://doi.org/10.1016/j.farma.2025.03.005, con el consentimiento de los autores y editores.
En el documento han participado otros miembros de la Asociación Española de Pediatría, Sociedad Española de Farmacia Hospitalaria y comunidades autónomas que se presentan en el anexo.