La prevalencia de niños con dificultades en la alimentación (NDA) o malos comedores es alta en nuestro medio, si consideramos la opinión de los padres. Aunque en la mayoría no observamos enfermedad orgánica o repercusión nutricional, es frecuente que este problema repercuta en la dinámica familiar. Nos proponemos estimar su impacto en el estrés, la calidad de vida y el estado de salud psicológica familiar.
MétodosEstudio de casos (NDA) y controles (controles sanos y controles con trastornos digestivos o controles enfermos). Se evaluó el estrés parental y el riesgo de afectación psicológica en estas familias, mediante escalas validadas (Parent Stress Index Short Form y General Health Questionnaire de Goldberg) y una encuesta de opinión a los padres.
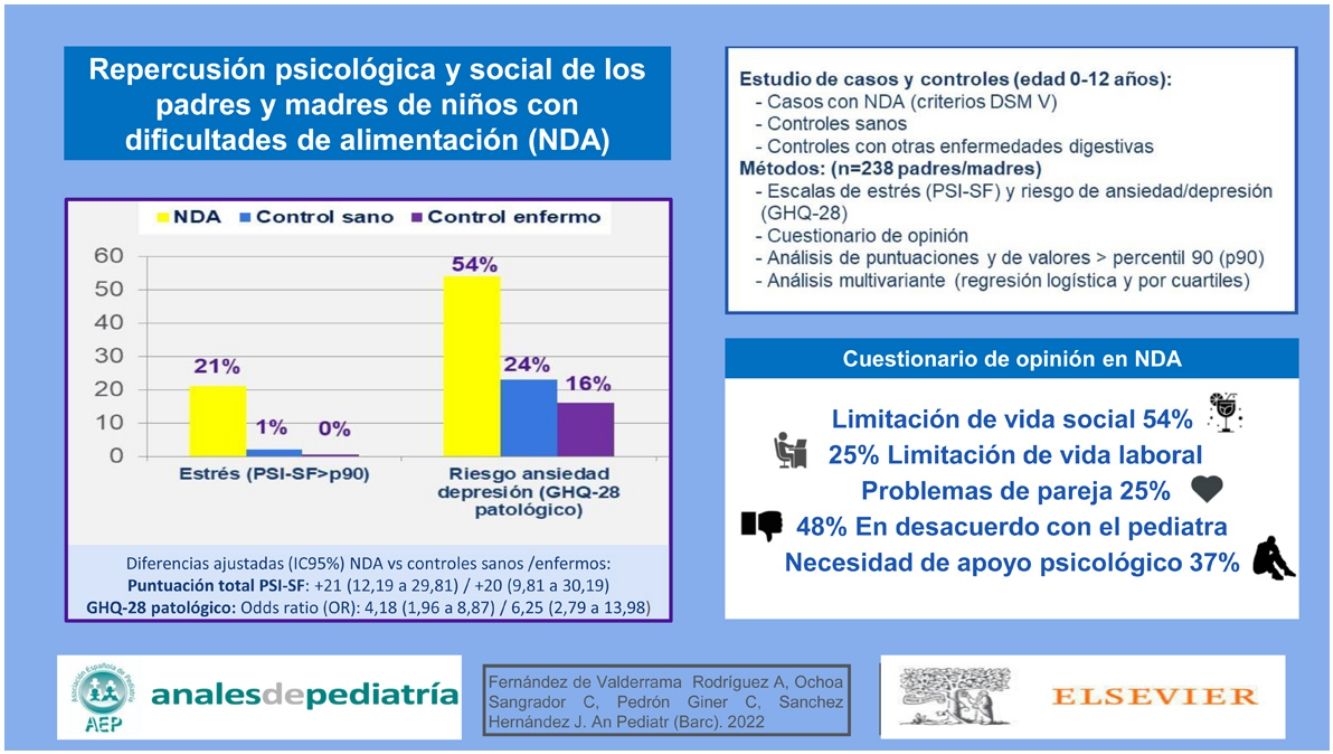
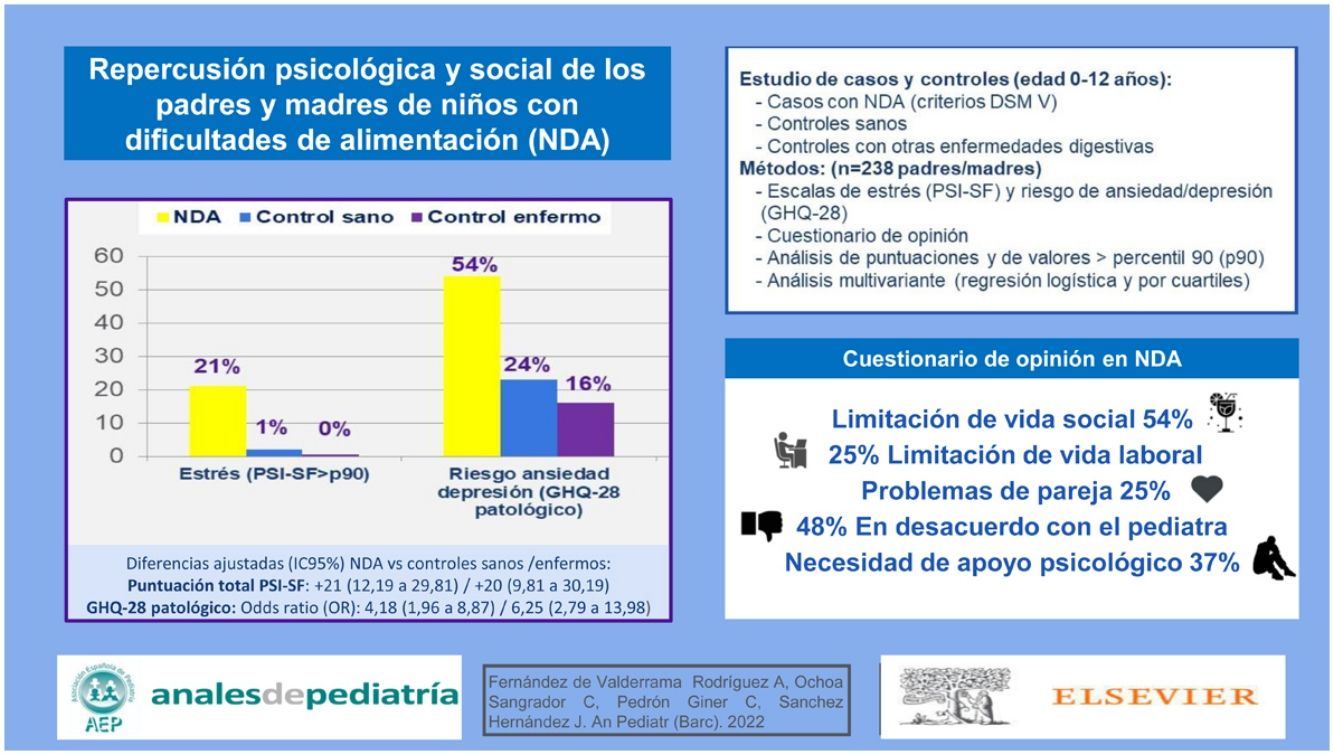
ResultadosSe recogieron un total de 238 encuestas: 102 correspondientes a controles sanos, 88 con trastornos digestivos y 48 de NDA. El 45,8% de los padres de NDA se consideraban desatendidos por su pediatra y el 47,9% no estaban de acuerdo con sus recomendaciones. El 54,2% de ellos encuentra limitaciones en su vida social, el 25% problemas de pareja, el 47,9% se sienten juzgados por los demás (12,5% por sus propias parejas) sobre cómo manejan la alimentación de su hijo y un 37,5% habían solicitado o considerado ayuda psicológica. Todos estos problemas fueron significativamente más frecuentes que en los controles. Padres y madres de los NDA presentaron con mayor frecuencia riesgo de ansiedad/depresión según el General Health Questionnaire de Goldberg: un 54,2% según valores de referencia (odds ratios ajustadas frente a controles sanos 4,18; intervalo de confianza del 95% [IC95%]: 1,96 a 8,87; frente a controles enfermos odds ratio 6,25; IC95% 2,79 a 13,98) y un 33,3% según los valores de nuestros controles sanos. Asimismo, presentaron mayores puntuaciones de estrés (Parent Stress Index Short Form) que los controles sanos (diferencia de medias ajustada 21; IC95% 12,19 a 29,81) y controles enfermos (diferencia de medias ajustada 20; IC95% 9,81 a 30,19).
ConclusionesLos padres y madres de los NDA tienen niveles elevados de estrés y riesgo de ansiedad y depresión, con repercusión a nivel social, familiar, de pareja y laboral. Además, la relación con el pediatra puede verse afectada.
The prevalence of feeding disorders (FDs) and picky eating in children is high in our region, based on the parents’ perceptions. Although organic disease or a nutritional impact is rarely observed in these children, the problem frequently has an effect on family dynamics. We aimed to estimate the impact of these disorders on the stress level, quality of life and psychological health of families.
MethodsStudy of cases (FDs) and controls (healthy controls and controls with digestive disorders or sick controls). We assessed parental stress and the risk of psychological distress in these families using validated scales (Parent Stress Index Short Form and Goldberg's General Health Questionnaire) and a parental opinion survey.
ResultsWe collected a total of 238 surveys, 102 corresponding to healthy controls, 88 to controls with digestive disorders and 48 to children with FDs. We found that 45.8% of parents in the FD group felt neglected by their paediatricians and 47.9% did not agree with the paediatrician's recommendations. In addition, 54.2% reported limitations to their social life, 25% problems in their relationship, 47.9% feeling judged by others (12.5% by their own partner) for how they managed mealtimes, and 37.5% having sought or considered seeking psychological support. All these problems were significantly more frequent compared to controls. Based on the Goldberg's General Health Questionnaire, the risk of anxiety and depression was more frequent in parents in the FD group: 54.2% compared to the reference (adjusted odds ratio compared to controls, 4.18; 95% confidence interval [CI], 1.96-8.87; odds ratio compared to sick controls, 6.25; 95% CI, 2.79-13.98) and 33.3% compared to the healthy control group. They also had higher stress scores (Parent Stress Index Short Form) compared to the healthy control group (adjusted mean difference, 21; 95% CI, 12.19-29.81) and the sick control group (adjusted mean difference, 20; 95% CI, 9.81-30.19).
ConclusionsParents of children with FDs have a high level of stress and risk of anxiety and depression, with repercussions at the social, family, couple and work levels. The relationship with the paediatrician may also be affected.
En nuestra sociedad es muy frecuente que padres y madres consideren que su hijo tiene dificultades en la alimentación, y suele usarse de forma global el término niño mal comedor. Las denominaciones, definición y sistematización de estas dificultades están en constante revisión y, en la mayoría de los casos, se trata de descripciones subjetivas por parte de los padres que no se acompañan de trastornos nutricionales ni de enfermedad orgánica1,2. En la mayoría de las ocasiones se trata de niños con un desarrollo normal, sin ningún problema aparente salvo en el momento de las comidas.
La prevalencia de este trastorno es alta; la más estudiada corresponde al grupo de comedores selectivos, con rangos muy variables entre 19-60% desde el primer año de vida hasta la preadolescencia3–7. Los problemas globales de alimentación en pacientes con problemas neurológicos ascienden al 80%8.
La adecuada evolución ponderoestatural de un niño es una de las primeras herramientas con las que un pediatra trata de enfocar un problema como probablemente funcional o con sospecha de organicidad. Pero en el ámbito de las familias con niños con dificultades en la alimentación (NDA), el hecho de que no se refleje una consecuencia en el peso o la talla no significa que las familias no lo vivan como un problema, con niveles de angustia superiores al de otras enfermedades clasificadas como orgánicas. Identificar esta repercusión permitiría al pediatra abordar el problema de forma más global, prestando atención no solo al niño, sino también al contexto familiar.
Los padres presentan unos niveles de estrés inherentes a la responsabilidad que han adquirido desde que se convierten en progenitores. Dicho estrés puede influir en su autoestima, actividad social y desarrollo personal. Cuando desde su punto de vista el niño no come adecuadamente, sus niveles de estrés pueden aumentar. Estudios previos evidencian que los NDA pueden asociar problemas en la interacción con sus padres1, siendo difícil determinar si es causa o consecuencia de ello. Nuestro objetivo es conocer dicha afectación, analizando el estrés parental y la repercusión psicológica en estas familias, mediante escalas validadas.
MétodosRealizamos un estudio de casos y controles previa aceptación por el Comité de Ética de nuestro hospital (referencia n.o1607). Los casos eran pacientes diagnosticados como NDA en seguimiento por atención especializada (consultas de gastroenterología infantil). Se establecieron 2 grupos de controles: controles sanos (CS) y controles enfermos (CE). Los CS fueron niños que acudían a control de salud en Consultas de Pediatría de Atención Primaria sin enfermedad de base diagnosticada desde los 0 a los 12 años. Los CE fueron pacientes con otras enfermedades clasificadas como funcionales (dolor abdominal, estreñimiento, cólicos) y como orgánicas (enfermedad celíaca), que se encontraban en seguimiento en atención especializada, con edades comprendidas entre 0-12 años. No se empleó ningún procedimiento de emparejamiento de edad o sexo en la selección.
Como criterios de inclusión, precisaban diagnóstico correcto previo: NDA según criterios DSM-59 y grupo CE criterios ESPGHAN 201210 y ROMA III11,12, excluyéndose pacientes con cualquier otra enfermedad orgánica o psiquiátrica.
Según el DSM-5, los criterios del «trastorno de evitación/restricción de la ingestión de alimentos» son:
- A)
Fracaso persistente para cubrir las adecuadas necesidades nutritivas y/o energéticas asociadas a uno o más de los siguientes hechos: pérdida de peso significativa, deficiencia nutritiva significativa, dependencia de nutrición enteral o suplementos orales e interferencia importante en el funcionamiento psicosocial.
- B)
El trastorno no se explica por falta de alimentos disponibles o factores culturales.
- C)
No se produce en el curso de una anorexia o bulimia nerviosa, no se produce en el contexto de la autopercepción de peso.
- D)
No se atribuye a una afección médica, y si se produce en el contexto de esta, es mayor de lo esperado.
La información se recogió mediante cuestionarios anónimos previo consentimiento informado, que se entregaron a ambos progenitores cuando acudían a consulta médica durante el período 2017-2019. Se entregó un sobre con franqueo pagado para que nos enviaran las respuestas por correo ordinario. Las encuestas constaban de 4 partes diferenciadas:
- -
Datos generales del paciente (relativos a su edad, sexo, somatometría perinatal y actual, situación familiar y laboral de los progenitores).
- -
Consecuencias del problema a nivel familiar (necesidad de atención médica, uso de medicación, repercusión en la vida social, de pareja) mediante un cuestionario de elaboración propia con posibilidad de respuesta múltiple: nada, poco, bastante, mucho (anexo 1 del material suplementario).
- -
Evaluación de estrés parental: mediante la escala Parent Stress Index Short Form (PSI-SF) de Abidin (adaptación española de Díaz-Herrero et al.)13,14. Esta prueba evalúa el nivel de estrés experimentado por la persona en su rol como padre o madre. Está compuesta por 36 ítems y presenta un formato Likert de respuesta de 5 opciones, desde 1 (muy en desacuerdo) a 5 (muy de acuerdo). Según este método el valor máximo que se puede obtener en la escala es de 180 puntos y el mínimo de 36 puntos. Mayores niveles de puntuación se asocian a mayor estrés. De acuerdo con las recomendaciones de los autores, los casos que sobrepasan el percentil 85 se consideran «estrés alto» y por encima de percentil 90 se considera clínicamente significativo. Consta de 3 subescalas: a) Malestar paterno (MP): determina el malestar experimentado por los progenitores al ejercer su papel de padres/madres, provocado por factores personales y directamente relacionados con el ejercicio de las funciones derivadas de este rol; b) Interacción disfuncional padres-hijo (IDPH): consiste en la percepción que los progenitores tienen del grado en que su hijo/a satisface o no las expectativas que tenían y del grado de reforzamiento que su hijo/a les proporciona, y c) Niño difícil (ND): valora como perciben la facilidad o dificultad de controlar a sus hijos en función de los rasgos conductuales que poseen.
- -
Prueba de Goldberg o Goldberg's General Health Questionnaire (GHQ-28)15: instrumento para detectar problemas de disfunción social, psicosomáticos, ansiedad y depresión. Tiene 2 aplicaciones principales: estimar la prevalencia de la enfermedad psiquiátrica en una determinada población y captar casos de enfermedad psiquiátrica en las consultas no especializadas. El test se considera útil como método de cribado, pero no para realizar un diagnóstico clínico ni medir la gravedad de los síntomas. Consta de 28 ítems agrupados en 4 subescalas de 7 ítems cada una, que exploran los siguientes dominios: subescala A (síntomas somáticos), subescala B (ansiedad e insomnio), subescala C (disfunción social) y subescala D (depresión grave). Cada pregunta tiene 4 posibles respuestas. Para determinar la puntuación del GHQ se ha usado la puntuación Likert, que consiste en asignar valores de 0, 1, 2 y 3 a cada una de las 4 posibles respuestas (a, b, c, d). Mayor puntuación se asocia a peor salud mental. Según este método, el valor máximo que se puede obtener en la escala es de 84 puntos y el mínimo de 0 puntos. La puntuación total se obtiene por sumatoria simple de las calificaciones en cada uno de los ítems. Para su interpretación, el punto de corte establecido para no caso/caso recomendado por el autor es 5/6 para cada subescala y 23/24 como puntuación total, aunque no es un punto de corte absoluto.
Estimamos un tamaño muestral de al menos 40 encuestas de casos y 80 de controles para detectar diferencias en las escalas equivalentes a 0,6 desviaciones estándar y estimaciones de odds ratios (OR) superiores a 3 para puntuaciones de escalas en rango patológico. Se realizó estadística descriptiva de todas las variables globalmente y por grupos, con análisis de frecuencias relativas y absolutas de variables cualitativas, y medidas de centralización y dispersión de variables cuantitativas. Todas las estimaciones se realizaron con sus intervalos de confianza (IC) del 95%. Se compararon variables cualitativas por grupos mediante test de ji cuadrado o pruebas exactas, y variables cuantitativas mediante test de ANOVA o alternativas no paramétricas. Se realizaron modelos de regresión logística no condicional para puntuaciones categorizadas y de regresión ordinal para puntuaciones cuantitativas, para comprobar la mayor o menor presencia de estrés parental asociada al grupo de estudio, ajustando por covariables de edad, sexo y factores sociofamiliares (padre-madre, situación laboral y formación). Se emplearon puntos de corte de referencia y estimados del grupo CS. Se realizó una comparación a posteriori usando como CE al subgrupo de celíacos.
ResultadosSe recogieron un total de 238 encuestas: 102 correspondientes a CS, 88 con enfermedades digestivas, considerados CE (56 enfermedad celíaca, 13 estreñimiento, 19 dolor abdominal) y 48 de NDA. Las encuestas corresponden a un total de 133 pacientes, de los que 59 eran varones, sin diferencias por sexos entre grupos (NDA 48%, CS 42,3% y CE 44,8%). En la tabla 1 se presentan las características de los distintos grupos. El grupo CE tenía mayor edad que los otros grupos. Respondieron un total de 130 madres y 108 padres, sin diferencias significativas entre los 3 subgrupos. Los NDA tuvieron menor peso y talla al nacimiento que los controles sanos, sin diferencias significativas en otras variables. No se hallaron diferencias respecto a prematuridad, número de orden ni bajo peso de recién nacido a término, ni sobre los antecedentes familiares de misma enfermedad (enfermedad celíaca, trastorno digestivo funcional o dificultades en la alimentación). Tampoco se hallaron diferencias en el estado nutricional de los 3 grupos. Se detecta significación en el uso de sonda nasogástrica (un 18,8% de los NDA frente un 0% de los CE), aunque no sabemos si fue un uso anterior o posterior al diagnóstico.
Edad gestacional y características antropométricas de los pacientes incluidos en el estudio
| Control sano (n=59) | NDA (n=25) | Control enfermo (n=49) | p1a | p2b | ||||
|---|---|---|---|---|---|---|---|---|
| Media (mediana) | DE (RIC) | Media (mediana) | DE (RIC) | Media (mediana) | DE (RIC) | |||
| Recién nacido | ||||||||
| EG (semanas) | 40 (39) | 2 (38 a 41) | 38 (39) | 4 (36-40) | 39 (40) | 2 (38-40) | 0,20 | 0,23 |
| Peso (kg) | 3,21 (3,20) | 0,50 (2,90 a 3,55) | 2,77 (2,90) | 0,75 (2,60 a 3,20) | 3,08 (3,15) | 0,56 (2,73 a 3,48) | 0,01 | 0,08 |
| Talla (cm) | 50,29 (50) | 2,50 (50 a 51,75) | 47,25 (48) | 5,37 (47,75 a 50) | 50,02 (50) | 3,71 (49 a 51) | 0,02 | 0,05 |
| Actual | ||||||||
| Edad (años) | 4,49 (2,82) | 4,2 (1,98 a 4,05) | 2,93 (2,20) | 2,47 (1,67 a 3,40) | 7,08 (6,65) | 4,15 (5,19 a 8,54) | 0,23 | <0,01 |
| Z peso | 0,57 (0,12) | 3,45 (−0,44 a 0,49) | −0,74 (−1,13) | 2,27 (−1,46 a −0,62) | 0,18 (0,13) | 0,96 (−0,28 a 0,52) | 0,62 | 0,19 |
| Z talla | 1,21 (0,80) | 3,31 (0,55 a 1,19) | 0,56 (0,22) | 3,66 (−0,59 a 0,61) | 0,85 (1,10) | 1,46 (0,38 a 1,39) | 0,71 | 0,18 |
| Z IMC | −0,44 (−0,54) | 1,41 (−1,14 a −0,15) | −1,68 (−1,72) | 0,94 (−1,96 a −1,34) | −0,45 (−0,48) | 0,94 (−0,69 a −0,30) | 0,07 | 0,58 |
DE: desviación estándar; EG: edad gestacional; IMC: índice de masa corporal; NDA: niños con dificultades en la alimentación; RIC: rango intercuartílico; Z: puntuación Z.
Respecto a la mediana de edad del inicio de la aparición de síntomas, fue de 6 meses para el grupo NDA y de 24 meses para los CE (p<0,01). En los menores de 3 años, la principal responsable de la alimentación en el grupo CS fue la madre en un 51,9%, y ambos, padre y madre, en un 37%. Sin embargo, en el grupo NDA fueron ambos en el 56,7% y solo la madre en un 33,3%, aunque estas diferencias, no significativas, podrían deberse al azar. No se han detectado diferencias según conteste el padre o la madre. Se analizaron la situación laboral y familiar de los padres, así como su nivel de estudios, que fueron superiores en el grupo CS (tabla 2). En cuanto a la atención hospitalaria y asistencia al pediatra, los padres de los NDA se muestran descontentos con la atención recibida y las pautas aconsejadas (tabla 3). En cuanto a las relaciones sociales, los padres de los NDA encuentran limitaciones en su vida social y en la asistencia al trabajo, y repercusión en su vida de pareja (tabla 3).
Características demográficas de los padres entrevistados, analizadas por grupos
| Control sano (n=102) | NDA (n=48) | Control enfermo (n=88) | p1a | p2b | ||||
|---|---|---|---|---|---|---|---|---|
| n | % | n | % | n | % | |||
| Situación familiar | ||||||||
| Viven juntos | 101 | 99,0 | 46 | 95,8 | 86 | 97,7 | ||
| Separados o divorciados | 1 | 1,0 | 2 | 4,2 | 2 | 2,3 | 0,24 | 0,61 |
| Situación laboral | ||||||||
| Trabajan padre y madre | 79 | 80,6 | 28 | 58,3 | 68 | 77,3 | ||
| Solo madre | 6 | 6,1 | 4 | 8,3 | 4 | 4,5 | ||
| Solo padre | 13 | 13,3 | 12 | 25,0 | 16 | 18,2 | ||
| Ninguno | 0 | 0,0 | 4 | 8,3 | 0 | 0,0 | <0,01 | 0,01 |
| Nivel de estudios | ||||||||
| Básicos | 5 | 4,9 | 6 | 12,5 | 11 | 12,5 | ||
| Secundarios | 29 | 28,4 | 22 | 45,8 | 37 | 42,0 | ||
| Universitarios | 68 | 66,7 | 20 | 41,7 | 40 | 45,5 | 0,01 | 0,90 |
NDA: niños con dificultades en la alimentación.
Asistencia médica, relaciones sociales y otros
| NDA (n=48) | Control enfermo (n=88) | p | ||||
|---|---|---|---|---|---|---|
| n | % | n | % | |||
| Atención hospitalaria | ||||||
| ¿Ha precisado atención en Urgencias? | Bastante/muchoa | 6 | 12,5 | 5 | 5,7 | 0,19 |
| ¿Ha precisado ingreso hospitalario? | Sí | 7 | 14,6 | 11 | 12,5 | 0,73 |
| ¿Ha necesitado sonda nasogástrica para alimentación? | Sí | 9 | 18,8 | 1 | 1,1 | <0,01 |
| Relación con el pediatra | ||||||
| ¿Te sientes escuchado/a por tu pediatra? | Nada/algob | 22 | 45,8 | 18 | 20,9 | <0,01 |
| ¿Tuviste que insistir al pediatra para que derivara a tu hijo al especialista? | Bastante/muchoa | 21 | 43,8 | 20 | 23,0 | 0,01 |
| ¿Estás de acuerdo con las pautas que te ha dado tu pediatra? | Nada/algob | 23 | 47,9 | 21 | 24,1 | 0,05 |
| Relaciones sociales | ||||||
| Debido al problema de tu hijo/a, ¿estás teniendo problemas con tu pareja? | Bastante/muchoa | 12 | 25,0 | 2 | 2,3 | <0,01 |
| ¿Te sientes juzgado/a por los demás sobre cómo manejas este problema con tu hijo/a? | Sí | 23 | 47,9 | 16 | 18,4 | <0,01 |
| ¿Te sientes juzgado/a por tu pareja? | Sí | 6 | 12,5 | 2 | 2,3 | 0,02 |
| En relación con este problema, ¿has tenido que solicitar ayuda de un psicólogo? | Sí/me lo he planteadoc | 18 | 37,5 | 8 | 9,1 | <0,01 |
| ¿El problema te ha impedido ir/incorporarte a trabajar? | Bastante/muchoa | 12 | 25,0 | 1 | 1,1 | <0,01 |
| ¿El problema limita vuestra vida social? | Sí | 26 | 54,2 | 31 | 35,2 | 0,3 |
| Otros | ||||||
| ¿Ha comprado medicación/suplementos vitamínicos sin indicación del pediatra? | Sí | 9 | 18,8 | 16 | 18,2 | 0,94 |
| ¿Has consultado en Internet sobre el problema? | Bastante/muchoa | 22 | 45,8 | 47 | 54,0 | 0,36 |
NDA: niños con dificultades en la alimentación.
En relación con los niveles de estrés parental y riesgo de ansiedad/depresión (escalas PSI-SF y GHQ-28), estos son superiores en los padres de los NDA, con similares resultados cuando se reajustan los puntos de corte según el percentil 90 de nuestra población CS (tablas 4 y 5). En la tabla 6 se presenta el análisis ajustado entre grupos, controlando por diferencias de sexo, edad (menor/mayor de 3 años) y tipo de encuestado (padre-madre); las variables situación laboral y formación de los progenitores no se introdujeron en el ajuste por presencia de colinealidad. Se presentan las diferencias de medias ajustadas de las puntuaciones y las OR ajustadas de valores superiores a los diferentes puntos de corte empleados; para todas las puntuaciones globales y para la mayoría de las subescalas las estimaciones eran desfavorables para los NDA. Existen diferencias de género en la prueba GHQ-28, con mayor nivel de componente ansioso-depresivo en las madres (diferencias de medias ajustadas 4; IC95% 0,83 a 7,17), pero no se hallaron en el PSI-SF (diferencias de medias ajustadas 9; IC95% −0,17 a 18,17).
Mediana de puntuaciones de las escalas de estrés parental (PSI-SF) y riesgo psicológico (GHQ-28)
| Puntuación total | Control sano (n=102) | NDA (n=48) | Control enfermo (n=88) | |||||
|---|---|---|---|---|---|---|---|---|
| Mediana | RIC | Mediana | RIC | Mediana | RIC | p1a | p2b | |
| Total PSI-SF | 65 | 55-76 | 82 | 68,5-107,5 | 65 | 50-80 | <0,01 | <0,01 |
| Subescala MP | 24 | 19-75 | 30 | 23-40 | 22 | 16,5-28 | <0,01 | <0,01 |
| Subescala IDPH | 19 | 16-24 | 23 | 17,5-29 | 18 | 15-23 | <0,01 | <0,01 |
| Subescala ND | 22 | 19-25 | 31 | 25-36,5 | 21 | 17-28 | <0,01 | <0,01 |
| Total GHQ-28 | 16 | 12-22 | 26 | 15-34,5 | 14 | 11-21 | <0,01 | <0,01 |
| Subescala A | 4 | 2-7 | 7 | 3-10,5 | 4 | 2-6 | <0,01 | <0,01 |
| Subescala B | 5 | 2-7 | 8 | 5-11 | 4 | 2-6 | <0,01 | <0,01 |
| Subescala C | 7 | 6-8 | 7 | 6-9 | 7 | 6-7 | 0,35 | 0,13 |
| Subescala D | 0 | 0-1 | 2 | 0-4,5 | 0 | 0-1 | <0,01 | <0,01 |
| Puntuación elevada | n | % | n | % | n | % | ||
|---|---|---|---|---|---|---|---|---|
| PSI-SF≥p85 | 1 | 1,0 | 12 | 25,0 | 0 | 0,0 | <0,01 | <0,01 |
| Subescala MP≥p85 | 6 | 5,9 | 16 | 33,3 | 7 | 8,0 | <0,01 | <0,01 |
| Subescala IDPH≥p85 | 2 | 2,0 | 8 | 16,7 | 2 | 2,3 | <0,01 | <0,01 |
| Subescala ND≥p85 | 3 | 2,9 | 11 | 22,9 | 1 | 1,1 | <0,01 | <0,01 |
| PSI-SF≥p90 | 1 | 1,0 | 10 | 20,8 | 0 | 0,0 | <0,01 | <0,01 |
| Subescala MP≥p90 | 3 | 2,9 | 13 | 27,1 | 3 | 3,4 | <0,01 | <0,01 |
| Subescala IDPH≥p90 | 0 | 0,0 | 3 | 6,3 | 2 | 2,3 | 0,03 | 0,34 |
| Subescala ND≥p90 | 2 | 2,0 | 7 | 14,6 | 0 | 0,0 | 0,01 | 0,01 |
| Test GHQ-28 patológico | 24 | 23,5% | 26 | 54,2% | 14 | 15,9% | <0,01 | <0,01 |
| Subescala A | 38 | 37,3 | 29 | 60,4 | 23 | 26,1 | <0,01 | <0,01 |
| Subescala B | 38 | 37,3 | 35 | 72,9 | 26 | 29,5 | <0,01 | <0,01 |
| Subescala C | 87 | 85,3 | 39 | 81,3 | 76 | 86,4 | 0,53 | 0,43 |
| Subescala D | 5 | 4,9 | 8 | 16,7 | 6 | 6,8 | 0,03 | 0,08 |
GHQ-28: General Health Questionnaire de Goldberg; IDPH: interacción disfuncional padres-hijo; MP: malestar paterno; ND: niño difícil; NDA: niños con dificultades en la alimentación; PSI-SF: Parental Stress Index Short Form; RIC: rango intercuartílico.
Puntuaciones de las escalas PSI-SF y GHQ-28 ajustadas según nuestra población de control sano
| NDA (n=48) | Control enfermo (n=88) | p | |||
|---|---|---|---|---|---|
| n | % | n | % | ||
| PSI-SF≥p90 | 23 | 47,9 | 13 | 14,8 | <0,01 |
| Subescala MP≥p90 | 20 | 41,7 | 15 | 17,0 | <0,01 |
| Subescala IDPH≥p90 | 14 | 29,2 | 8 | 9,1 | <0,01 |
| Subescala ND≥p90 | 30 | 62,5 | 21 | 23,9 | <0,01 |
| Test GHQ-28≥p90 | 16 | 33,3 | 6 | 6,8 | <0,01 |
| Subescala A≥p90 | 12 | 25,0 | 3 | 3,4 | <0,01 |
| Subescala B≥p90 | 17 | 35,4 | 7 | 8,0 | <0,01 |
| Subescala C≥p90 | 11 | 22,9 | 7 | 8,0 | 0,01 |
| Subescala D≥p90 | 14 | 29,2 | 11 | 12,5 | 0,01 |
| Test GHQ-28≥p95 | 8 | 16,7 | 2 | 2,3 | <0,01 |
| Subescala A≥p95 | 4 | 8,3 | 1 | 1,1 | 0,05 |
| Subescala B≥p95 | 9 | 18,8 | 3 | 3,4 | <0,01 |
| Subescala C≥p95 | 8 | 16,7 | 3 | 3,4 | 0,01 |
| Subescala D≥p95 | 8 | 16,7 | 6 | 6,8 | 0,08 |
GHQ-28: General Health Questionnaire de Goldberg; IDPH: interacción disfuncional padres-hijo; MP: malestar paterno; ND: niño difícil; NDA: niños con dificultades en la alimentación; PSI-SF: Parental Stress Index Short Form.
Análisis ajustado por edad, sexo y encuestado (padre-madre) entre grupos
| NDA vs. control sano | p | NDA vs. enfermos | p | |
|---|---|---|---|---|
| Puntuaciones totales | DMA (IC 95%) | DMA (IC 95%) | ||
| Estrés total (PSI-SF) | 21 (12,19-29,81) | <0,01 | 20 (9,81-30,19) | <0,01 |
| Subescala MP | 5 (1,32-8,67) | 0,01 | 6,5 (1,79-11,20) | 0,01 |
| Subescala IDPH | 3,5 (0,37-6,62) | 0,03 | 4 (0,47-7,52) | 0,03 |
| Subescala ND | 9 (6,06-11,93) | <0,01 | 9,5 (5,58-13,41) | <0,01 |
| Test GHQ-28 total | 8 (3,96-12,04) | <0,01 | 11 (7,47-14,52) | <0,01 |
| Subescala A | 2,5 (0,85-4,15) | <0,01 | 3 (1,04-4,96) | <0,01 |
| Subescala B | 4 (2,16-5,84) | <0,01 | 4 (2,43-5,57) | <0,01 |
| Subescala C | 0 (0,73-0,73) | 1 | 0 (0,39-0,39) | 1 |
| Subescala D | 2 (1,63-2,37) | <0,01 | 2 (1,61-2,39) | <0,01 |
| Puntuaciones elevadas | ORa (IC 95%) | p | ORa (IC 95%) | p |
|---|---|---|---|---|
| Estrés total (PSI-SF)≥p85 | 47,06 (5,61-394,24) | <0,01 | No estimable | - |
| Subescala MP | 7,88 (2,78-22,33) | <0,01 | 6,22 (2,28-16,99) | <0,01 |
| Subescala IDPH | 13,94 (2,67-72,80) | <0,01 | 16,91 (3,14-91,04) | 0,01 |
| Subescala ND | 12,05 (3,04- 47,67) | <0,01 | 44,96 (5,20-388,62) | <0,01 |
| Estrés total (PSI-SF)≥p90 | 36,74 (4,33-311,20) | <0,01 | No estimable | - |
| Subescala MP | 16,05 (3,84-67,13) | <0,01 | 12,56 (3,19-49,43) | <0,01 |
| Subescala IDPH | No estimable | - | 6,30 (0,96-41,11) | 0,05 |
| Subescala ND | 11,25 (2,13-59,39) | <0,01 | No estimable | - |
| Test GHQ-28 patológico | 4,18 (1,96-8,87) | <0,01 | 6,25 (2,79-13,98) | <0,01 |
| Escala A | 2,56 (1,21-5,38) | 0,01 | 3,86 (1,70-8,76) | <0,01 |
| Escala B | 4,74 (2,18-10,32) | <0,01 | 6,42 (2,93-14,06) | <0,01 |
| Escala C | 0,63 (0,25-1,63) | 0,34 | 0,76 (0,27-2,16) | 0,61 |
| Escala D | 3,88 (1,19-12,58) | 0,02 | 2,73 (0,89-8,41) | 0,08 |
| Test GHQ-28≥p90 nuestra población | 4,14 (1,74-9,84) | <0,01 | 6,83 (2,46-19,01) | <0,01 |
| Subescala A | 3,39 (1,31-8,78) | 0,01 | 10,29 (2,68-39,47) | <0,01 |
| Subescala B | 3,97 (1,69-9,37) | <0,01 | 6,35 (2,40-16,78) | <0,01 |
| Subescala C | 2,32 (0,92-5,91) | 0,08 | 3,44 (1,24-9,58) | 0,02 |
| Subescala D | 3,68 (1,49-9,09) | 0,01 | 2,88 (1,18-6,99) | 0,02 |
| Test GHQ-28≥p95 nuestra población | 3,88 (1,19-12,58) | 0,02 | 8,60 (1,75-42,35) | <0,01 |
| Subescala A | 1,51 (0,41-7,79) | 0,53 | 7,91 (0,86-72,90) | 0,07 |
| Subescala B | 3,69 (1,23-11,07) | <0,01 | 6,54 (1,68-25,49) | <0,01 |
| Subescala C | 3,65 (1,11-11,99) | 0,03 | 5,67 (1,43-22,50) | 0,01 |
| Subescala D | 3,88 (1,19-12,58) | 0,02 | 2,73 (0,89-8,41) | 0,08 |
DMA: diferencia de medias ajustada; GHQ-28: General Health Questionnaire de Goldberg; IC: intervalo de confianza; IDPH: interacción disfuncional padres-hijo; MP: malestar paterno; ND: niño difícil; NDA: niños con dificultades en la alimentación; ORa: odds ratio ajustada; PSI-SF: Parental Stress Index Short Form.
En las tablas S1 a S5 del material suplementario se presenta la comparación entre casos con NDA y el subgrupo de CE celíacos. No se observaron diferencias reseñables con respecto a la comparación con todos los CE.
DiscusiónLos resultados muestran que los padres y madres de niños NDA tienen niveles de estrés altos, incluso mayores que los padres de pacientes con otras enfermedades digestivas.
En relación con la prueba GHQ-28, herramienta para la detección de problemas de disfunción social, psicosomáticos, ansiedad y depresión, se detectaron niveles patológicos inesperadamente altos en nuestro grupo de CS, por lo que se reajustaron los puntos de corte según el percentil 90 de dicha población; según los nuevos parámetros, uno de cada 3 padres y madres de NDA se encontraban en situación de riesgo psicológico. También es relevante la repercusión en la esfera sociofamiliar de los padres de NDA, ya que perciben más problemas de forma significativa: uno de cada 4 considera que este problema le afecta a nivel de pareja e incluso se siente juzgado por su propia pareja. En el ámbito social, casi el 50% se sienten juzgados por los demás sobre su manejo de la situación y más de la mitad han tenido que restringir su vida social por el problema de su hijo. En el ámbito laboral, a uno de cada 4 le ha impedido ir a trabajar, y uno de cada 3 ha solicitado o se ha planteado solicitar ayuda psicológica.
No se ha identificado ser hijo primogénito como factor de riesgo previamente descrito, pero sí un menor peso al nacimiento16. El uso de sonda nasogástrica se ha descrito como factor inductor del trastorno de alimentación1, pero en nuestro estudio no disponemos de datos para conocer la relación temporal entre ambos.
El grado de insatisfacción con la atención recibida y las pautas aconsejadas por el pediatra fue el doble en los NDA que en los niños con otras enfermedades de forma estadísticamente significativa, ya que casi la mitad de los encuestados ni se sienten escuchados por su pediatra ni están de acuerdo con la pauta de tratamiento, e incluso consideran que tuvieron que insistir en la derivación a consulta especializada.
Estudios previos describen la relación entre estrés parental y dificultades en la alimentación de sus hijos. Padres y madres se sienten responsables de que sus hijos coman de forma variada y lo que ellos consideran comida sana4. Estiman que su labor como cuidadores se refleja en la capacidad para alimentarlos y cuando fallan las expectativas puede aumentar la tensión en relación con la comida17. El momento de la alimentación se convierte en estresante y negativo, impidiéndoles disfrutar de su hijo18, lo que provoca presión sobre su hijo para que coma19. Las madres con características sintomáticas alteradas (ansiedad, depresión u hostilidad) se asocian a un modo de relación patológica durante la alimentación20–23. En nuestro estudio también se han evidenciado diferencias de género, con mayor riesgo de componente ansioso-depresivo en las madres, sin diferencias en los niveles totales de estrés. Llama la atención que, a pesar de que la madre es la principal responsable de la alimentación en los CS menores de 3 años, no es así en los NDA, donde el niño es alimentado principalmente por ambos progenitores. Podemos interpretar que en los NDA el padre colabora más activamente en la alimentación.
Existe evidencia sobre como el dolor abdominal funcional y el estreñimiento pueden llegar a afectar la calidad de vida de los pacientes de forma similar a otros trastornos orgánicos24, así como en la enfermedad celíaca25. Sin embargo, en nuestro estudio, tanto el estrés parental como los rasgos ansioso-depresivos son significativamente mayores en el grupo de NDA que en el del resto de las enfermedades digestivas.
Se han evidenciado algunas limitaciones en nuestro estudio, fundamentalmente el bajo número de NDA sin enfermedades asociadas que cumplieran los criterios de inclusión. Es posible que la captación en el medio hospitalario, recopilando pacientes con criterios estrictos en los que se han descartado otros problemas funcionales u orgánicos (lo que garantizaba que eran NDA sin enfermedad asociada) haya motivado el escaso reclutamiento. Por otra parte, existe una infrarrepresentación de niños menores de 3 años en el grupo CE, motivada por la mayor edad de los pacientes con los trastornos seleccionados. Los CS también tenían una edad algo mayor (diferencia de medianas de 0,62 años), aunque la diferencia no era estadísticamente significativa. No pudo realizarse estratificación por edad por el insuficiente número de pacientes. Para poder controlar el posible sesgo de la edad, se realizó un ajuste multivariante, que no mostró que la edad fuera un factor de confusión.
ConclusionesPadres y madres de niños malos comedores tienen niveles elevados de estrés y mayor riesgo de ansiedad y depresión, con una importante repercusión a nivel social, familiar, de pareja y laboral. Reconocer el grado de repercusión que existe alrededor de este tipo de trastornos podría ser determinante para contribuir a su resolución. Los pediatras debemos buscar herramientas o estrategias para detectar dicha repercusión en estas familias y poder realizar un abordaje global, prestando atención no solo al niño, sino también a la familia.
Además, la relación con el pediatra puede verse afectada. Tener en consideración todas estas cuestiones nos puede ayudar a mejorar nuestro abordaje profesional y a cuidar nuestra relación médico-paciente.
FinanciaciónEste proyecto ha recibido una ayuda de 1.000€ de la Fundación Burgos por la Investigación de la Salud (CIG G-09254616) en enero de 2017.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Hernández Frutos, Esther; Hospital Santos Reyes (Aranda de Duero, Burgos). Serna Cubillo, Isabel; Centro de Salud Cristóbal Acosta (Burgos). Cilla Lizarraga, Amaia; Centro de Salud José Luis Santamaría (Burgos). Camino Fernández, Ana; Centro de Salud Los Cubos (Burgos). Elvira Pardilla, Ana; Centro de Salud Santa Clara (Burgos). Rámila de la Torre, Elsa; Centro de Salud Santa Clara (Burgos). Santamaría Marcos, Elena; Centro de Salud San Agustín (Burgos). Kannan Leis, Sara; Hospital Santa Bárbara (Soria). Alonso Vicente, Carmen; Hospital Universitario El Clínico (Valladolid). Bartolomé Porro, Juan; Hospital Río Carrión (Palencia). Galicia Plobet, Gonzalo; Hospital Universitario de Guadalajara (Guadalajara). Martínez Escribano, Beatriz; Hospital Universitario de Fuenlabrada (Madrid). Cañedo Villarroya, Elvira; Hospital Universitario Niño Jesús (Madrid). Parejo Diaz, Patricia; Salud de área de Segovia. Martínez Cuevas, Elena; Centro de Salud Gamonal Antigua (Burgos). Vecino López, Raquel; Hospital Clínico San Carlos (Madrid). Rizo Pascual, Jana; Hospital Universitario Infanta Sofía (Madrid). La Orden Izquierdo, Enrique; Hospital Universitario Infanta Elena (Valdemoro, Madrid). Balmaseda Serrano, Elena; Hospital de Albacete (Albacete). Torrecilla Cañas, Javier; Hospital Virgen de la Luz (Cuenca). Hernández Bertó, Tomás; Hospital de Albacete (Albacete). Donado Palencia, Paloma; Hospital General Universitario Ciudad Real (Ciudad Real). Martín Sacristán, Beatriz; Complejo Hospitalario de Toledo (Toledo). Crespo Madrid, Nuria; Complejo Hospitalario de Toledo (Toledo). Cuadrado Martín, Soraya; Hospital Nuestra Señora del Prado (Talavera de la Reina, Toledo).