El retraso diagnóstico (RD) de la enfermedad inflamatoria intestinal pediátrica (EII-P) puede conllevar la aparición de complicaciones y una menor respuesta al tratamiento. Estudiar el RD y los factores que lo condicionan ayudaría a implementar medidas correctoras y mejorar la evolución de la enfermedad.
Pacientes y métodosUn total de 53 casos (31 de enfermedad de Crohn [EC], 19 de colitis ulcerosa [CU] y 3 EII-P no clasificadas) entre 2000 y 2012 se evaluaron de forma retrospectiva a través de la información recogida en las historias clínicas de atención primaria y las de un Servicio de Gastroenterología infantil de un hospital terciario. La variable respuesta principal fue el tiempo entre el primer contacto médico-paciente y el diagnóstico.
ResultadosEl tiempo mediano de RD fue de 12 semanas (rango intercuartílico 5-24). Sin embargo, un 26,3% de las CU y un 25,8% de las EC presentaron un RD superior a un año. Ninguno de los factores de riesgo estudiados se asoció significativamente a un RD relevante pero los niños de menor edad presentaron una tendencia a un mayor RD.
ConclusionesAunque el RD mediano de la EII-P parece aceptable, existe una proporción importante de niños con unas características clínicas heterogéneas y unos tiempos diagnósticos considerables. Se debería profundizar en el análisis de las oportunidades perdidas de diagnóstico.
Diagnostic delay of inflammatory bowel disease in children might be responsible for complications and a poor response to treatment. The study of diagnostic delay and its determining factors may help implement corrective measures and improve the prognosis of the disease.
Patients and methodsA retrospective study of the information collected from primary care medical records and that from the pediatric gastroenterology service at a tertiary hospital between 2000 and 2012 was carried out on 53 patients: 31 with Crohn's disease, 19 with ulcerative colitis, and 3 with unclassified pediatric inflammatory bowel disease. The main response variable was the interval from the first physician-patient contact to diagnosis.
ResultsThe median time to diagnosis was 12 weeks (interquartile range 5-24). However for 26.3% of the ulcerative colitis cases and 25.8% of the Crohn's disease cases, the interval was longer than 1 year. There was a more marked delay trend in Crohn's disease cases, but it was not statistically significant. None of the evaluated risk factors was associated with a relevant diagnostic delay, although it tended to be longer in younger children.
ConclusionsWhereas the median delay for pediatric inflammatory bowel disease seems to be acceptable, the diagnostic time spans are considerable for a large proportion of children with heterogeneous clinical characteristics. Further research into lost diagnostic opportunities needs to be carried out.
La enfermedad inflamatoria intestinal (EII) tiene una edad de inicio habitual en torno a los 20-30 años y, por lo tanto, se considera una enfermedad del adulto joven. Sin embargo, existe un grupo de pacientes cuyo comienzo se produce en la edad pediátrica, que, en función de las series publicadas, se estima en torno al 20-25%1.
En los últimos 20 años se ha observado un aumento de la incidencia de enfermedad de Crohn (EC), mientras que el número de diagnósticos de colitis ulcerosa (CU) se mantiene estable o en descenso. Este fenómeno parece afectar también a los casos infantiles2. El diagnóstico de EII, particularmente en este grupo etario, puede representar un reto considerable por el solapamiento de los síntomas con los de los trastornos funcionales y por la variabilidad de su expresión.
En pacientes adultos, se ha descrito que la afectación ileal aislada en la EC y la toma de antiinflamatorios y el sexo masculino en la CU constituyen un factor de riesgo para retraso diagnóstico (RD)3. Existe poca información al respecto de qué características del paciente contribuyen a un mayor RD en niños con EII. Algunos análisis basados en registros europeos concluyen que los niños de menor edad, y también los que presentan enfermedad ileal en EC, son los que más tarde se diagnostican4.
Se trata de un grupo de enfermedades crónicas e incurables y se ha demostrado que el retraso en el inicio del tratamiento implica una menor respuesta al mismo y una evolución hacia una mayor gravedad5-8. Cerca del 20% de los menores de 16 años diagnosticados de EC presentan retraso en el crecimiento o talla baja. En la CU, la proporción es de un 5-10%9. El tratamiento farmacológico y nutricional permite recuperar peso y talla pero también existen pruebas de que el RD prolongado puede influir en la talla final alcanzada por los niños con EC y favorecer la extensión proximal de la CU10. Además, el diagnóstico de EII en un niño o adolescente tiene un impacto negativo no solo en el aspecto físico, sino también en el psicológico, el familiar y el social11.
Por estos motivos, se considera que el diagnóstico precoz es un elemento crucial del buen manejo de la EII pediátrica. Nos proponemos estudiar el tiempo de RD en los pacientes de nuestro medio con el objetivo de describir sus principales etapas, identificar los principales factores que lo condicionan y proponer actitudes correctoras.
Pacientes y métodosSe plantea un estudio retrospectivo con el objetivo principal de describir el RD de la EII-P en nuestro medio. Pretendemos definir la brecha temporal entre los principales hitos asistenciales: T1, tiempo entre el inicio de la sintomatología y la primera consulta médica; T2, tiempo entre derivación al hospital y primera visita por un médico especialista en gastroenterología infantil; T3, tiempo entre primera visita en el hospital y la primera endoscopia digestiva, y T4, tiempo entre primera visita médica y diagnóstico referido explícitamente en la historia clínica (HC) y apoyado por presentación clínica, datos de laboratorio, endoscopia digestiva e histopatología. Se definió RD como equivalente a T4 y se consideró que el RD fue relevante si el T4 era superior al percentil 75 de cada grupo diagnóstico: CU, EC y colitis EII no clasificada (EII-noC).
Los objetivos secundarios fueron identificar el ámbito de trabajo y el nivel de especialización del primer médico al que se consulta y el del médico que hizo la derivación al especialista, así como detectar factores de riesgo para presentar un RD significativo. Se recuperó información al respecto de la presentación clínica inicial, el consumo de recursos diagnósticos y la extensión en el momento del diagnóstico según la nueva clasificación de París12.
Todas las sospechas de entesitis y artritis como manifestación extraintestinal de EII fueron confirmadas por un reumatólogo pediátrico. La gravedad de los brotes se evaluó según los índices Pediatric Ulcerative Colitis Activity Index (PUCAI)13 y Pediatric Crohn's Disease Activity Index (PCDAI)14.
Se recuperó a los pacientes menores de 18 años con diagnóstico de EII de la base de datos del Servicio de Documentación Clínica de nuestro centro. La fuente de información principal fue la HC en soporte papel, ampliada con los ficheros de la HC electrónica, tanto la implantada en nuestro hospital desde el 2010 como el sistema utilizado en atención primaria (AP), lo que permitió una mejor descripción de los periodos previos al primer contacto en el hospital.
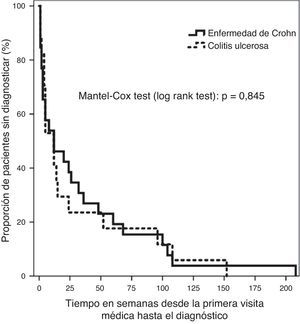
Los datos fueron introducidos en una base de datos creada ex profeso (Microsoft, Access 2010). El análisis estadístico se realizó con el paquete SPSS 19.0. La descripción de los datos cualitativos se realizó usando frecuencias y porcentajes. El test de Kolmogorov-Smirnov demostró una distribución no normal de las variables cuantitativas incluidas, de modo que se resumen como mediana con intervalo de confianza (IC) del 95%, el rango intercuartílico (RIC) y valores máximos y mínimos. El test de la χ2 se utilizó para evaluar la asociación entre variables cualitativas y el test U de Mann-Whitney (no paramétrico) para la comparación de datos cuantitativos, principalmente para encontrar diferencias entre los subgrupos con EC y CU. Se recurrió post hoc a la prueba de Bonferroni para comparaciones múltiples en el enfoque univariante del estudio de factores de riesgo. La distribución de los T4 de toda la muestra, y de EC y CU por separado, mostró una morfología con una cola derecha marcada, que se normaliza con la transformación logarítmica. Ello permitió el uso de técnicas de regresión lineal múltiple para la búsqueda de condicionantes de RD. La prueba de Kaplan-Meier para la variable principal se muestra en la figura 1 y la diferencia entre los tiempos según tipo de EII se examinó con la prueba de Mantel-Cox (log rank test), basada en la prueba de la χ2 de equivalencia de curvas de supervivencia. El nivel de significación estadística se fijó en p<0,05.
ResultadosSe documentaron 53 casos entre enero del 2000 y enero del 2012. La cohorte incluyó a 31 niños con EC (58,5%), 19 con diagnóstico final de CU (35,8%) y 6 EII-noC al inicio del periodo de inclusión, 3 de los cuales se reclasificaron como CU durante el seguimiento y se incluyeron en el grupo de CU para el análisis estadístico.
La edad mediana al diagnóstico fue 10,75 años para la EC, 7,75 años para la CU y 8,83 años para la EII-noC. Observamos una prevalencia significativamente mayor del sexo masculino en las EC (83,9%) que en las CU (47,4%) y no detectamos diferencias en función del lugar de residencia de los niños (rural o urbano) ni de la prevalencia del tabaquismo en el hogar. No obstante, sí observamos una tendencia a una mayor frecuencia de antecedentes familiares de EII en los casos de CU frente a EC (26,3%-13,3%).
La tabla 1 resume los síntomas clínicos al inicio de la enfermedad. Un aspecto que se debe destacar es que todos los pacientes mostraron síntomas intestinales al diagnóstico (diarrea, sangrado rectal o dolor abdominal), identificándose asimismo manifestaciones extraintestinales en 7 casos (13,2%): un eritema nudoso y una colangitis esclerosante entre los pacientes con CU, y 5 artritis/entesitis en el grupo de EC. Síntomas constitucionales, tales como pérdida de peso, fiebre y astenia, aparecieron con más frecuencia, aunque no de manera significativa, en la EC que en la CU, y siempre en combinación con síntomas digestivos. Solo un paciente con EC presentó dolor abdominal aislado al inicio. Ninguno de los niños mostró una sintomatología inicial de retraso del crecimiento como única manifestación.
Datos demográficos y síntomas clínicos al inicio
| Colitis ulcerosa | Enfermedad de Crohn | Colitis indeterminada | p valor de la diferencia entre CU y EC | |
|---|---|---|---|---|
| Frecuencia | 19/53 (35,8%) | 31/53 (58,5%) | 3/53 (5,7%) | |
| Edad al diagnóstico en años(mediana, P25-P75) | 7,75 (5,25-11,71) | 10,75 (9,08-12,92) | 8,83 (3,08-12,08)a | 0,048 |
| Sexo masculino | 9/19 (47,4%) | 26/31 (83,9%) | 2/3 (66,7%) | 0,006 |
| Lugar de residencia rural | 2/19 (10,5%) | 1/29 (3,4%) | 2/3 (66,7%) | 0,322 |
| Antecedentes familiares | 5/19 (26,3%) | 4/30 (13,3%) | 0/3 (0%) | 0,253 |
| Síntomas clínicos | ||||
| Diarrea | 18/19 (94,7%) | 20/31 (64,5%) | 3/3 (100%) | 0,015 |
| Pérdida de peso | 10/19 (52,6%) | 19/31 (61,3%) | 2/3 (66,7%) | 0,547 |
| Sangrado rectal | 17/19 (89,5%) | 14/31 (45,2%) | 3/3 (100%) | 0,002 |
| Dolor abdominal | 16/19 (84,2%) | 30/31 (96,8%) | 3/3 (100%) | 0,112 |
| Fiebre | 3/19 (15,8%) | 7/31 (22,6%) | 0/3 (0%) | 0,560 |
| Astenia | 13/19 (68,4%) | 22/31 (71,0%) | 2/3 (66,7%) | 0,849 |
| Fístula | 0/19 (0%) | 6/31 (19,4%) | 0/3 (0%) | 0,009 |
| Fisura anal | 0/19 (0%) | 2/31 (6,5%) | 0/3 (0%) | 0,103 |
| Manifestaciones extraintestinales en el curso de la enfermedad | 2/19 (10,5%) | 5/31 (16,1%) | 0/3 (0%) | 0,579 |
CU: colitis ulcerosa; EC: enfermedad de Crohn.
Siete casos se diagnosticaron antes de los 5 años de edad (13,2%: 4 CU, 2 EC y una EII-noC) y todos presentaron al inicio diarrea y dolor abdominal. Cuando estratificamos por edad y consideramos la EC y la CU por separado, no encontramos diferencias significativas en los síntomas clínicos al inicio, aunque observamos una tendencia hacia un mayor retraso del crecimiento en niños menores de 5 años.
Todos los niños de la muestra fueron explorados por colonoscopia. Por limitaciones técnicas, la ileoscopia solo se llevó a cabo de forma satisfactoria en el 58,1% de los casos de EC. Ningún niño con CU fue candidato a endoscopia digestiva alta pero sí que se les realizó un tránsito intestinal con contraste a un 36,8% en algún momento del seguimiento, principalmente por colonoscopia incompleta en el proceso diagnóstico. Un 74,2% de los casos de EC fueron explorados por enterorresonancia magnética, sobre todo los casos diagnosticados en los últimos años, frente a un 15,8% de las CU. El estudio por cápsula endoscópica también fue mayoritario en las EC (61,3%). Solo a un paciente con diagnóstico final de CU se le sometió a este estudio, mientras tenía un diagnóstico provisional de EII-noC.
La tabla 2 muestra la distribución de casos de CU y EC de acuerdo con los subgrupos contemplados en la nueva clasificación de París. Se pudo recuperar información sobre la localización de la enfermedad en todos los pacientes de EC y CU. Solo en 2 casos de CU remitidos desde otros centros no se encontraron datos suficientes para establecer la gravedad del primer brote.
Gravedad y extensión en el momento del diagnóstico según la Clasificación de París
| Enfermedad de Crohn | |
|---|---|
| Edad | |
| A1a, menor de 10 años | 13/31 (41,9%) |
| A1b, entre 10 y 17 años | 18/31 (58,1%) |
| A2, superior a 17 años | 0/31 (0%) |
| Localización | |
| L1, ileal o ileocecal | 11/31 (35,5%) |
| L2, colónica | 4/31 (12,9%) |
| L3, ileocolónica | 10/31 (32,3%) |
| L1+L4a, afectación alta proximal al ligamento de Treitz | 1/31 (3,2%) |
| L1+L4b, afectación distal a Treitz y proximal al tercio distal del íleo | 5/31 (16,1%) |
| Patrón | |
| B1, inflamatorio no estenosante, no penetrante | 16/31 (51,6%) |
| B2, estenosante | 9/31 (29%) |
| B2p, estenosante con afectación perianal | 2/31 (6,5%) |
| B3, penetrante | 1/31 (3,2%) |
| B3p, penetrante con afectación perianal | 2/31 (6,5%) |
| B2B3, estenosante-penetrante | 3/31 (9,7%) |
| Crecimiento | |
| G0, sin evidencia de retraso del crecimiento | 17/31 (54,8%) |
| G1, retraso del crecimiento | 14/31 (45,2%) |
| Colitis ulcerosa | |
|---|---|
| Localización | |
| E1, proctitis | 1/19 (5,3%) |
| E2, colitis izquierda (distal al ángulo esplénico) | 4/19 (21,1%) |
| E3, colitis extensa (distal al ángulo hepático) | 1/19 (5,3%) |
| E4, pancolitis (proximal al ángulo hepático) | 13/19 (68,4%) |
| Gravedad | |
| S0, nunca grave | 11/17 (64,7%) |
| S1, actividad grave | 6/17(35,3%) |
La frecuentación por paciente de los Servicios de Urgencias por clínica atribuible a la EII previo al diagnóstico fue baja, con una mediana de solo una consulta para la EC y la UC. Sin embargo, un 71,4% de los niños fueron atendidos al menos una vez en Urgencias hospitalarias, desde donde se generaron el 26% de las interconsultas a la Unidad de Gastroenterología Pediátrica. La mayoría de las derivaciones al especialista tuvieron lugar desde AP (tabla 3). El primer médico fue un gastroenterólogo pediátrico en un solo caso. A pesar de que los pediatras hospitalarios no especializados en gastroenterología solo atendieron por primera vez a un 6% de los niños, fueron responsables de la derivación del 22% de los pacientes.
Médicos involucrados en el diagnóstico
| Primer médico en atender al paciente | Médico que deriva al especialista | |||
|---|---|---|---|---|
| Colitis ulcerosa | Enfermedad de Crohn | Colitis ulcerosa | Enfermedad de Crohn | |
| Pediatra de atención primaria | 11/19 (57,9%) | 18/31 (58,1%) | 6/19 (31,6%) | 10/31 (32,3%) |
| Servicio de Urgencias | 7/19 (36,8%) | 10/31 (32,3%) | 5/19 (26,3%) | 8/31 (25,8%) |
| Pediatra hospitalario | ||||
| No especializado en gastroenterología pediátrica | 0/19 (0%) | 3/31 (9,7%) | 5/19 (26,3%) | 6/31 (19,4%) |
| Especializado en gastroenterología pediátrica | 1/19 (5,3%) | 0/31 (0%) | 3/19 (15,8%) | 7/31 (22,6%) |
Los niños cuya primera visita por síntomas de EII tuvo lugar en AP presentaron un tiempo de RD mayor que aquellos que fueron valorados por primera vez en un Servicio de Urgencias hospitalario, con una mediana de 26 semanas (RIC 11,5-78) frente a 3 (1,5-5). Sin embargo, los pacientes vistos por primera vez en AP presentaron menor proporción de retraso de crecimiento (37,5% frente a 69%), una clínica más inespecífica y unos T2 mayores. Así, si el paciente se remitió desde AP, se tardaron 2 semanas de mediana, con RIC 1-4 y un máximo de 10, y si fue desde urgencias (en todos los casos desde nuestro mismo centro), en ningún caso se tardó más de una semana. La distribución por edades fue similar en ambos grupos (7,5-11,7 años de RIC en los de AP y 8,6-11,4 años en los de Urgencias).
La mediana del intervalo transcurrido desde los primeros síntomas de EII a la primera consulta con un médico fue de 2 semanas (IC del 95%, 1-2, con un RIC de 1-3 semanas). Hubo un retraso mediano de 12 semanas entre esta primera visita y el diagnóstico definitivo (IC del 95%, 5-24; RIC: 3-48). El resto de los intervalos temporales se describen en la tabla 4. No encontramos diferencias en ninguno de los 4 intervalos estudiados cuando consideramos la CU y la EC por separado. No hubo diferencia en el RD de la CU y la EC al aplicar métodos de análisis de supervivencia (fig. 1). El RD se estableció como relevante si era superior a las 38 semanas en las CU y desde las 51 semanas en la EC. Un 26,3% de las CU y un 25,8% de las EC presentaron un RD mayor de un año.
Distribución de tiempos de diagnóstico para colitis ulcerosa y enfermedad de Crohn
| Tiempo en semanas completas | Tiempo desde los primeros síntomas hasta la primera visita al médico | Tiempo desde la derivación al hospital hasta la primera visita hospitalaria | Tiempo desde la primera visita al hospital hasta la primera endoscopia | Tiempo desde la primera visita al médico hasta el diagnóstico | ||||
|---|---|---|---|---|---|---|---|---|
| CU | EC | CU | EC | CU | EC | CU | EC | |
| Casos | 17 | 26 | 14 | 26 | 17 | 30 | 17 | 30 |
| Mínimo | 0 | 0 | 0 | 0 | 1 | 0 | 1 | 1 |
| P1 | 0 | 0 | 0 | 0 | 1 | 0 | 1 | 1 |
| P10 | 0 | 0 | 0 | 0 | 1 | 1 | 1 | 1 |
| P25 | 1 | 1 | 0 | 0 | 1,5 | 1 | 4 | 3 |
| P50 (IC del 95%) | 1 (1-2) | 2 (2-3) | 2 (0-4) | 0,5 (0-1) | 5 (2-20) | 2 (1-4) | 12 (4-24) | 12 (3-32) |
| P75 | 2,5 | 3 | 4 | 1,25 | 34 | 4 | 38 | 51 |
| P90 | 4,4 | 4 | 4 | 7,2 | 113,6 | 15,6 | 116,8 | 103,9 |
| Máximo | 6 | 12 | 4 | 10 | 152 | 208 | 152 | 208 |
| Valor p | 0,110 | 0,243 | 0,068 | 0,877 | ||||
CU: colitis ulcerosa; EC: enfermedad de Crohn.
El análisis univariante (tabla 5) indicó que la edad inferior a 5 años es el único factor con una influencia relevante en el RD en la EII-P. En cualquier caso, esta relación significativa desapareció al aplicar las correcciones de Bonferroni. Por regresión lineal múltiple no se encontró ninguna variable que se asociara significativamente con el tiempo de RD ni ningún modelo satisfactorio para su predicción. Tampoco observamos ninguna relación cuando el T4 mediano se utilizó para definir el RD.
Análisis univariante. Características clínicas al diagnóstico: impacto sobre el retraso diagnóstico
| Retraso diagnóstico < P75 | Retraso diagnóstico > P75 | Valor p | OR retraso diagnóstico > P75 (IC del 95%) | |
|---|---|---|---|---|
| Pérdida de peso | 20/38 (52,6%) | 11/15 (73,3%) | 0,168 | 2,48 (0,67-9,17) |
| Edad de inicio inferior a 5 años | 2/38 (5,3%) | 5/15 (33,3%) | 0,015 | 9,00 (1,51-53,54) |
| Antecedentes familiares | 8/37 (21,6%) | 1/15 (6,7%) | 0,197 | 0,26 (0,03-2,28) |
| Manifestaciones extraintestinales | 6/38 (15,8%) | 1/15 (6,7%) | 0,377 | 0,38 (0,04-3,47) |
| Patrón estenosante o penetrante en EC | 12/23 (52,2%) | 3/8 (37,5%) | 0,474 | 0,55 (0,11-2,86) |
| Primera visita al médico tras un mes o más con síntomas clínicos de EC | 18/23 (78,3%) | 6/8 (75,0%) | 0,849 | 0,83 (0,13-5,47) |
| Afectación de intestino delgado en EC (L1 o L1 + L4) | 14/23 (60,9%) | 3/8 (37,5%) | 0,253 | 0,39 (0,07-2,03) |
| Afección ileal o ileocecal en EC (L1) | 10/23 (43,5%) | 1/8 (12,5%) | 0,115 | 0,19 (0,02-1,77) |
| Presencia de fístula anal en el primer examen de EC | 6/23 (26,1%) | 3/8 (37,5%) | 0,540 | 1,70 (0,31-9,37) |
| Retraso del crecimiento en EC | 9/23 (39,1%) | 5/8 (62,5%) | 0,253 | 2,59 (0,49-13,61) |
| Primera visita al médico tras un mes o más con síntomas clínicos de CU | 12/13 (92,3%) | 4/6 (66,7%) | 0,154 | 0,17 (0,01-2,37) |
| Brote grave al inicio de CU | 3/13 (23,1%) | 3/6 (50%) | 0,241 | 3,33 (0,43-26,04) |
IC: intervalo de confianza; CU: colitis ulcerosa; EC: enfermedad de Crohn; OR: odds ratio.
Presentamos una serie de 53 pacientes con características similares a las descritas en la literatura para la EII-P15. Encontramos una proporción de varones con EC (83,9%) mayor que la descrita previamente16. En líneas generales, se confirma el predominio en la edad pediátrica de presentación inicial como dolor abdominal, a diferencia de las formas de comienzo en el adulto, en las que es más frecuente la diarrea aislada16. El retraso de crecimiento previo al diagnóstico de EII se presentó en un 45,2% de los casos de EC, reflejado en un descenso de una o más desviaciones estándar con respecto a la talla previa. La causa del mismo es multifactorial y guarda una relación estrecha con la actividad inflamatoria de la enfermedad lo que explica que fuera más probable encontrarlo en los casos de mayor RD17. La observación en nuestra población de una mayor frecuencia de retraso del crecimiento en niños diagnosticados antes de los 5 años de edad apoya este hecho. La problemática derivada del mismo, incluida la repercusión psicosocial, obliga a valorar la posibilidad de tratamiento hormonal específico por el endocrinólogo pediátrico, de acuerdo con las recomendaciones específicas18.
Los antecedentes familiares de EII se constataron en más casos de CU que de EC y solo uno de los 9 casos con familiares de primer grado afectados tuvo RD relevante, lo que apunta a que la presencia de antecedentes puede aumentar el grado de sospecha de EII.
La tendencia a un mayor retraso de crecimiento en los casos con RD relevante apunta en favor de la importancia del diagnóstico precoz de los niños con EII. Este problema afectó al 50% de los niños con EC, que tardaron más de 6 meses en diagnosticarse.
La endoscopia es la exploración inicial de elección ante la sospecha de EII según el protocolo establecido por la Sociedad Europea de Gastroenterología, Hepatología y Nutrición Pediátrica19. Según los criterios de Oporto, además de la ileocolonoscopia, debería hacerse una endoscopia digestiva alta (EDA) con biopsias múltiples para una definición de la extensión más precisa y minimizar la posibilidad de diagnosticar una EII-noC20. A pesar de haberse recurrido a la EDA en solo 5 casos, nuestra proporción de casos de EII-noC es equiparable a la publicada21. La limitación principal de nuestro estudio es el diagnóstico incompleto según los criterios de Oporto, lo que puede dar lugar a un sesgo en la subclasificación de la extensión y el patrón de la enfermedad, y, por lo tanto, en la evaluación de factores de riesgo para el RD.
Estudios previos han mostrado tiempos de RD muy variables y, en general, mayores que los de este estudio. En el registro EPIMAD, en algunas regiones del norte de Francia, se describe una latencia entre el inicio de los síntomas y el diagnóstico de 2 meses de mediana para la CU y de 4 meses para la EC2. En un estudio prospectivo poblacional noruego, el RD superó los 4 meses22. Entre 4 (CU) y 5 meses (EC) de RD medio se ha comunicado en una publicación sobre niños británicos con EII23. En los datos del registro nacional de Italia de EII pediátrica, el RD es de 6 meses para la CU y de 10 meses para la EC24. En el registro CEDATA, de Alemania y Austria, que incluye información retrospectiva y prospectiva de 2.604 niños desde antes de 1995 hasta agosto del 2009, se encontró una tendencia a un RD cada vez menor en los últimos años, llegando a 2,5 meses de mediana entre 2008 y 20094. Este estudio epidemiológico concluyó que el RD es mayor en pacientes de menor edad y en los que presentan EC del intestino delgado. Estos datos concuerdan con lo indicado en otros trabajos no diseñados específicamente para evaluar el RD25.
El tiempo mediano de RD en los niños con EII es de 12 semanas. El valor medio, por otro lado, fue de 31,6 semanas, lo que traduce la influencia de los valores excepcionalmente largos en su distribución.
En la EC las presentaciones estenosantes o fistulizantes y la afectación de intestino grueso se asocian a un menor tiempo diagnóstico4. Aunque nuestros datos también muestran una tendencia a un RD menor en dichas condiciones, no hemos encontrado una diferencia significativa. Nuestra serie incluye un 51,6% de formas inflamatorias puras, en contraste con el 80-90% que se describe en otros artículos26. Esta mayor proporción de formas más avanzadas puede contribuir a una mayor expresión clínica y a un menor RD.
Otro factor que puede haber influido en el menor RD es que la mediana de edad de nuestros pacientes es algo mayor a la de otras series1,4, lo que puede llevar a que se establezca la presunción diagnóstica antes. En este sentido, los niños con edad inferior a 5 años mostraron una tendencia a presentar más RD relevante en comparación con los niños mayores, posiblemente debido a un menor índice de sospecha y a una presentación clínica más inespecífica.
El hecho de que el 26% de los pacientes derivados al especialista han sido remitidos desde los Servicios de Urgencias hospitalarias podría explicarse por un mayor índice de sospecha por ser, en principio, casos más graves, o por tratarse de un entorno más próximo al pediatra especialista en gastroenterología pediátrica. Por otro lado, casi 3 cuartas partes de los pacientes acudieron al menos alguna vez a un hospital por motivo urgente, lo que convierte a esta mayoría de casos en susceptibles de ser remitidos a atención especializada si previamente no se había hecho desde el centro de salud.
En un estudio multicéntrico basado en el registro CEDATA se informó de la influencia del centro de procedencia de los casos en los tiempos de RD4. Esta observación parece ir a favor de que el RD no solo está condicionado por las características del paciente, sino también por factores del médico que lo atiende y por el contexto o las condiciones bajo las que trabaja. En una serie de adultos, el RD atribuido a factores del médico fue más acusado en EC que en CU3; sin embargo, nuestro estudio muestra un impacto similar en ambas enfermedades. Un mayor grado de sospecha frente a EC en nuestro medio podría explicar esta observación. El tiempo anterior a la primera consulta médica estaría determinado por las características clínicas y sociales del paciente, y en las posteriores actúan elementos propios de los proveedores de salud.
La información de la HC ha sido suficiente para llevar a cabo este trabajo, aunque su naturaleza retrospectiva puede haber tenido algún impacto sobre la correcta delimitación de los tiempos, especialmente de la primera parte del T4; esto es, el tiempo transcurrido entre el primer contacto médico-paciente y la sospecha de EII. Además, el tamaño muestral ha limitado la posibilidad de identificar perfiles de riesgo para RD relevante.
A modo de conclusión, el tiempo de RD en nuestra serie ha resultado algo inferior al detectado en estudios previos, lo que atribuimos a ser una muestra más reciente y probablemente a un mayor conocimiento de la enfermedad en los Servicios de AP y Urgencias hospitalarias. No obstante, la existencia de un grupo numeroso de niños con RD superior a un año refleja que todavía existe margen para la mejora en los intervalos influidos por los proveedores de servicios de salud.
Un método similar al empleado en un estudio reciente en adultos con carcinoma colorrectal27 podría permitirnos reconocer oportunidades perdidas de diagnóstico. Un estudio observacional prospectivo multicéntrico, como el que está en curso actualmente en la Sociedad Española de Gastroenterología, Hepatología y Nutrición Pediátrica, podría ser el diseño más adecuado para identificar a pacientes de riesgo, ofrecer una descripción más precisa del RD en una población más amplia y conseguir el objetivo último: la implementación de medidas correctoras y la mejora de la evolución de la enfermedad.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.