Las malformaciones vasculares son lesiones generalmente presentes al nacimiento, secundarias a displasia de vasos, ya sean arterias, venas o capilares. Pueden presentarse de forma aislada o asociadas a lesiones en otros órganos.
Dado el origen ectodérmico común del sistema nervioso central y de la piel se describen varios cuadros clínicos con afectación común llamados trastornos neurocutáneos. Dentro de estos se diferencia un grupo heterogéneo cuya característica principal es la malformación vascular, siendo algunos ejemplos el síndrome de Sturge–Weber, síndrome de Cobb, síndrome de Klippel–Trenaunay–Weber, síndrome de Rendu–Osler–Weber o la enfermedad de Von Hippel–Lindau1.
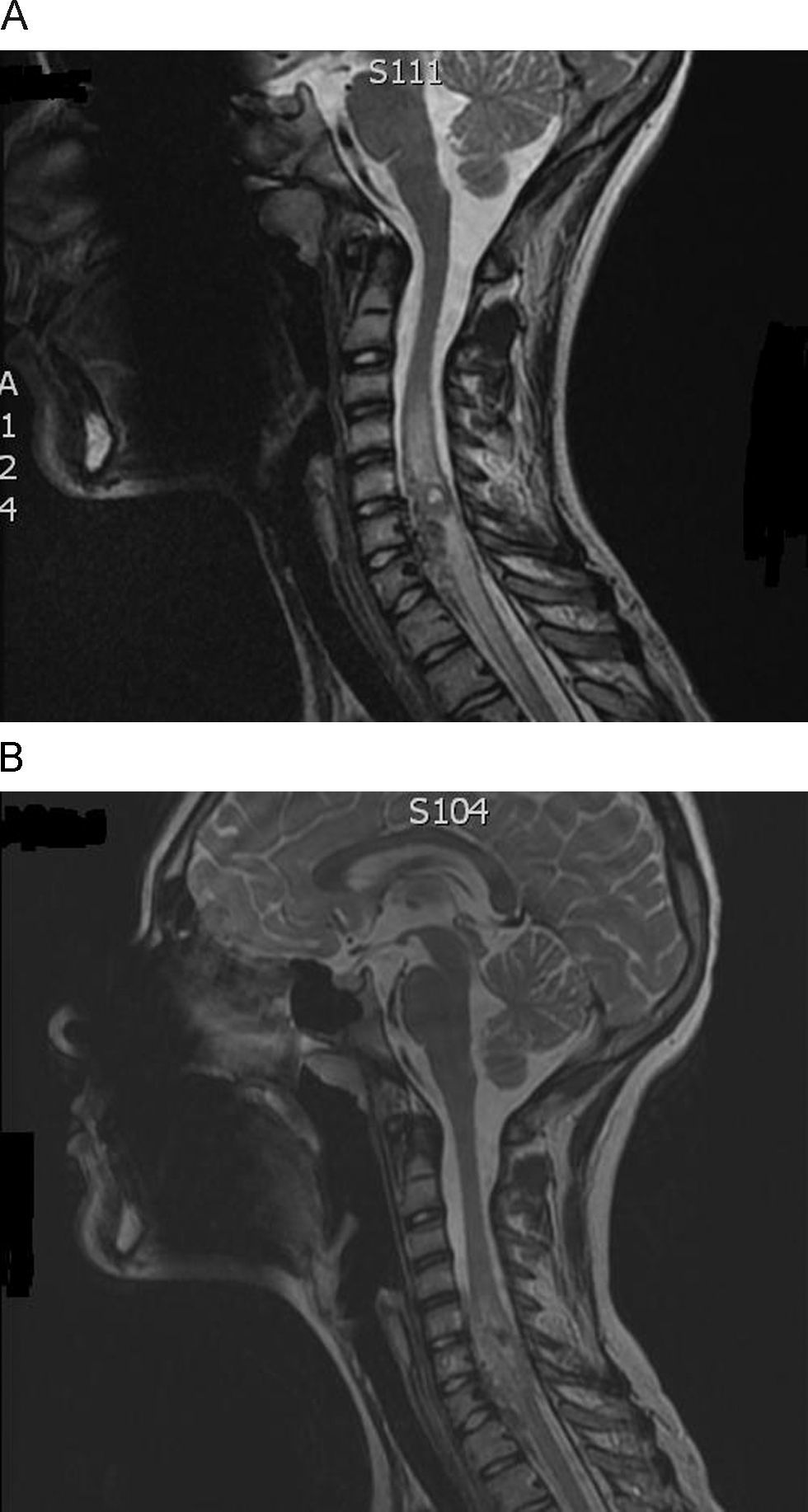
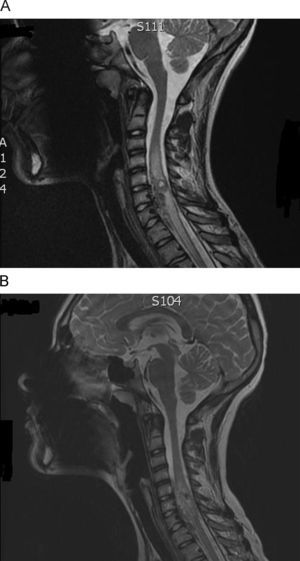
Presentamos el caso de un adolescente de 13 años que consulta por aparición en las últimas 24h de hipoestesia en hemicuerpo derecho de predominio en la región cubital, junto con sensación de pérdida de fuerza ipsilateral en los últimos meses sin repercusión en su vida diaria. A la exploración destaca una hipoestesia moderada en dicho hemicuerpo tanto a nivel de extremidades superiores como inferiores junto con leve alteración motora por disminución de la fuerza (4/5). Reflejos osteotendinosos conservados, pupilas isocóricas y normoreactivas y pares craneales conservados; no se objetivan alteraciones en la exploración general por aparatos a excepción de la presencia de una malformación vascular cutánea presente desde la primera infancia que abarca gran parte del hemitórax, hombro y brazo derecho. Controlado desde hace 10 años durante los cuales se realizó angioresonancia (2005), arteriografía (marzo y septiembre 2006) y biopsia (julio 2006) que confirmaron la etiología vascular del proceso cutáneo sin más repercusión hasta la fecha. Dada la clínica del paciente se realiza una nueva angioresonancia que muestra un marcado edema y engrosamiento medular que abarca de C3 a D3, objetivándose prominentes vasos intrarraquídeos asociados a la malformación vascular cutánea conocida y una lesión intramedular en C6-C7 con señal de flujo en su interior e importantes aferencias de ramas arteriales intercostales y vertebrales bilaterales. Se decide iniciar pauta de shock medular con metilprednisolona (bolus inicial a 30mg/kg, bomba de infusión continua a 5,4mg/kg/h en las siguientes 23h y posteriormente pauta fraccionada descendente hasta completar 21 días de tratamiento). Durante el ingreso se realiza arteriografía que confirma la etiología vascular de la lesión dependiente de ambas arterias vertebrales con afectación de C3 a D3 e importante edema intramedular en RM (fig. 1A). Tras el tratamiento antiedema y mejoría progresiva en la clínica neurológica se practica embolización parcial de la malformación por parte del servicio de neuroradiología intervencionista sin presentar complicaciones. En la actualidad, queda como secuela neurológica una mano en garra cubital, desaferentizada, con mejoría significativa de la lesión intramedular en la RMN de control (fig. 1B), pendiente de nueva angioRMN en 2 meses.
El síndrome de Cobb o Angiomatosis cutáneo-meningo-espinal es una entidad poco conocida caracterizada por la asociación de una lesión vascular cutánea y una malformación vascular a nivel del canal medular afectando a la misma región metamérica2. Se trata de una entidad descrita por primera vez en un paciente de 8 años de edad por Stanley Cobb en 1915 durante su aprendizaje con Harvey Cushing3. Su incidencia es poco conocida; según se describe en la literatura, hasta el momento hay menos de 50 casos, aunque se piensa que pueda tratarse de una patología infradiagnosticada por su escaso conocimiento4.
Se han descrito casos de todas las edades siendo más frecuente durante la infancia, sobre todo en la adolescencia. Clínicamente puede presentarse de diversas formas, mayoritariamente con sintomatología neurológica. Existen varias hipótesis acerca de la clínica neurológica del síndrome de Cobb, incluyendo isquemia, compresión e hipertensión de los vasos que irrigan el canal medular del segmento afectado. Se han descrito casos de afectación desde C2 a L55.
La realización de una arteriografía espinal puede facilitar en el entendimiento de la complejidad y la fisiopatología del proceso.
Las posibilidades terapéuticas son diversas y varían según la extensión de la lesión (embolización aislada, embolización junto a intervención quirúrgica, intervención quirúrgica, corticoterapia seguida de embolización, radioterapia seguida de cirugía, etc.). Dada la gran extensión de la malformación vascular en la mayoría de los casos el tratamiento no es curativo. El manejo de estos pacientes suele ser de forma multidisciplinar entre neurólogos, radiólogos intervencionistas, neurocirujanos e intensivistas6. El principal objetivo es por tanto la disminución de las secuelas neurológicas reduciendo el efecto masa, hipertensión y el sangrado de los vasos afectados así como evitar daños secundarios derivados de terapias intervencionistas.
Gracias al desarrollo de técnicas endovasculares, el manejo mediante embolización se presenta como el principal tratamiento, mayoritariamente mediante N- butilcianoacrilato (NBCA), asociado o no a corticoterapia previa que puede ayudar a reducir la extensión del proceso y el edema perilesional existente7. Dada la reciente aparición de dichas técnicas terapéuticas hacen falta más estudios para poder valorar su eficacia a largo plazo.
Es interesante conocer dicha asociación en angiomas extensos que tengan una distribución metamérica, ya que pueden tener asociada una malformación vascular a nivel espinal, que en la mayoría de ocasiones se pondrá de manifiesto en algún momento del desarrollo, por lo general al final de la infancia6. En nuestro caso la malformación no presentaba en los estudios iniciales el componente raquídeo que desarrolló posteriormente, por lo que destacamos la importancia de conocer su posible crecimiento. Hemos de tener en cuenta que en el desarrollo de la lesión puede producirse una compresión medular por el angioma espinal, hipertensión venosa o robo sanguíneo de un determinado territorio, lo que conllevará a una sintomatología variada8,9. El tratamiento previo a la embolización con corticoides en angiomas extensos puede reducir la extensión de la lesión y el número de embolizaciones necesarias9. En nuestro caso, dado el gran componente edematoso perilesional se decidió iniciar una pauta de corticoterapia sistémica con metilprednisolona, con mejoría clínica y mayor rendimiento de la embolización posterior, similar a lo que se describe en otros casos publicados en la literatura2.