Clásicamente la administración de tratamientos intravenosos se ha asociado a la necesidad de ingreso hospitalario. A partir de la formación de unidades de hospitalización a domicilio (UHD) se han extendido e incrementado el número de tratamientos antimicrobianos administrados por vía parenteral en pacientes pediátricos en su domicilio. El objetivo de este artículo es exponer la experiencia en tratamientos parenterales en domicilio en una UHD pediátrica durante un periodo de 12 años.
Pacientes y métodoSe realiza un estudio descriptivo, prospectivo. Se incluyeron en el estudio a todos los pacientes atendidos en nuestra UHD por enfermedad subsidiaria de tratamiento parenteral desde enero de 2000 hasta diciembre de 2012.
ResultadosSe han instaurado 163 tratamientos parenterales en domicilio. La edad media fue de 11,1 años. Por sexos, 40% mujeres y 60% varones. Las infecciones tratadas han sido, en su mayoría, sobreinfecciones respiratorias (76%), infecciones del catéter central (9,2%) e infecciones del tracto urinario (5,5%). El antibiótico más utilizado ha sido la amikacina. El 96,9% de los tratamientos fue intravenoso. La complicación más frecuente ha sido la extravasación o pérdida de vía (7,4%). Se completó el tratamiento en domicilio en un 90,2% de los casos.
ConclusionesLa administración de tratamientos parenterales en domicilio es una opción asistencial buena y segura en pacientes pediátricos.
Parenteral antibiotic treatment has been classically developed in hospitals and is considered as a hospital procedure. The development of Hospital at Home Units (HHU) has led to an increase in outpatient parenteral antibiotic therapy (OPAT) in paediatrics patients. The objective of this study is to describe our experience, as an HHU integrated within a Paediatric Department, in home antimicrobial therapy over a period of 12 years.
Patients and methodsThis prospective and descriptive study included every patient with a disease requiring parenteral antimicrobial therapy who was admitted to our HHU from January 2000 to December 2012.
ResultsDuring the study there were 163 cases on OPAT. The mean age of the patients was 11.1 years, and the sample group was comprised of 33 males and 22 feamales. The main sources of the treated infections were respiratory tract (76%), catheter-related bloodstream (9.2%), and urinary tract infections (5.5%). Amikacin was the most widely used antibiotic. Almost all treatments (96.6%) were via an intravenous route. Catheter-associated complications were more common than drug-associated complications. Successful at-home treatment was observed in 90.2% of cases.
ConclusionsOPAT is a good and safe alternative in many paediatric diseases.
Clásicamente se ha asociado la administración de tratamientos intravenosos a la necesidad de ingreso hospitalario; esta situación comienza a modificarse en 1974, cuando Rucker y Harrison1 presentaron su experiencia clínica con tratamiento antibiótico domiciliario en niños con fibrosis quística. Desde esta fecha, se ha demostrado, con diferentes publicaciones2,3, que se trata de un procedimiento eficaz y seguro que aporta beneficios tanto al paciente como a sus familiares y que goza de una buena relación coste-beneficio4.
Entendemos por tratamiento antimicrobiano parenteral ambulatorio (TAPA) aquellos tratamientos antibióticos, antifúngicos o antivirales administrados por vía parenteral, a pacientes que no están ingresados en el hospital, es decir, que no pernoctan en él, y cuya duración sea al menos de 2 dosis en días diferentes5. La administración puede ser intravenosa, intramuscular o subcutánea; esta última, aunque es poco usada, está descrita en adultos para pacientes paliativos, para ello se debe realizar una solicitud de uso compasivo del fármaco seleccionado a la Agencia Española de Medicamentos. El término más difundido a nivel internacional es el acrónimo anglosajón OPAT (outpatient parenteral antimicrobial therapy), que refleja la perspectiva ambulatoria del modelo norteamericano para la prestación de servicios sanitarios. En nuestro país se propone como más idóneo el término de tratamiento antimicrobiano domiciliario endovenoso (TADE), para aludir al tratamiento integral de la enfermedad infecciosa del paciente en el domicilio.
Existen varios modelos, según las guías publicadas para adultos6,7, para la administración del tratamiento. En cuanto a los lugares en los que se puede realizar se incluyen domicilio, hospitales de día, centros específicos de infusión, servicios de urgencias-observación, consultas externas, residencias e, incluso, lugar de trabajo; y en cuanto a la administración del tratamiento, ésta puede ser llevada a cabo tanto por parte del personal sanitario como por el propio paciente o su familia, denominándose en estos 2 últimos casos autoadministración.
En España, las publicaciones sobre este tema han sido escasas, aún más en el ámbito pediátrico, siendo el objetivo principal de este artículo exponer nuestra experiencia, como unidad de hospitalización a domicilio (UHD) integrada dentro del servicio de pediatría, en el tratamiento antimicrobiano administrado por vía parenteral en domicilio a pacientes pediátricos con enfermedades crónicas de base en un periodo de 12 años, y evaluar su eficacia y seguridad.
Pacientes y métodosDiseño del estudioSe ha realizado un análisis descriptivo, prospectivo, donde se han obtenido datos de todos los pacientes que, desde enero de 2000 hasta diciembre de 2012, han sido atendidos en una UHD pediátrica y han recibido tratamiento parenteral domiciliario.
Equipo responsableEn nuestra UHD el equipo está formado por 2 pediatras y 2 enfermeras especializadas, en cooperación con trabajadores sociales y asistencia primaria.
La cobertura médica es de 7 h diarias y de enfermería de 12 h diarias en días laborables, siendo el resto del tiempo atendidos en el servicio de urgencias de nuestro hospital.
Procedencia de los pacientesPuesto que como UHD pretendemos evitar y/o acortar las estancias hospitalarias, nuestros pacientes son seleccionados desde la planta de hospitalización de pediatría o desde consultas externas.
El médico responsable contacta con nuestra unidad a través de interconsulta, donde refleja un resumen clínico así como el tratamiento antibioterápico que recibe el paciente y la duración prevista del mismo.
PacientesPara plantear este tipo de terapia el pediatra debe determinar que el paciente presente una enfermedad infecciosa que precisa de tratamiento parenteral y que no sea necesaria la hospitalización para el control de la infección.
La selección de los pacientes se ha realizado en función de los criterios de inclusión y exclusión expuestos en la tabla 1.
Criterios de inclusión y de exclusión de pacientes
| Criterios de inclusión |
| Estabilidad clínica del paciente |
| Enfermedad crónica de base |
| Proceso infeccioso estable |
| Soporte familiar |
| Capacidad física y mental de los cuidadores para realizar la terapia en domicilio |
| Domicilio dentro del área de cobertura de la UHD |
| Disponer de teléfono, agua corriente y frigorífico |
| Aceptación voluntaria del tratamiento en su domicilio |
| Firma de consentimiento informado |
| Criterios de exclusión |
| Posibilidad de tratamiento oral efectivo |
| Necesidad de otro tratamiento intrahospitalario |
La capacidad física y mental de los cuidadores es evaluada mediante una entrevista con el equipo de la UHD.
Formación del paciente y sus cuidadoresLa formación es llevada a cabo por las enfermeras de la UHD. El tiempo de aprendizaje debe ser el necesario y suficiente para que el paciente y su cuidador se sientan seguros y totalmente familiarizados con la técnica.
En caso de precisar tratamientos prolongados, como ocurre en la mayor parte de nuestros pacientes seleccionados, al paciente y a su cuidador principal se les enseña a la autoadministración de la medicación correspondiente y la valoración de posibles incidencias, este aprendizaje tiene lugar durante el ingreso hospitalario. Tras un adecuado adiestramiento de la técnica, la comprobación de su realización correcta, y la administración de, al menos, una primera dosis intravenosa en el hospital, a fin de detectar posibles reacciones de anafilaxia, se traslada al paciente a su domicilio para continuar con el tratamiento.
En caso de tratamientos más breves la enfermería de la UHD será la encargada de acudir al domicilio a la administración del tratamiento, por lo que se les adiestrará únicamente en valoración de incidencias.
Variables del estudioPara cada paciente incluido en el estudio se recogieron las siguientes variables: edad, sexo, área hospitalaria de procedencia (consultas externas, área general de hospitalización), enfermedad de base, proceso por el que requiere tratamiento parenteral, tiempo de formación, tipo de acceso utilizado, germen aislado, antimicrobiano administrado, duración del tratamiento, reacciones adversas secundarias, incidencias durante el proceso y reingreso hospitalario.
Elección de antibiótico, posología y sistema de infusiónEntre los pediatras de la UHD y el médico especialista responsable se indica el tratamiento más adecuado para el paciente derivado. En lo posible se eligen fármacos con largos intervalos de dosificación, menor toxicidad y menor manipulación por parte del paciente.
SeguimientoUna vez en su domicilio y mientras se mantiene el tratamiento se contacta por teléfono diariamente con los familiares y se realizan, en caso de ser necesarias, visitas domiciliarias por un equipo pediatra-enfermería o enfermería solo.
Análisis de datosLos datos fueron recuperados de una base de datos de forma prospectiva. Se utiliza un análisis estadístico descriptivo. Todos los datos se analizaron con el programa Microsoft Excel (versión para Mac): 2011.
ResultadosEn el periodo estudiado se incluyeron un total de 55 pacientes (60% varones). De los pacientes, 35 (63,6%) han presentado más de un episodio, lo que ha generado un total de 163 episodios de tratamientos parenterales en domicilio.
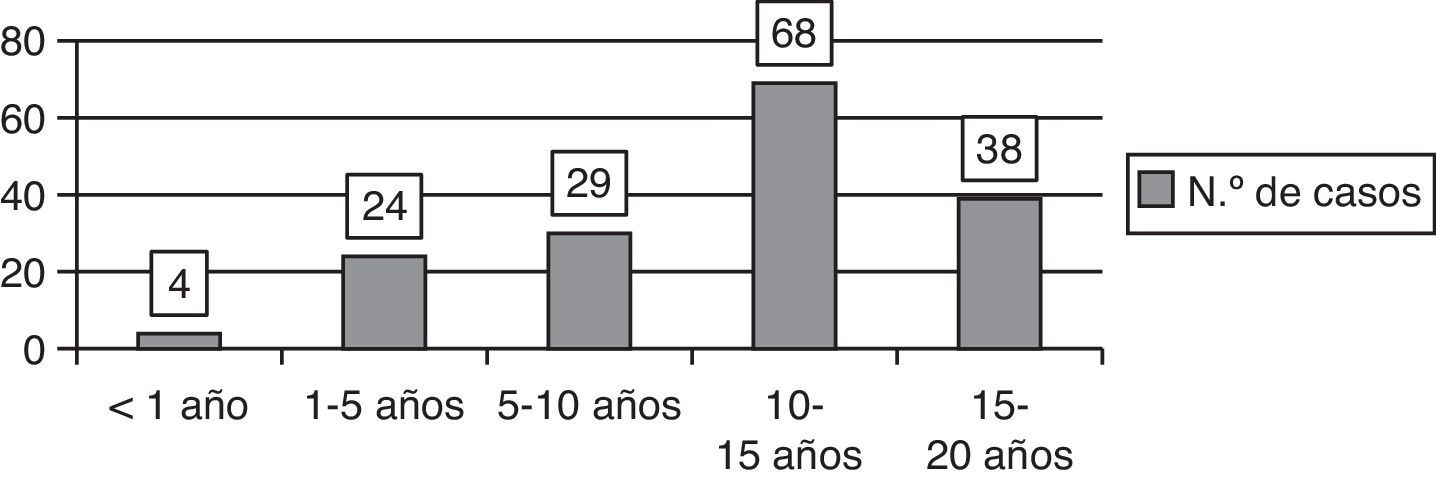
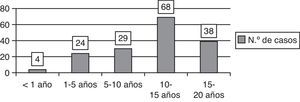
La media de edad de nuestros pacientes para cada uno de los episodios fue de 11,1 años (DE 4,85, rango de 4 meses a 19 años) (fig. 1).
En 126 episodios (77,3%), el área hospitalaria de procedencia de los pacientes fueron las consultas externas, sobre todo neumología (97% de los procedentes de consultas externas). Los 37 episodios restantes (22,7%) fueron derivados desde las plantas de hospitalización, en su mayoría desde la planta de oncología (66% de los procedentes de hospitalización). En estos servicios es donde se encuentran los pacientes que potencialmente más se pueden beneficiar de esta modalidad de asistencia: pacientes con enfermedades crónicas que van a precisar tratamientos prolongados.
El tiempo medio en la formación de pacientes y cuidadores ha sido de 218 min por episodio.
Del total de pacientes, 27 (49%) presentaban fibrosis quística (FQ), 22 (40%) enfermedad oncológica, 3 (5,6%) enfermedades digestivas, 1 (1,8%) infección por VIH, 1 (1,8%) displasia broncopulmonar y 1 (1,8%) síndrome de hiper-IgM.
Recibieron tratamiento los episodios expuestos en la tabla 2.
Tipos de episodios tratados en domicilio
| Tipos de episodios (n=163) | |
| Infecciones respiratorias (n=125) | |
| Sobreinfección respiratoria en paciente con FQ | 124 casos |
| Neumonía | 1 casos |
| Infecciones de catéter central | 15 casos |
| Infecciones genitourinarias | 9 casos |
| Infecciones de tejidos blandos (n=4) | |
| Varicela | 1 caso |
| Herpes zóster | 2 casos |
| Celulitis | 1 caso |
| Neutropenia febril en paciente oncológico | 4 casos |
| Infecciones del aparato digestivo (n=2) | |
| Colangitis | 2 casos |
| Infección por CMV | 1 caso |
| Bacteriemia | 1 caso |
| Fiebre sin foco | 1 caso |
| Infección de VDVP | 1 caso |
CMV: citomegalovirus; FQ: fibrosis quística; VDVP: válvula de derivación ventrículo-peritoneal.
El acceso venoso utilizado más frecuentemente utilizado ha sido el periférico (94,5%); solo en 4 (2,5%) casos hemos utilizado el acceso central al ser pacientes crónicos que ya disponían de este dispositivo. En 5 (3%) de los episodios de administró el tratamiento vía intramuscular.
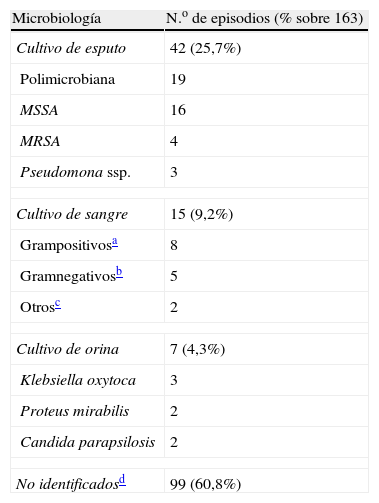
Con respecto al agente etiológico responsable, este fue identificado en 64 (39,2%) de los episodios (tabla 3). En el resto de los episodios no se obtuvo patógeno, ya que en 4 casos el cultivo fue negativo y en 95 no se realizó.
Resultados microbiológicos de los 163 episodios de tratamiento parenteral domiciliario
| Microbiología | N.o de episodios (% sobre 163) |
| Cultivo de esputo | 42 (25,7%) |
| Polimicrobiana | 19 |
| MSSA | 16 |
| MRSA | 4 |
| Pseudomona ssp. | 3 |
| Cultivo de sangre | 15 (9,2%) |
| Grampositivosa | 8 |
| Gramnegativosb | 5 |
| Otrosc | 2 |
| Cultivo de orina | 7 (4,3%) |
| Klebsiella oxytoca | 3 |
| Proteus mirabilis | 2 |
| Candida parapsilosis | 2 |
| No identificadosd | 99 (60,8%) |
MRSA: Staphylococcus aureus meticilín resistente: MSSA: Staphylococcus aureus meticilin sensible.
Los antibióticos administrados con más frecuencia fueron amikacina (n=43), ceftazidima (n=41), cefepime (n=40), teicoplanina (n=26), cefotaxima (n=12), tobramicina (n=20), ceftriaxona (n=5) y vancomicina (n=4). En 105 episodios (63,2%) se administraron una combinación de 2 o más antimicrobianos, siendo la combinación más frecuente ceftazidima y amikacina.
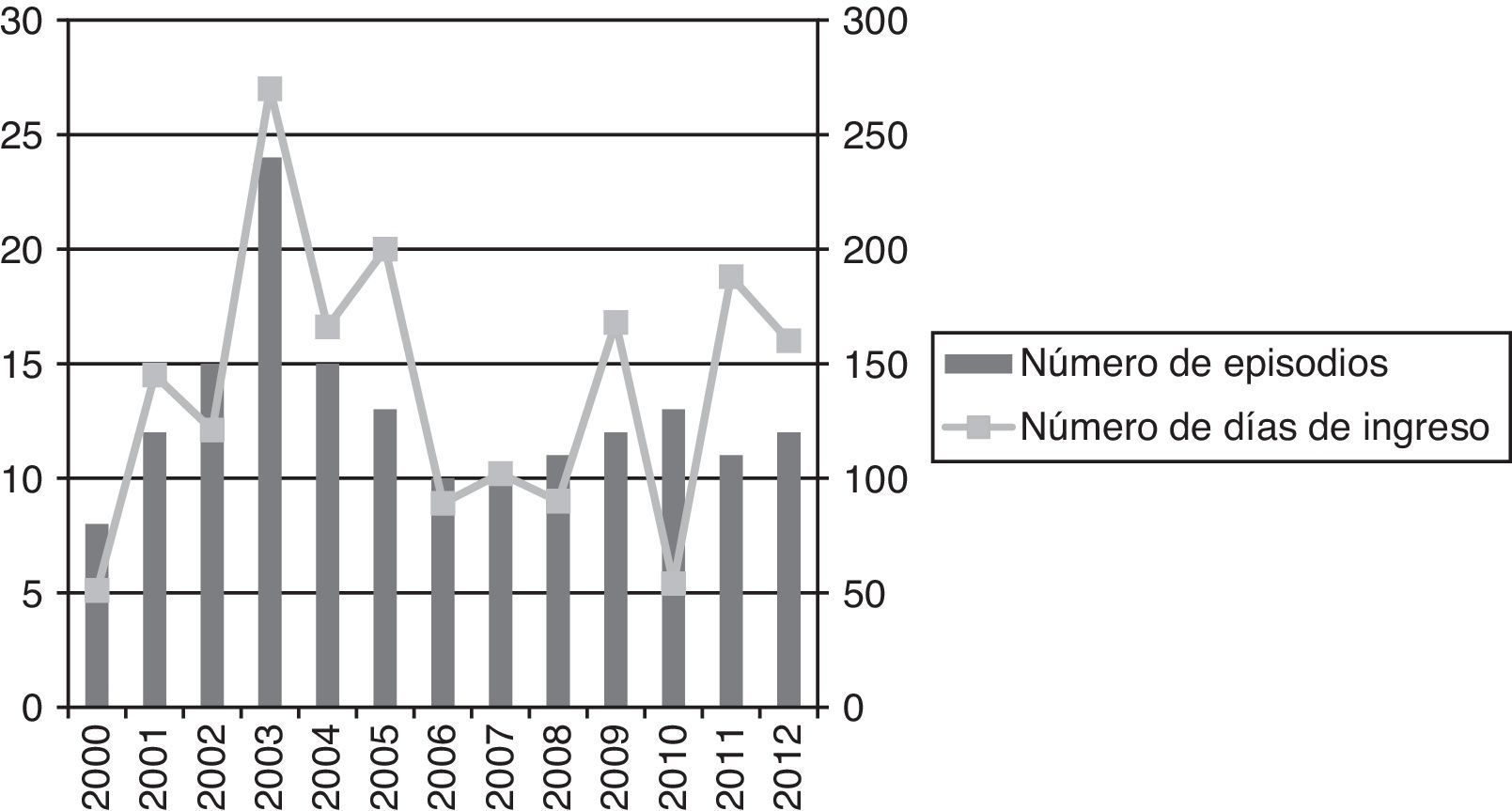
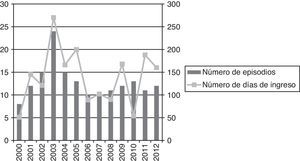
La duración media del tratamiento de nuestros pacientes atendidos en domicilio ha sido de 11,05 días (DE 5,82, rango de 1 a 25 días), el número total de estancias fue de 1.972 días (fig. 2). Realizando un análisis de coste estimado según los precios públicos de los servicios sanitarios en centros dependientes del Servicio Andaluz de Salud la inclusión de pacientes en este tipo de programa habría supuesto un ahorro de hasta el 90,5% con respecto a la hospitalización convencional.
En cuanto a las incidencias registradas en 12 (7,2%) episodios hubo extravasación o pérdida de vía periférica, 5 (3%) desarrollaron flebitis durante el tratamiento, 5 (3%) exantema/urticaria coincidente con la administración del fármaco, en 1 (0,6%) mala técnica en la administración de antibioterapia ya que no se realizó de forma correcta a purga del sistema, y en 1 (0,6%) de los episodios se produjo rotura de la bomba de infusión.
Durante el ingreso en nuestra unidad, 16 (9,8%) episodios precisaron ingreso en el hospital, en 4 (2,5%) de ellos el ingreso fue programado por mala evolución del cuadro infeccioso a pesar del tratamiento y en 12 (7,4%) por reagudización de su enfermedad de base.
En 147 de los episodios (90,2%) se completó el tratamiento en domicilio, siendo posteriormente los pacientes dados de alta desde nuestra unidad por buena evolución clínica.
No se han producido fallecimientos durante el tratamiento domiciliario.
DiscusiónLa TAPA constituye una alternativa, que ha sido demostrada eficaz y segura, frente al ingreso hospitalario convencional en pacientes que cursan con infecciones bacterianas8,9; en nuestro medio, la UHD es el recurso asistencial idóneo para su aplicación y control. Nosotros aportamos una amplia y reciente serie de pacientes pediátricos con enfermedades crónicas de base, que han recibido tratamiento parenteral domiciliario.
La distribución por enfermedad encontrada en nuestro estudio difiere de la descrita en otras series; en nuestro caso, el 74,5% de los pacientes presentaban sobreinfecciones respiratorias, a diferencia de lo comunicado en otras publicaciones, en las que predominan las infecciones osteoarticulares10,11 o de tejidos blandos12; esto se debe a la enfermedad crónica de base de nuestros pacientes, en su mayoría afectos de FQ.
Cabe destacar que en la mayoría de nuestros pacientes son los cuidadores los que administran el fármaco en el domicilio, es por esto que podemos utilizar tratamientos que requieran varias dosis diarias; en cambio, en otros medios, el paciente debe acudir de manera diaria al servicio de urgencias para que una enfermera le administre el tratamiento12 o la enfermera de la UHD se desplaza diariamente a la infusión del tratamiento13, por ello en estos casos los tratamientos más utilizados fueron aquellos con administración única diaria.
Los antibióticos más utilizados en estos años no difieren de los empleados por otros grupos, siendo los más comúnmente aplicados cefalosporinas de tercera generación y aminoglucósidos; esto se debe a que la mayoría de ciclos de antibioterapia administrados de forma domiciliaria han sido para pacientes afectados de FQ.
En cuanto al acceso venoso utilizado coincide nuestra revisión con la mayoría de bibliografía publicada14 en la que la vía periférica debe ser la primera opción. En los casos de un acceso venoso complicado o en pacientes que reciban ciclos antibióticos muy frecuentes se utilizará la vía central con acceso periférico o la vía central convencional, aunque cada vez existen más publicaciones que sitúan a la vía central de acceso periférico como primera opción, planteándola como una medida más segura, efectiva y que genera un ahorro mayor de costes15,16.
En nuestro estudio, la tasa de complicaciones fue del 9,8%, bastante inferior a lo publicado11,17,18. Al igual que lo descrito en la literatura médica, lo más frecuente fueron extravasación o pérdida de vía periférica, aunque en nuestra muestra este porcentaje es bajo, probablemente porque la mayoría de nuestros pacientes son mayores de 5 años. No tenemos registrados otras complicaciones, presentes en otros estudios, aunque poco frecuentes, como neutropenia o fiebre17.
Nuestra tasa de episodios con buena evolución clínica (90,2%) es muy parecida a la publicada hasta la fecha11,18, resaltando que en nuestro estudio solo 16 (9,8%) precisaron un reingreso hospitalario; de ellos, en 12 (7,4%) el reingreso fue inesperado y debido a la enfermedad de base de los pacientes y no a un fracaso terapéutico del proceso infeccioso por el que fueron tratados.
Realizar el tratamiento prescrito en domicilio tiene múltiples ventajas. La ventaja más evidente para el paciente es mantenerlo en su entorno, ofreciéndole en algunos casos la posibilidad de continuar sus tareas escolares; a esto se le añade lo publicado en diferentes estudios, en los que se ha demostrado que este tipo de terapia aumenta el bienestar psicológico en pacientes pediátricos19 y mejora la calidad de vida física, social y emocional en adultos20, además de la reducción de infecciones nosocomiales21. La ventaja para el profesional con respecto a la hospitalización convencional es que le permite tratar al paciente en un medio más agradable para éste, mejorando la comunicación y la relación sanitario-paciente. La última de las ventajas es en este caso para la administración, ya que se ha demostrado el ahorro de estancias intrahospitalarias con el consecuente menor gasto económico para el hospital22,23, además del aumento en el grado de satisfacción del paciente.
Aunque la TAPA en domicilio y mediante la administración del tratamiento por sus cuidadores se ha establecido como una alternativa segura24, eficaz, práctica y coste-efectiva, además de plantear una alternativa a los pacientes que quieren volver a su entorno habitual, siendo los resultados de nuestro estudio acordes a esto, es obvio que no todos son aspectos positivos, y que también tiene riesgos, entre ellos, destacan la menor posibilidad de una adecuada monitorización en domicilio, la menor supervisión, la sensación de inseguridad en los cuidadores al inicio del tratamiento y las complicaciones médicas que podrían aparecer inherentes al tratamiento. Estos riesgos, aunque propios de la TAPA, los paliamos en nuestra unidad mediante una selección estricta de pacientes y cuidadores, una formación intensa con resolución de problemas durante el ingreso hospitalario y un medio de comunicación rápido a través del teléfono entre los cuidadores y el equipo responsable. Entonces, los factores fundamentales para garantizar el éxito en un programa de TAPA son: poseer una infraestructura adecuada, realizar una cuidadosa selección de los pacientes, disponer de un equipo pluridisciplinario con experiencia tanto en el trabajo domiciliario como en el diagnóstico y tratamiento de enfermedades infecciosas, dar una buena información y educación, y controlar adecuadamente al enfermo que va a recibir esta modalidad de terapia. Hay que garantizar la atención continuada desde el hospital las 24 h del día para resolver las posibles incidencias que se produzcan, siendo lo ideal que la mayoría de estas horas queden cubiertas por el personal de UHD, que a su vez debe tener estrecha colaboración con los servicios de procedencia de estos pacientes, así como con el servicio de enfermedades infecciosas y de farmacia.
Cada vez existen más revisiones acerca de la administración de tratamiento parenteral domiciliario en niños con enfermedad aguda como osteomielitis25, celulitis26, neumonías27 o pielonefritis28.
Nuestro estudio tiene las siguientes limitaciones: está realizado en un solo centro y la mayor fuente de nuestros pacientes son FQ. Estas limitaciones podrían haber provocado sesgos en nuestro análisis, que se pondrían de manifiesto sobre todo al comparar nuestros resultados con los de otros estudios publicados.
Esta revisión y análisis nos ha permitido identificar nuestras carencias, lo cual nos otorga un impulso para intentar en un futuro próximo diseñar protocolos basados en la evidencia y en nuestra experiencia clínica donde incluyamos además de pacientes con enfermedad crónica de base a otros pacientes con infecciones agudas susceptibles de esta forma de administración del tratamiento en domicilio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.