La aspiración de cuerpo extraño (CE) es una causa importante de morbimortalidad en la infancia. La gravedad de la obstrucción aguda de la vía aérea superior así como las complicaciones derivadas de la presencia de un CE en la vía aérea inferior hacen necesarios un diagnóstico y un tratamiento precoz.
Clásicamente, en el paciente pediátrico, la extracción del CE se realizaba a través de broncoscopio rígido bajo anestesia general, por lo que estaba limitada a especialidades quirúrgicas. En el momento actual existen aportaciones de extracción mediante broncoscopio flexible, y resurge el debate acerca de qué instrumento es el más apropiado: flexible o rígido.
La fibrobroncoscopia es un procedimiento mínimamente invasivo que permite confirmar el diagnóstico y localizar el CE, pero sólo en casos seleccionados y en manos muy expertas puede conseguir su extracción en estos pacientes. Dadas las características de la vía aérea del niño, para garantizar la seguridad del paciente y el éxito del procedimiento sigue avalándose la broncoscopia rígida como el más eficaz. Sin embargo, dada la complementariedad de ambos instrumentos, su tratamiento combinado parece ser la opción más adecuada.
Presentamos 5 casos de tratamiento de CE en un procedimiento combinado con broncoscopia flexible y rígida.
The foreign body (FB) aspiration is a significant of morbidity and mortality in childhood. The severity of the acute obstruction of the upper airway and the complications that the FB creates in the lower airway requires early diagnosis and treatment.
Classically, the FB is removed with a rigid bronchoscope, with general anaesthesia, by surgeons. Nowadays, there are publications on removing FB with flexible bronchoscopy. There is now discussion on which is the best instrument, rigid or flexible bronchoscope.
Flexible bronchoscopy is a minimal invasive procedure that allows the diagnosis to be made and locate the FB, which can only be removed in selected cases. Therefore, authors believe that FB removal is more effective with rigid bronchoscopy. It guarantees patient safety and the success of the procedure. However, both, flexible and rigid bronchoscopes are complementary, so their combined use is the most appropriate choice.
We report the management of five cases of FB in paediatric patients with a combined procedure using flexible and rigid bronchoscopy.
La aspiración de cuerpo extraño (CE) es una causa importante de morbimortalidad en la infancia, y supone, en muchos casos, una verdadera urgencia respiratoria1. Representa el 7% de las muertes accidentales prehospitalarias en niños menores de 4 años2, edades en las que se hace especialmente frecuente este episodio3. A causa de la implantación de protocolos de actuación en casos de obstrucción aguda de la vía aérea ha disminuido la mortalidad, no así su incidencia, con variaciones en función del estilo de vida y los hábitos alimentarios de cada país4.
Con frecuencia son de origen vegetal (frutos secos), sin olvidar los CE inertes, en su mayoría piezas de juguetes, aunque pueden ser de muy diversa índole —huesos, clips metálicos, etc.—. En cuanto a su localización, no suele ser tan selectiva en el árbol bronquial derecho como en el adulto, si bien se mantiene como la más frecuente (50–55%)5.
La necesidad de un diagnóstico y un tratamiento precoz se justifica, además de por el riesgo potencial de mortalidad en el episodio agudo, por las complicaciones de la permanencia de un CE en la vía aérea —infecciones pulmonares recurrentes, bronquiectasias, atelectasias, fístulas broncoesofágicas, etc.—, sobre todo en el de origen vegetal, que por su contenido oleoso produce una reacción inflamatoria importante en el árbol bronquial (neumonía lipoidea).
Clásicamente, la extracción de los CE se ha realizado a través de broncoscopia rígida (BR) y más recientemente se han realizado diferentes aportaciones de su extracción mediante fibrobroncoscopia flexible (BF). Cada uno de estos instrumentos presenta ventajas e inconvenientes, y se muestran como técnicas complementarias y no excluyentes6.
Presentamos 5 casos en los que la extracción se realizó mediante broncoscopia combinada, flexible y rígida por la sección de Neumología Infantil de nuestro centro.
Casos clínicosCaso 1. Niña de 18 meses, previamente sana, que consultó por presentar neumonías recurrentes en el lóbulo medio en los últimos 6 meses. A la exploración no presentaba deterioro respiratorio y en la auscultación se observó hipoventilación en el hemitórax derecho. La radiografía (Rx) simple de tórax mostró un infiltrado en el lóbulo medio con atrapamiento aéreo en el lóbulo inferior derecho.
Caso 2. Niño de 12 años, sano, derivado desde otro hospital por cuadro clínico de sibilancias de difícil control desde hacía 2 meses. Refería, al inicio del cuadro, episodio de sofocación mientras mantenía un tapón de bolígrafo en la boca. En la exploración no presentaba dificultad respiratoria con auscultación de sibilancias difusas sin hipoventilación localizada. En la Rx de tórax en inspiración y espiración así como en la TC de tórax, realizadas en el hospital de origen, no se evidenciaron hallazgos patológicos.
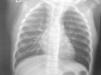
Caso 3. Niño de 14 meses, sin antecedentes de interés, que acudió al servicio de urgencias por cuadro de infección respiratoria de vías altas de unos días de evolución. A la exploración, salvo una rinorrea mucosa, no se evidenciaron otros hallazgos. Se realizó una Rx de tórax, donde se observó un CE intrabronquial radiopaco (fig. 1).
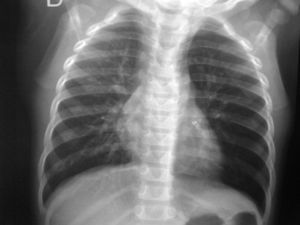
Caso 4. Niña de 9 años que consultó por episodio de sofocación mientras mantenía en la boca una pieza de plástico. Asintomática desde el punto de vista respiratorio. En la auscultación se observó una hipoventilación en base derecha. La Rx de tórax en espiración mostró atrapamiento aéreo en el lóbulo inferior derecho (fig. 2).
Caso 5. Niña de 6 años, sana, derivada desde otro hospital por cuadro de neumonía en el lóbulo inferior derecho, con antecedente de sofocación mientras comía pipas de girasol. Presentaba una insuficiencia respiratoria aguda con distrés moderado y necesidad de O2 suplementario en gafas nasales a 3l/min para mantener saturaciones de O2 del 92%. A la auscultación se evidenció una hipoventilación marcada en el hemitórax izquierdo.
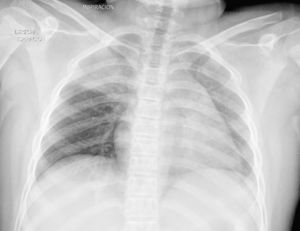
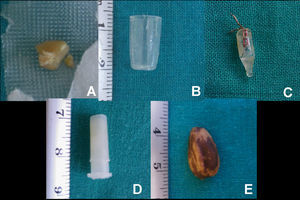
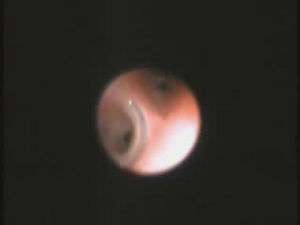
En todos los casos se realizó en quirófano, bajo anestesia general, una exploración de las vías aéreas mediante BF, se confirmó el diagnóstico de CE intrabronquial —por orden: cacahuete, tapón de bolígrafo, bombilla, pieza de plástico y pipa de girasol— (fig. 3) y se determinó su localización exacta —el bronquio principal derecho, el bronquio del lóbulo inferior izquierdo, el bronquio principal izquierdo, el bronquio intermediario y el bronquio principal izquierdo— (fig. 4). A continuación, en el mismo tiempo quirúrgico, se procedió a la extracción de éstos mediante BR (Efer Dumon®), con éxito en todos los casos. Finalmente, ante la posibilidad de un CE múltiple o residual, se realizó una nueva exploración con BF y se descartó su existencia.
Los 4 primeros pacientes presentaron buena evolución clínica y se los pudo dar de alta a las 24h tras la extracción, mientras que el último caso, dada su situación clínica previa, permaneció en el hospital 3 días tras ésta.
DiscusiónEn niños menores de 3 años, la aspiración de CE es un episodio con morbimortalidad no despreciable, por lo que los pediatras deben tenerlo en consideración en niños en esa edad con sintomatología respiratoria persistente.
El dato clínico de mayor sensibilidad y especificidad es la existencia de un episodio de sofocación, si bien la no presencia de éste no excluye la posibilidad de aspiración; se ha descrito que hasta en un 20% de los casos los padres no presenciaron o ignoraron el episodio de sofocación7. Con frecuencia, en el momento agudo aparece tos no productiva, disnea y cianosis, si bien su duración puede ser de escasos minutos. Tras un período de tiempo asintomático, que puede falsamente presuponer la resolución del cuadro, suele aparecer fiebre recurrente y tos productiva persistente. Es habitual que estos cuadros se interpreten como exacerbaciones asmáticas o neumonías8.
La sensibilidad de las anormalidades en la auscultación llega hasta al 96,4%, si bien la especificidad es variable y se sitúa, según las series, entre el 40–60%. No obstante, una exploración física normal no descarta la presencia de un CE, máxime cuando existe una alta sospecha clínica. Los hallazgos más frecuentemente asociados son la hipoventilación y las sibilancias localizadas.
La Rx simple de tórax, que puede ofrecer diferentes datos, desde atrapamiento aéreo, lo más frecuente, generalmente consecuencia de un mecanismo valvular (fig. 1), condensación/atelectasia por obstrucción completa del bronquio, hasta CE radiopaco (fig. 2). No obstante, la ausencia de hallazgos patológicos en ésta no descarta la aspiración. Se han publicado trabajos sobre las aportaciones de la broncoscopia virtual9, sin embargo, la disponibilidad de ésta así como la necesidad de una visualización directa de la vía aérea para conocer la naturaleza del CE, la presencia de tejido de granulación y el estado de la mucosa adyacente y, por supuesto, la extracción la mantienen en un segundo plano10.
El procedimiento que permite confirmar el diagnóstico y proceder a su tratamiento (la extracción del CE) es la broncoscopia. Uno de los debates que se establece es en qué pacientes indicarla, dada la inespecificidad tanto de la clínica como de los hallazgos exploratorios, y qué instrumento es el más apropiado (broncoscopio flexible o rígido). Desde un punto de vista diagnóstico, es la BF la técnica de elección que aporta datos sobre la naturaleza del CE y su localización. Además, permite revisar la vía aérea tras la extracción en busca de otros posibles CE o CE residuales que resultan de la fragmentación del inicial, sobre todo en los de naturaleza vegetal.
Así como la BF permite la evaluación completa de la vía aérea para localizar un potencial CE, la extracción de éste, y pese a la posibilidad demostrada por diversos grupos de utilizar BF para hacerlo con éxito11, en nuestra opinión y de acuerdo con Wood debe realizarse con el tratamiento combinado de ambos instrumentos —flexible y rígido— a través de BR, en quirófano y bajo anestesia general, dada la posible complejidad de su extracción y la posibilidad no desdeñable de que surjan problemas no esperados durante el procedimiento en el paciente pediátrico, especialmente en los más pequeños12, y en aras de lograr la máxima seguridad en todos los casos.
La broncospopia rígida (BR) permite la ventilación del paciente durante el procedimiento, una mejor visualización del objeto y el empleo de múltiples instrumentos útiles para la extracción13. Dada la necesidad de anestesia general, su empleo quedaba limitado a las especialidades quirúrgicas, con capacidades en BR pero no en BF. Así, surge la necesidad de formación de nuevos especialistas capaces de utilizar indistintamente ambos instrumentos.
Creemos que no debe cuestionarse la realización de procedimientos broncoscópicos en área quirúrgica y con la presencia del anestesista; por el contrario, el regreso al quirófano de los broncoscopistas infantiles debe considerarse un paso adelante en nuestra especialidad14. Como ejemplo, la excelente revisión de grupos franceses sobre cuál debe ser la actitud por seguir ante la sospecha de un CE en la vía aérea del niño15, en el que concluyen que en caso de sospecha la BR debe realizarse inicialmente sólo en caso de asfixia, evidencia de síndrome espirativo con disminución unilateral de sonidos respiratorios, sibilancias, atelectasias o enfisema obstructivo y también si hay evidencia radiográfica de CE radiopaco. En todos los demás casos se debe realizar una exploración inicial fibrobroncoscópica para confirmar el diagnóstico. Obviamente lo ideal es poder realizar ambos procedimientos en el mismo momento16 y por el mismo equipo, y no demorar uno u otro en razón de diferentes supuestos, ya que ninguno de los procedimientos aisladamente tuvo una efectividad del 100%.
En esta línea, las ventajas del tratamiento combinado de BF y BR son: 1) facilitar el abordaje y alcanzar un diagnóstico de certeza con un procedimiento mínimamente invasivo (BF); 2) rápida resolución en un solo acto quirúrgico (BR), y 3) evitar varias exploraciones diferidas en el tiempo al realizar de forma combinada ambos procedimientos por un mismo especialista.
Por esto, el abordaje del niño con sospecha de CE intrabronquial debe basarse en el empleo simultáneo y combinado por un mismo equipo de ambos tipos de instrumental broncoscópico: flexible y rígido.