Introducción
La actitud terapéutica ante una meningitis bacteriana es uno de los retos más importantes con el que se puede enfrentar el pediatra, ya que de su correcta actuación dependerá decisivamente el pronóstico. La historia natural de esta enfermedad, que realmente es la que vivían los pediatras en la era preantibiótica, lleva a una mortalidad del 90 %. Hoy día en que se dispone de tratamientos eficaces, la cifra global es todavía del 10 %, con grandes variaciones de unas áreas a otras. En la edad neonatal la mortalidad aumenta hasta el 15-20 %. Por otra parte, las secuelas, sobre todo en forma de hipoacusia (8-10 % de los casos), convulsiones (2-5 %), espasticidad y/o paresias (2-4 %), retraso psicomotor (1-3 %) e hidrocefalia (1-2 %), siguen representando hoy un problema sanitario, social y económico de primer orden1.
Evidentemente el tratamiento ideal es el preventivo, campo en el que se están alcanzando éxitos históricos, pero que no es el tema de esta intervención. Los objetivos fundamentales del tratamiento curativo de las meningitis bacterianas son por una parte disminuir al máximo la mortalidad y, por otra, evitar la aparición o, en todo caso, disminuir la gravedad de las complicaciones y secuelas permanentes devolviendo al niño su salud y una integridad funcional que le permita la mejor calidad de vida posible.
Puede decirse que la mortalidad depende sobre todo de la presencia y efectos lesivos directos de las bacterias sobre el sistema nervioso central (SNC), mientras que las secuelas serán sobre todo consecuencia de las reacciones inflamatorias desencadenadas por dichas bacterias2. En consecuencia, el tratamiento de las meningitis bacterianas debe ir dirigido en ese doble sentido: por un lado, esterilizar lo antes posible el líquido cefalorraquídeo (LCR) mediante el uso de antibióticos adecuados y, por otro, paliar en lo posible la respuesta inflamatoria y restablecer los desequilibrios biológicos provocados por la infección.
Los aspectos terapéuticos fundamentales que deben considerarse ante una meningitis bacteriana, con prioridades diferentes según la situación clínica concreta y por orden cronológico, son los siguientes3:
1. Estabilización hemodinámica y cardiorrespiratoria cuando sea necesario, evitando la restricción de líquidos parenterales si el niño está deshidratado.
2. Administración de dexametasona aproximadamente 15 min antes de la primera dosis de antibiótico, sobre todo si se sospecha la implicación de Haemophilus influenzae.
3. Tratamiento antimicrobiano según la edad del paciente y la situación epidemiológica.
4. Terapia anticonvulsiva si se han presentado convulsiones o se sospecha su inminencia.
5. Finalmente, medidas contra la hipertensión intracraneal, especialmente en aquellos pacientes con grave afectación del estado general.
El primer paso es contar con el diagnóstico etiológico del que con frecuencia no se dispone con la suficiente celeridad como para establecer de entrada el tratamiento antimicrobiano específico. Esto significa que en la mayoría de casos será obligado instaurar un tratamiento empírico basándose en la edad del niño y en datos clínicos, analíticos y epidemiológicos. En este sentido, conviene recordar los microorganismos causales más frecuentes de las meningitis bacterianas en los niños inmunocompetentes de diversas edades (tabla 1).
En situaciones especiales pueden considerarse otros gérmenes como Staphylococcus epidermidis (sobre todo en niños portadores de catéteres ventriculoperitoneales), S. aureus y bacilos gramnegativos en niños sometidos a intervenciones neuroquirúrgicas y Pseudomonas aeruginosa y bacilos gramnegativos en niños inmunodeprimidos. El tratamiento antibiótico se adecuará al agente causal incluyendo la vancomicina para S. aureus y ceftazidima para P. aeruginosa.
La frecuencia de estos patógenos como responsables de meningitis bacterianas en los niños mayores del mes de edad ha experimentado importantes cambios en los últimos años y es de esperar que los siga experimentando en un futuro inmediato debido al importante impacto de las campañas de vacunación masivas con vacunas conjugadas. Así las meningitis por H. influenzae del serotipo b (Hib) prácticamente han desaparecido en aquellas áreas donde se ha introducido la vacuna conjugada anti-Hib en el calendario vacunal universal. Algo parecido está ocurriendo con Neisseria meningitidis del grupo C y es de esperar que ocurra con las meningitis por Streptococcus pneumoniae de los serotipos incluidos en las vacunas antineumocócicas conjugadas. Quedan como importantes asignaturas pendientes las meningitis meningocócicas por N. meningitidis del grupo B; la fabricación de estas vacunas está presentando importantes dificultades, y las meningitis neumocócicas por serotipos no incluidos en las vacunas disponibles5.
Como confirmación puede presentarse la distribución etiológica de los casos de meningitis purulentas atendidos en la Sección de Infecciosos del Hospital Infantil La Fe de Valencia en la última década (1992-2001) (tabla 2). Es necesario especificar que en esta sección se atienden exclusivamente niños mayores del mes de edad, por lo que, lógicamente, no se relacionan los patógenos mencionados como típicos de la edad neonatal.
Destaca la ausencia total de meningitis por H. influenzae desde 1997, año en que se incluyó la vacuna conjugada anti-Hib en el calendario vacunal universal de nuestra comunidad. Con ello, las meningitis por S. pneumoniae han pasado a ocupar claramente el segundo lugar por orden de frecuencia superando incluso en el último quinquenio (16 casos) a las meningitis purulentas por germen desconocido (14 casos). Si bien la mayoría deben ser meningitis meningocócicas no puede descartarse que en este último grupo esté incluido también algún caso de meningitis neumocócica con resultados bacteriológicos negativos por haber llegado al servicio con tratamiento antibiótico previo.
Tratamiento antibiótico
En la elección del tratamiento antibiótico se han de tener en cuenta tanto la eficacia antimicrobiana del fármaco como su capacidad para atravesar la barrera hematoencefálica y alcanzar el LCR en concentraciones bactericidas mantenidas. Hay que tener en cuenta que la inflamación de las meninges aumenta la permeabilidad de la barrera hematoencefálica, lo cual permite a algunos antibióticos alcanzar concentraciones superiores a las que se conseguirían con las meninges íntegras. Experimentalmente se demuestra que para erradicar los patógenos responsables de las meningitis bacterianas se han de alcanzar unas concentraciones en LCR al menos de 10 veces superiores a la concentración bactericida media.
En la mayoría de los casos será necesario establecer un tratamiento antibiótico empíricamente, por no disponer todavía de confirmación microbiológica. A la vista de la distribución etiológica por edades y de las disponibilidades actuales del mercado farmacéutico, el tratamiento antibiótico empírico recomendado en la mayoría de los protocolos6 es el que se resume en la tabla 3.
La recomendación de ampicilina + aminoglucósido (gentamicina, amikacina o tobramicina) en la edad neonatal se lleva a cabo por ser el primero eficaz frente a los estreptococos del grupo B y frente a Listeria y el segundo frente a gramnegativos entéricos como Escherichia coli.
Para los lactantes de 1 a 3 meses se recomiendan combinaciones antibióticas que cubran tanto los gérmenes habituales en las meningitis bacterianas neonatales como los propios de edades posteriores, teniendo en cuenta que a medida que avanza la edad van siendo cada vez más raras las meningitis por enterobacteriáceas. El cloranfenicol es una buena alternativa y en muchos países sigue utilizándose por su bajo coste; sin embargo, en los países industrializados suelen preferirse las cefalosporinas por no requerir la determinación de concentraciones séricas, poderse administrar en casos de insuficiencia renal o hepática, no interactuar con fármacos anticomiciales como fenobarbital o fenitoínas, alcanzar mayor actividad bactericida en el LCR y permitir su administración con menos dosis al día. En este último sentido, la mayoría prefiere la ceftriaxona, ya que su administración puede realizarse incluso una sola vez al día.
Cuando se disponga de resultados bacteriológicos que permitan la identificación del patógeno y determinar su sensibilidad frente a los antibióticos se efectuarán las correspondientes modificaciones de esta pauta general, teniendo en cuenta eficacia antibacteriana, tolerancia, facilidad de administración, efectos secundarios y coste económico. Para los meningococos la penicilina continúa siendo el antibiótico de primera elección. En casos de neumococos resistentes a las cefalosporinas, que en nuestra casuística son excepcionales, se utilizan los carbapenemes (meropenem) o la vancomicina. Estos antibióticos sólo deben usarse en casos muy puntuales evitando su utilización empírica de entrada.
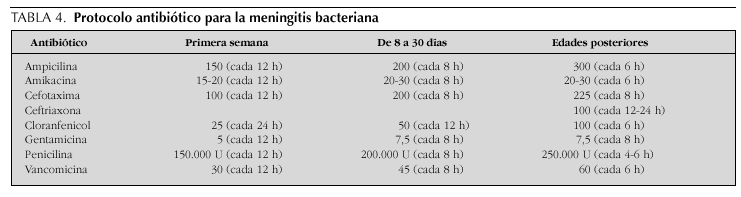
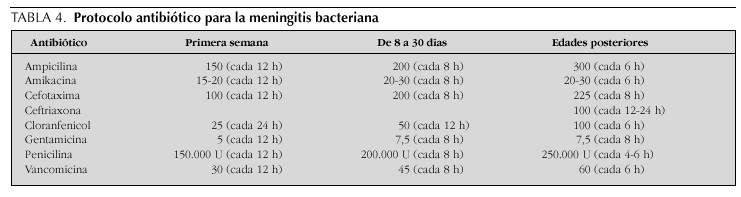
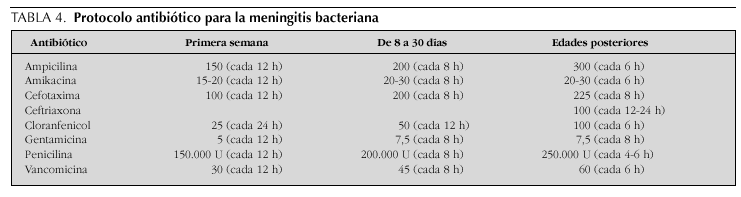
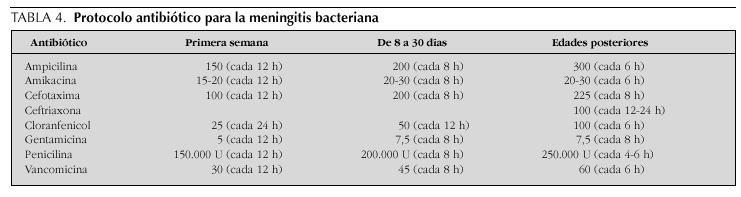
Las dosis diarias (mg/kg) y el ritmo de administración intravenosa en las distintas edades de los antibióticos mencionados se resumen en la tabla 4.
En las meningitis neumocócicas por cepas resistentes a la penicilina, una buena opción terapéutica son los modernos carbapenemes (meropenem y ertapenem) que tienen buena eficacia antimicrobiana, penetran bien en el LCR y no tienen el peligro convulsivógeno del primer carbapenem (imipenem). También hay buena experiencia con las cefalosporinas de cuarta generación (cefepima, cefpiroma), más activas que la cefotaxima y ceftriaxona frente a neumococos resistentes a penicilina.
Como alternativa a los antibióticos reseñados se están realizando en la actualidad diversos ensayos clínicos con fluoroquinolonas. En uno de ellos, Sáez Llorens et al7 concluyen que con el trovafloxacino se obtienen resultados tan favorables como con los tratamientos convencionales de las meningitis bacterianas, incluyendo las causadas por neumococos resistentes a penicilina.
Respecto a la duración del tratamiento antibiótico las opiniones son variables. En general se aconseja una semana para las meningitis meningocócicas, un mínimo de 10 días para las neumocócicas, 2 semanas para las causadas por H. influenzae, de 2 a 3 semanas para las debidas a estreptococos del grupo B y Listeria monocytogenes y 3 semanas para las meningitis por gramnegativos. En cualquier caso, la evolución clínica y analítica serán las que determinen la duración del tratamiento en cada caso concreto.
Además del tratamiento antimicrobiano se han propuesto y aplicado toda una serie de medidas terapéuticas adyuvantes encaminadas a paliar los efectos patógenos de la reacción inflamatoria y de la hipertensión intracraneal, alteraciones que en gran medida condicionan el pronóstico incluso una vez conseguida la esterilización del LCR. Con este objetivo se utilizan desde hace años los corticoides que, por su efecto antiinflamatorio, contribuyen a disminuir el edema cerebral y, con ello, la hipertensión intracraneal. El manitol al 20 % en dosis de 1 g/kg de peso en administración intravenosa en 30-60 min sólo está indicado cuando hay signos de hipertensión intracraneal aguda, pero no se incluye como norma en ningún protocolo terapéutico de las meningitis bacterianas en niños8.
El tratamiento con dexametasona ha sido muy debatido, pero en la actualidad hay bastante consenso en su administración comenzando unos 10-15 min antes de la primera dosis de antibiótico en casos de meningitis debidas a H. influenzae, meningococos y neumococos sensibles a la penicilina9. En casos de neumococos resistentes a la penicilina que se traten con vancomicina no se recomienda debido a que la acción antiinflamatoria del corticoide dificulta el paso del antibiótico al LCR y puede facilitar un fracaso terapéutico. Se administrará por vía intravenosa en dosis de 0,15 mg/kg/dosis cada 6 h durante 2 días, o bien 0,8 mg/kg diarios en 2 dosis durante 2 días. La dexametasona no está indicada en meningitis parcialmente tratadas ni ante la presencia de abscesos cerebrales o parameníngeos ni tampoco en las meningitis neonatales.
Como alternativa antiinflamatoria a la dexametasona se ha propuesto el glicerol oral en dosis de 1,5 g/kg cada 8 h durante 3 días. Actuaría disminuyendo la presión intracraneal y el edema cerebral a la vez que supondría un aporte energético para el cerebro. La experiencia es escasa, sin embargo, estos primeros resultados son interesantes sobre todo para el tercer mundo dado el bajo precio del glicerol si se compara con el de la dexametasona10.
Inhibidores de las caspasas, proteasas que intervienen en la apoptosis celular, se han utilizado como agentes neuroprotectores; sin embargo, hacen falta más estudios para acreditar su eficacia de cara al pronóstico. También se ha propuesto la administración de anticuerpos monoclonales contra endotoxinas y citocinas y frente a los receptores que facilitan la adhesión de los leucocitos (CD 18). Como inhibidor de la liberación de citocinas se ha utilizado la pentoxifilina, inhibidor de la fosfodiesterasa que favorece la microcirculación cerebral. Como en los fármacos anteriores, también aquí falta experiencia y posteriores estudios que demuestren su eficacia11.
Se ha discutido mucho la eficacia de la restricción hídrica con objeto de disminuir el edema cerebral. Esta medida, propugnada hace años por prestigiosas autoridades de la pediatría, se basó más en consideraciones teóricas que en datos experimentales. Sin embargo, los resultados de estudios en animales de experimentación, llevados a cabo por Singhi12, demuestran el nulo efecto de la restricción hídrica sobre el edema cerebral y la hipertensión intracraneal y, por el contrario, el desfavorable efecto que un estado de deshidratación tiene sobre el pronóstico final de las meningitis bacterianas, sobre todo debido a la disminución del flujo sanguíneo cerebral que conlleva. En el estado actual de nuestros conocimientos, la correcta hidratación forma parte fundamental del tratamiento de las meningitis bacterianas.
Como medicación anticonvulsiva el fármaco utilizado con más frecuencia es la fenitoína en una dosis inicial de 18 mg/kg con monitorización cardíaca, seguida al cabo de 8 h en dosis de 2 mg/kg cada 8 h.