Describir las características clínico-epidemiológicas de los traumatismos oculares atendidos en los servicios de urgencias pediátricas españoles y estudiar los factores de riesgo asociados a secuelas inmediatas.
MétodosSerie de casos multicéntrica con recogida de datos prospectiva desarrollada durante 24 meses, desde octubre de 2016, en los servicios de urgencias pediátricos de 5 hospitales pertenecientes a la Red de Investigación de la Sociedad Española de Urgencias Pediátricas. Se incluyeron todos los niños de 0 a 16 años que consultaron en Urgencias por traumatismo ocular. Las lesiones fueron clasificadas según la clasificación Birmingham Eye Trauma Terminology.
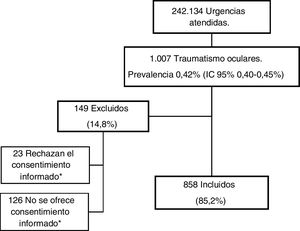
ResultadosSe registraron 242.134 episodios, de los que 1.007 correspondieron a traumatismos oculares (0,42%; IC 95% 0,40-0,45), incluyéndose 858 en el estudio.
La mayoría de las lesiones ocurrieron durante el juego infantil (54,8%), salvo en los mayores de 15 años que ocurrió en las actividades deportivas (23,1%). Tuvieron lugar preferentemente en domicilio (34,7%) y centros educativos o deportivos (34,3%). Los objetos contusos fueron el mecanismo más frecuente (48,6%).
La mayoría de las lesiones fueron de globo cerrado (85,5%), sobre todo contusiones (52,7%). El 6,8% de los pacientes presentaron secuelas inmediatas, siendo la disminución de la agudeza visual la más frecuente (70,7%). La edad mayor de 10 años, padecer defectos de la refracción previos, estar causadas por objetos contusos y las lesiones de globo abierto se asociaron a mayor riesgo de secuelas.
ConclusionesLos traumatismos oculares son una entidad relevante en los servicios de urgencias pediátricos por las secuelas visuales que ocasiona. Las causas y los lugares donde se producen varían en función de la edad. El conocimiento de los factores de riesgo es fundamental para implementar medidas preventivas y evitar secuelas visuales inmediatas.
This study assesses the clinical characteristics and epidemiology of children with eye trauma presenting to the Emergency Department in Spain and analyze the risk factors associated with immediate sequelae.
MethodsA multicentric prospective case series study conducted during 24 months of patients presenting to the Pediatric Emergency Departments in five hospitals collaborating with the Spanish Pediatric Emergency Research Group. Data were collected from October 2016 through September 2018, including all patients up to the age of 16 years old presenting to the Emergency Department with an ocular trauma. All injuries were classified by Birmingham Eye Trauma Terminology.
ResultsA total of 242,134 visits to the Emergency Departments took place during the study period, being 1,007 ocular traumas (0.42%; IC 95% 0.40-0.45) and 858 were included in the study. Most commonly, injuries occurred while playing (54.7%), except in the 15 or more-age group, in which sports activities were more common (23.1%). The place of the trauma varied depending on the age group, being home (34.7%) and schools or sports areas (34.3%) the most recurrent. Blunt objects were the most frequent mechanism of trauma (48.6%). Most of the injuries were classified as closed globe (85.5%), mainly contusions (52.7%). Fifty-eight patients (6.8%) presented with immediate sequelae, being the impairment of visual acuity the most common (70.7%). The risk factors associated with immediate sequelae were the 10 or more-age group, the preexisting refractive errors, the open globe injuries and the injuries with blunt objects.
ConclusionsOcular trauma is a frequent chief complaint in the Pediatric Emergency Departments in Spain. Increasing awareness of the serious nature of ocular injuries and the study of the risk factors will help to develop a comprehensive plan for educating both parents and children to minimize preventable eye injuries sequelae.
Se estima que hasta 6 millones de niños en el mundo sufren anualmente algún tipo de trauma ocular, hasta un 5% de los mismos requieren hospitalización1. Además, la morbilidad a largo plazo es significativa, siendo la primera causa de ceguera monocular adquirida en la edad pediátrica2.
Las secuelas de los traumatismos oculares en los niños son más graves que en los adultos, debido a que la madurez visual no se alcanza hasta los 9-10 años de edad, aumentando el riesgo de ambliopía y los años de compromiso visual3. La discapacidad visual grave o la ceguera ocurren entre el 8% y 14% de estos niños, afectando por tanto a su desarrollo personal, social y laboral4.
Afortunadamente se estima que el traumatismo ocular pediátrico es evitable hasta en el 90% de los casos5. Para poder establecer medidas preventivas es necesario conocer las circunstancias que rodean al mismo.
Aunque las características epidemiológicas de los traumatismos oculares han sido descritas en la literatura tanto en los países desarrollados como en los de en vías de desarrollo2, en nuestro país únicamente se ha realizado un estudio unicéntrico y retrospectivo publicado por Burgueño et al. en 19986, en el que se describen aspectos epidemiológicos, lesionales y preventivos de traumatismos oculares atendidos en urgencias en menores de 14 años de edad.
Al tratarse de un estudio local, sus resultados podrían no ser representativos de todo el territorio nacional por lo que se plantea este proyecto, cuyos objetivos son describir la prevalencia y las características epidemiológicas de los traumatismos oculares atendidos en los servicios de urgencias pediátricas (SUP) españoles y analizar potenciales factores de riesgo de secuelas inmediatas.
Material y métodosDiseñoEstudio multicéntrico de serie de casos con recogida de datos prospectiva y subanálisis casos-control, desarrollado durante 24 meses en 5 SUP de hospitales secundarios y terciarios integrados en la Red de Investigación de la Sociedad Española de Urgencias Pediátricas (RiSEUP-SPERG) (2 hospitales de la Comunidad de Madrid, uno del País Vasco, uno de Andalucía y uno de la Comunidad Valenciana. Anexo 1).
Todos los hospitales participantes incluyeron pacientes durante dos años, empezando la recogida de datos en octubre de 2016.
Se incluyeron sistemáticamente todos los niños de 0 a 16 años que consultaron por un traumatismo ocular en alguno de los SUP de los hospitales participantes. Se excluyeron aquellos pacientes en los que no se obtuvo el consentimiento informado, bien por no haberse ofrecido o por ser rechazado.
Se elaboró un cuaderno de recogida de datos que fue cumplimentado por el profesional responsable del paciente tras la obtención del consentimiento informado. En el caso de realizarse interconsulta a oftalmología u otras especialidades, los datos fueron recogidos de la historia clínica una vez finalizado el proceso asistencial. Se designó un investigador colaborador por cada uno de los diferentes hospitales participantes. Estos fueron los responsables del envío de los datos a través de un formulario en formato Google Drive. La base de datos generada fue accesible únicamente por los investigadores principales.
Los pacientes fueron atendidos siguiendo los protocolos de atención propios del centro y el criterio de su médico responsable, de modo que la realización del estudio no interfiriese en la práctica clínica habitual.
El estudio fue aprobado por el comité de ética de investigación clínica de cada uno de los centros participantes. El manejo de datos se realizó de acuerdo con lo establecido en la Ley Orgánica 15/1999 de 13 de diciembre, de Protección de Datos de Carácter Personal. Para preservar la confidencialidad del paciente, en la base de datos se asignó un código alfanumérico a cada individuo, de manera que no se incluyesen referencias que pudieran permitir su identificación. Los padres o tutores de los niños debían firmar un consentimiento informado en el caso de niños menores de 12 años, y tanto el niño como los padres en el caso de los mayores de 12 años.
Variables de estudioSe registraron datos epidemiológicos (edad, sexo y defectos de refracción previos), datos asociados a las circunstancias de la lesión (día de la semana y hora del mismo, lugar, presencia de un adulto, localización, mecanismo y objeto causal) y variables sobre la atención sanitaria (tiempo transcurrido desde el traumatismo hasta la atención sanitaria, lugar de la primera atención, diagnóstico principal, interconsulta a oftalmología, tratamiento quirúrgico como reconstrucción en quirófano del globo ocular y/o anejos, ingreso y presencia de secuelas inmediatas).
El diagnóstico final se estableció según la clasificación Birmingham Eye Trauma Terminology (BETT)7–9, a partir de los datos de la historia clínica.
Se definieron secuelas inmediatas como cualquier trastorno nuevo o empeoramiento de la situación basal objetivado de forma aguda tras un traumatismo como consecuencia del mismo identificado en el momento de la atención en Urgencias. Se puede manifestar en un amplio espectro de problemas permanentes, incluyendo pérdida de visión desde leve a completa en uno o ambos ojos, diplopía temporal o permanente, lesiones cosméticas en los ojos o la cara y dolor ocular o periocular10. La pérdida de visión se definió como disminución de la agudeza visual determinada por la valoración de un oftalmólogo.
La edad fue categorizada por grupos según la literatura existente en relación con lesiones no intencionadas en pediatría (menores de 1 año, de 1 a 4 años, de 5 a 9 años, de 10 a 14 años y mayores de 15 años). Los días de la semana se dividieron en laborables (lunes-viernes) y festivos (sábados, domingos y festivos). Las franjas horarias se clasificaron como mañana (8:00 a 15: 00h), tarde (15:00 a 22:00h) y noche (22:00 a 08:00h).
Tamaño muestral y análisis estadísticoSe estimaron necesarios 707 traumatismos oculares para describir las secuelas derivadas de los mismos, tomando como referencia una frecuencia del 8% descrita en trabajos de nuestro entorno6, con una precisión del 2% y un intervalo de confianza del 95%. Dado que la prevalencia de traumatismos oculares según datos no publicados comunicados en la XIX Reunión Anual de la SEUP («Trauma Ocular Pediátrico») en urgencias es del 0,3%, se deberían incluir al menos 220.000 urgencias. Alcanzado el tamaño muestral previsto se continuará hasta completar un año natural para eliminar el sesgo de la estacionalidad de las variables epidemiológicas.
Las variables cualitativas se expresan como frecuencias absolutas y porcentajes mientras que las variables cuantitativas de distribución asimétrica lo hacen como mediana e intervalo intercuartílico (IQI). La asociación entre variables cualitativas se estudió mediante el test de Chi cuadrado. Se realizó un subanálisis casos-control entre aquellos que presentaron o no secuelas visuales inmediatas. Se emplearon modelos de regresión logística univariable y multivariable para determinar la asociación con potenciales factores de riesgo, determinando la fuerza de esa asociación mediante odds ratio (OR) y sus intervalos de confianza del 95% (IC 95%).
El análisis estadístico se realizó mediante Statistical Package for Social Science (SPSS 22.0) y Software for Statistics and Data Science (STATA 12.0). La significación estadística se realizó a doble cola, siendo considerados estadísticamente significativos valores p<0,05.
ResultadosDurante el periodo de estudio se registraron un total de 242.134 episodios de urgencias de los cuales, 1.007 correspondieron a traumatismos oculares (0,42%; IC 95% 0,40-0,45%), incluyendo finalmente en el estudio 858 (fig. 1).
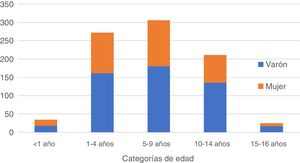
Los afectados fueron fundamentalmente varones (60,1%) con una mediana de edad de 6,5 años (IQI: 3,5-10,5). Se encontró una mayor proporción de varones al aumentar la edad (menores de 1 año: 52,9%; 1-4 años: 59,2%; 5-9 años: 58,8%; 10-14 años: 64,0%; 15-16 años: 68,0%), aunque esta tendencia no fue estadísticamente significativa (p=0,134) (fig. 2).
Las características de los pacientes que sufrieron traumatismos oculares se muestran en la tabla 1.
Características epidemiológicas de los traumatismos oculares
| N | N | % | IC 95% |
|---|---|---|---|
| Sexo | |||
| Varón | 511 | 60,1 | (56,7-63,4) |
| Mujer | 339 | 39,9 | (36,6-43,3) |
| Desconocido | 8 | 0,9 | |
| Grupo de edad | |||
| <1 año | 34 | 4,0 | (2,8-5,5) |
| 1-4 años | 274 | 32,0 | (28,9-35,3) |
| 5-9 años | 309 | 36,1 | (32,9-39,4) |
| 10-14 años | 213 | 24,9 | (22,0-27,9) |
| ≥15 años | 26 | 3,0 | (2,0-4,4) |
| Desconocido | 2 | 0,2 | |
| Día | |||
| Lunes-viernes | 653 | 76,3 | (73,3-79,1) |
| Sábado | 84 | 9,8 | (7,9-12,0) |
| Domingo o festivo | 119 | 13,9 | (11,7-16,4) |
| Desconocido | 2 | 0,2 | (0-0,8) |
| Horario | |||
| Mañana | 356 | 41,6 | (38,3-45,0) |
| Tarde | 393 | 46,0 | (42,5-49,3) |
| Noche | 106 | 12,4 | (10,3-14,8) |
| Desconocido | 3 | 0,3 | (0,1-1,0) |
| Tiempo de atención | |||
| <1 hora | 159 | 18,7 | (16,1-21,4) |
| 1-24 horas | 578 | 67,8 | (64,6-71,0) |
| >24 horas | 115 | 13,5 | (11,3-16,0) |
| Desconocido | 6 | 0,7 | (0,3-1,5) |
| Lugar | |||
| Domicilio | 291 | 34,9 | (31,6-38,2) |
| Colegio/Deportivo | 286 | 34,3 | (31,0-37,6) |
| Calle | 99 | 11,9 | (9,7-14,2) |
| Parque/Campo | 104 | 12,5 | (10,3-14,9) |
| Otros abiertos | 21 | 2,5 | (1,6-3,8) |
| Otros cerrados | 34 | 4,1 | (2,8-5,6) |
| Desconocido | 23 | 2,7 | (1,7-4,0) |
| Presencia de un adulto | |||
| No | 273 | 31,8 | (28,7-34,9) |
| Sí | 556 | 64,8 | (61,6-68,0) |
| Desconocido | 29 | 3,4 | (2,2-4,6) |
| Localización | |||
| Derecha | 424 | 49,4 | (46,0-52,8) |
| Izquierda | 412 | 48,5 | (45,1-51,9) |
| Bilateral | 22 | 2,6 | (1,6-3,9) |
| Causa | |||
| Deporte | 82 | 9,6 | (7,7-11,8) |
| Agresiones | 17 | 2,0 | (1,2-3,2) |
| Juego | 469 | 54,8 | (51,4-58,2) |
| Accidente doméstico | 49 | 5,7 | (4,3-7,5) |
| Aire libre | 69 | 8,1 | (6,3-10,1) |
| Persona | 25 | 2,9 | (1,9-4,3) |
| Otros fortuitos | 96 | 11,2 | (9,2-13,5) |
| Desconocido | 51 | 6,0 | (4,5-7,8) |
| Objeto | |||
| Contuso | 417 | 48,7 | (45,3-52,1) |
| Inciso | 258 | 30,1 | (27,1-33,3) |
| Quemadura | 50 | 5,8 | (4,4-7,6) |
| Otros | 133 | 15,5 | (13,2-18,1) |
| Atención previa | |||
| Ninguno | 539 | 62,8 | (59,5-66,1) |
| Sanitario | 300 | 35,0 | (31,8-38,3) |
| Colegio | 19 | 2,2 | (1,3-3,4) |
| Defectos de refracción previos | |||
| No | 822 | 96,0 | (94,5-97,2) |
| Sí | 36 | 4,2 | (3,0-5,8) |
Los valores se dan en frecuencia absoluta (N) y porcentaje (%) con su intervalo de confianza al 95% (IC95%).
Los menores de 5 años sufrieron los traumatismos mayoritariamente en su domicilio mientras que en la franja entre 5 y 14 años ocurrieron sobre todo en colegios o instalaciones deportivas y en los mayores de 15 años, en la calle (tabla 2).
Distribución de los lugares en los que se producen los traumatismos según las categorías de edad
| Lugares | ||||||||
|---|---|---|---|---|---|---|---|---|
| Domicilio | Instalaciones educativas/deportivas | Calle | Parque | Otros espacios abiertos | Otros espacios cerrados | Desconocido | Total | |
| <1 año% (ic95%) | 2058,8 (40,7-75,4) | 38,8 (1,9-23,7) | 411,8 (3,3-27,5) | 12,9 (0,1-15,3) | 0 | 38,8 (1,9-23,7) | 38,8 (1,9-23,7) | 34 |
| 1-4 años% (ic95%) | 13850,4 (44,5-56,4) | 6021,9 (17,1-27,3) | 269,5 (6,3-13,6) | 2910,6 (7,2-14,8) | 41,5 (0,4-3,7) | 114,0 (2,0-7,1) | 62,2 (0,8-4,7) | 274 |
| 5-9 años% (ic95%) | 8828,5 (23,5-33,9) | 11336,6 (31,2-42,2) | 299,4 (6,4-13,2) | 4514,6 (10,8-19,0) | 92,9 (1,3-5,5) | 165,2 (3,0-8,3) | 92,9 (1,3-5,5) | 309 |
| 10-14 años% (ic95%) | 3717,4 (12,5-23,1) | 10448,8 (41,9-55,7) | 3014,1 (9,7-19,5) | 2813,1 (8,9-18,4) | 83,8 (1,6-7,3) | 20,9 (0,1-3,4) | 41,9 (0,5-4,7) | 213 |
| >15 años% (ic95%) | 623,1 (9,0-43,6) | 623,1 (9,0-43,6) | 1038,5 (20,2-59,4) | 13,8 (0,1-19,6) | 0 | 27,7 (0,9-25,1) | 13,8 (0,1-19,6) | 26 |
| Total% (ic95%) | 28934,7 (31,5-38,0) | 28634,3 (31,1-37,7) | 9911,9 (9,8-14,3) | 10412,5 (10,3-14,9) | 212,5 (1,6-3,8) | 344,1 (2,8-5,7) | 232,7 (1,7-4,0) | 856* |
Los valores se dan en frecuencia absoluta y porcentaje (%) respecto al grupo de edad, con su intervalo de confianza al 95% (IC95%).
Las lesiones ocurrieron fundamentalmente durante el juego infantil (54,8%), siendo esta la causa más frecuente de traumatismo ocular en casi todos los grupos de edad especialmente hasta los 9 años. Los traumatismos secundarios a accidentes domésticos (entendido como aquel que sucede en el domicilio no relacionado con el juego infantil) tuvieron lugar preferentemente en el grupo de edad de 1 a 4 años (61,2%) (tabla 3).
Distribución de las causas del traumatismo según las categorías de edad
| Causas | |||||||||
|---|---|---|---|---|---|---|---|---|---|
| Deporte | Agresiones | Juego | Accidente doméstico | Aire libre | Persona | Otros fortuitos | Desconocido | Total | |
| <1 año% (ic95%) | 12,9 (0,1-15,3) | 0 | 1955,9 (37,9-72,8) | 25,9 (0,7-19,7) | 12,9 (0,1-15,3) | 25,9 (0,7-19,7) | 411,8 (3,3-27,5) | 514,7 (5,0-31,1) | 34 |
| 1-4 años% (ic95%) | 31,1 (0,2-3,2) | 31,1 (0,2-3,2) | 16560,2 (54,2-66,1) | 3010,9 (7,5-15,3) | 145,1 (2,8-8,4) | 103,6 (1,8-6,6) | 3512,8 (9,1-17,3) | 145,1 (2,8-8,4) | 274 |
| 5-9 años% (ic95%) | 185,8 (3,5-9,1) | 20,6 (0,1-2,3) | 19061,5 (55,8-66,9) | 103,2 (1,6-5,9) | 3511,3 (8,0-15,4) | 82,6 (1,1-5,0) | 3511,3 (8,0-15,4) | 113,6 (1,8-6,3) | 309 |
| 10-14 años% (ic95%) | 5425,4 (19,7-31,7) | 94,2 (1,9-7,9) | 9142,7 (36,0-49,7) | 31,4 (0,3-4,1) | 178,0 (4,7-12,5) | 52,3 (0,8-5,4) | 178,0 (4,7-12,5) | 178,0 (4,7-12,5) | 213 |
| >15 años% (ic95%) | 623,1 (9,0-43,6) | 311,5 (2,4-30,2) | 415,4 (4,4-34,9) | 415,4 (4,4-34,9) | 27,7 (0,9-25,1) | 0 | 311,5 (2,4-30,2) | 415,4 (4,4-34,9) | 26 |
| Total% (ic95%) | 829,6 (7,7-11,8) | 172,0 (1,2-3,2) | 46954,8 (51,4-58,2) | 495,7 (4,3-7,5) | 698,1 (6,3-10,1) | 252,9 (1,9-4,3) | 9411,0 (9,0-13,3) | 516,0 (4,5-7,8) | 856* |
Los valores se dan en frecuencia absoluta y porcentaje (%) respecto al grupo de edad, con su intervalo de confianza al 95% (IC95%).
Los objetos contusos (juguetes, proyectiles, mobiliario...) fueron el agente causal más frecuente en todos los grupos de edad. Los objetos incisos causaron daño sobre todo entre 1 y 9 años, mientras que los ácidos, los álcalis u objetos térmicos que pudiesen provocar quemaduras se encontraron con mayor frecuencia entre el año y los 4 años (tabla 4).
Distribución de los objetos causales según las categorías de edad
| Objeto Causal | |||||
|---|---|---|---|---|---|
| Contuso | Inciso | Quemadura | Otros | Total | |
| <1 año% (ic95%) | 1544,1 (27,2-62,1) | 1235,3 (19,7-53,5) | 12,9 (0,1-15,3) | 617,6 (6,8-34,5) | 34 |
| 1-4 años% (ic95%) | 11943,4 (37,5-49,5) | 8029,2 (23,9-35,0) | 2910,6 (7,2-14,8) | 4616,8 (12,6-21,8) | 274 |
| 5-9 años% (ic95%) | 14747,6 (41,9-53,3) | 11336,6 (31,2-42,2) | 113,6 (1,8-6,3) | 3812,3 (8,9-16,5) | 309 |
| 10-14 años% (ic95%) | 122*57,3 (50,3-64,0) | 4923,0 (17,5-29,2) | 73,3 (1,3-6,7) | 3516,4 (11,7-22,1) | 213 |
| >15 años% (ic95%) | 1350,0 (29,9-70,1) | 415,4 (4,4-34,9) | 27,7 (0,9-25,1) | 726,9 (11,6-47,8) | 26 |
| Total% (ic95%) | 41648,6 (45,2-52,0) | 25830,1 (27,1-33,3) | 505,8 (4,4-7,6) | 13215,4 (13,1-18,0) | 856* |
Los valores se dan en frecuencia absoluta y porcentaje (%) respecto al grupo de edad, con su intervalo de confianza al 95% (IC95%).
Hasta un 32,9% (n=273) de los traumatismos oculares en los niños no fueron presenciados por un adulto, siendo este porcentaje mayor en los pacientes mayores de 10 años (n=114; 49,4%) que en los menores de esa edad (n=158; 26,5%) (p<0,001). Se desconocía la edad de una de las lesiones no presenciadas.
Diagnóstico y manejo clínico de los traumatismosLos traumatismos oculares se agruparon según la clasificación estandarizada de Birmingham Eye Trauma Terminology (BETT)9 (tabla 5), no encontrándose diferencias significativas en los diagnósticos por grupos de edad (p=0,300).
Clasificación de los traumatismos oculares según la clasificación estandarizada de Birmingham Eye Trauma Terminology (BETT)7-9 y diagnóstico
| Categoría | N% (IC) | Clasificación BETT | N% (IC) | Diagnóstico | N% (IC) |
|---|---|---|---|---|---|
| Globo cerrado | 73485,5 (83,0-87,8) | Contusión | 45252,7 (49,3-56,1) | Contusión simple | 20924,4 (21,5-27,4) |
| Hipema | 101,2 (0,6-2,1) | ||||
| Hemorragia vítrea | 30,3 (0,1-1,0) | ||||
| Commotio retinae | 70,8 (0,3-1,7) | ||||
| Cuerpo extraño superficial | 607,0 (5,4-8,9) | ||||
| Hiposfagma | 303,5 (2,4-5,0) | ||||
| Otros | 13315,5 (13,2-18,1) | ||||
| Laceración | 316 | Laceración conjuntival | 667,7 (6,0-9,7) | ||
| Laceración corneal | 25029,1 (26,1-32,3) | ||||
| Globo abierto | 182,1 (1,2-3,3) | Rotura | 0 | ||
| Lesión penetrante | 141,6 (0,9-2,7) | ||||
| Lesión perforante | 10,1 (0-0,6) | ||||
| Cuerpo extraño intraocular | 30,3 (0,1-1) | ||||
| Anejos | 16719,5 (16,9-22,3) | ||||
| Periorbitario | 20,2 (0-0,8) | Fractura de huesos orbitarios | 20,2 (0-0,8) | ||
| Periocular | 16619,3 (16,8-22,2) | Equimosis | 758,7 (6,9-10,8) | ||
| Laceración palpebral | 617,1 (5,5-9,0) | ||||
| Abrasión palpebral | 283,3 (2,2-4,7) |
Los valores se dan en frecuencia absoluta (N) y porcentaje (%) con su intervalo de confianza al 95% (IC95%). Dado que un mismo traumatismo puede afectar a distintas localizaciones, es posible la coexistencia de varias categorías simultáneamente.
Se realizó interconsulta a Oftalmología para 559 traumatismos (65,2%) y requirieron tratamiento quirúrgico 24 (2,8%). Ingresaron 10 niños (1,2%), ninguno en Unidades de Cuidados Intensivos.
Secuelas inmediatasSe encontraron secuelas inmediatas en 58 pacientes (6,8%; IC 95%: 5,1-8,4%): disminución de la agudeza visual inmediata (n=41; 70,7%), diplopía (n=4; 6,9%), lesiones cosméticas en los ojos (n=10; 17,2%), lesiones cosméticas en la cara (n=2; 3,5%) y dolor con la movilidad ocular (n=1; 1,7%).
No se encontró asociación entre la presencia de secuelas inmediatas y el sexo (mujer 7,7%; hombre 5,9%; p=0,313), tiempo transcurrido entre traumatismo y atención sanitaria (<1 hora 5,9%; 1-24 h 6,9%; >24 h 7,8%; p=0,819), hora del traumatismo (mañana 7,1%; tarde 7,1%; noche 2,9%; p=0,257) ni día de la semana (laborables 7,2%; festivos 5,5%; p=0,387).
Los factores que se relacionaron con la presencia de secuelas inmediatas se exponen en la tabla 6.
Potenciales factores de riesgo de secuelas inmediatas en los traumatismos oculares. Análisis univariable y multivariable
| Con secuelas | Univariable | Multivariable | ||||||
|---|---|---|---|---|---|---|---|---|
| N | % | OR | IC 95% | P valor | OR | IC 95% | P valor | |
| Edad≥ 10 años< 10 años | 3622 | 15,33,6 | 4,8** | 2,8-8,4** | <0,001** | 3,0** | 1,6-5,8** | 0,001** |
| lugarDomicilioInstalaciones educativas o deportivasCalleParqueOtros espacios abiertosOtros espacios cerrados | 112851121 | 3,89,85,210,69,52,9 | **2,71,43,02,70,8 | **1,3-5,60,5-4,01,3-7,10,5-12,80,1-6,1 | **0,0060,5700,0140,2260,799 | **1,30,82,61,40,9 | **0,5-2,90,3-2,61,0-6,60,2-7,70,1-7,4 | **0,5800,7470,0460,7260,918 |
| Defectos de refracción previosSíNo | 1345 | 36,15,5 | 9,7** | 4,6-20,4** | <0,001** | 3,9** | 1,6-9,4** | 0,003** |
| Presenciado*NoSí | 2827 | 10,34,9 | 2,2** | 1,3-3,9** | 0,003** | 1,8** | 1,0-3,4** | 0,052** |
| CausaDeporteOtros | 1840 | 22,05,2 | 5,1** | 2,8-9,5** | <0,001** | 1,9** | 0,8-4,2** | 0,132** |
| Agente causalObjeto contusoOtros | 4216 | 10,23,6 | 3,0** | 1,7-5,4** | <0,001** | 2,1** | 1,1-3,9** | 0,030** |
| Clasificación BettGlobo abiertoOtros | 454 | 22,26,5 | 4,1** | 1,3-13,0** | 0,029** | 5,6** | 1,6-19,3** | 0,006** |
Las secuelas se describen como frecuencia absoluta (N) y porcentaje (%).
BETT: Birmingham Eye Trauma Terminology; IC 95%: intervalo de confianza al 95%; OR: odds ratio.
*Presencia desconocida en 3 de los casos con secuelas.
Los tipos de secuelas inmediatas provocadas por objetos contusos (n=42; 10,2%) fueron: disminución de agudeza visual (n=29; 69,0%), lesiones cosméticas en los ojos (n=8; 19,0%), diplopía (n=4; 9,5%) y dolor a la movilización ocular (n=1; 2,4%). Por otro lado, todas las secuelas inmediatas producidas por lesiones de globo abierto (n=4; 22,2%) fueron por disminución de la agudeza visual.
DiscusiónSe trata del primer estudio multicéntrico nacional en el que se describe la prevalencia y las características de los traumatismos oculares en las urgencias pediátricas. Además, hasta ahora, no se habían analizado potenciales factores de riesgo relacionados con el desarrollo de secuelas inmediatas. Dada la grave implicación de los traumatismos oculares como causa de ceguera no congénita, detectar estos factores de riesgo es fundamental para intentar inferir medidas de prevención específicas.
En Estados Unidos tienen lugar unos 2,4 millones de traumatismos oculares cada año11. En edad pediátrica, en una gran cohorte estadounidense encontraron 70.310 lesiones anuales12, aunque no identificaron la proporción de urgencias pediátricas que provocan. Observamos que en nuestro medio suponen el 0,42% de las consultas, proporción ligeramente superior a la de otras lesiones no intencionadas como las intoxicaciones, que supusieron un 0,29% de las consultas en Urgencias según el grupo de trabajo de la Sociedad Española de Urgencias de Pediatría13.
En la mayoría de los trabajos, como en el nuestro, se observa una predominancia del sexo masculino14,15 con una proporción 1,5:1, estando en muy probable relación con la tendencia de los varones a participar en actividades más arriesgadas15,16.
El lugar del traumatismo varió según el grupo de edad, siendo el domicilio el más frecuente en los niños menores de 5 años; el colegio o instalaciones deportivas entre los 5 y los 14 años y la calle en los mayores de 15 años. Estos datos, similares a lo que se ha descrito en la literatura17–21, son consistentes con que los niños en edad preescolar pasan la mayor parte del tiempo en el domicilio, donde tienen más probabilidades de sufrir un traumatismo. Por otro lado, la mayoría de los traumatismos ocurridos por accidentes domésticos ocurrieron en el grupo de 1 a 4 años, siendo este grupo de edad el que más frecuentemente presenta traumatismos relacionados con agentes químicos18,22, que generalmente se encuentran en los domicilios. Actualmente ya existen algunas normativas para el control de este tipo de productos y evitar el posible contacto con los niños, como por ejemplo los cierres de seguridad cuya función es resistir al menos 5 min a un niño de 5 años para que un adulto tenga tiempo de intervenir; pero se debe concienciar a padres y cuidadores de la importancia de utilizar recipientes adecuados y almacenar este tipo de productos de forma cuidadosa alejados del alcance de los menores23.
El juego infantil, al igual que en otros países, supuso la actividad que más traumatismos oculares favoreció2,21,22 en todos los grupos de edad, excepto en los mayores de 15 años en los que lo fue la actividad deportiva. A pesar de ello, es posible que el número de lesiones originadas durante la práctica deportiva esté infraestimado, ya que este estudio se ha realizado en centros de ámbito público y en la mayoría de los casos, por los seguros de salud que cubren este tipo de actividades, son derivadas a centros sanitarios privados. Varias academias y asociaciones de pediatría ya han publicado sus recomendaciones sobre la protección ocular durante las actividades deportivas14 demostrando que una correcta utilización de protectores oculares reduce el riesgo de lesiones oculares graves hasta en el 90%. Sería deseable una estrategia nacional de prevención de lesiones deportivas en la infancia que incluyera la prevención de traumatismos oculares, además de realizar programas de prevención de lesiones deportivas en colegios/institutos junto a formación adecuada a monitores de actividades deportivas y al aire libre.
Algunas investigaciones han reportado agentes causales como mordeduras de animal, armas de fuego o fuegos artificiales2,12,20 que no han existido en nuestro medio, lo que podría explicarse por las diferencias culturales entre las poblaciones estudiadas o confirmaría la tendencia decreciente de estas etiologías en países desarrollados22.
La supervisión continúa siendo una asignatura pendiente. Hasta un tercio de los traumatismos oculares en nuestra población no fueron presenciados por un adulto, una proporción mayor que la referida en la literatura20,21, pero similar al resto de las lesiones no intencionadas en nuestro país24. Este hecho es aún más acusado entre los mayores de 10 años, siendo ambos, además, factores de riesgo de secuelas visuales inmediatas.
La evaluación inicial y el correcto manejo de los pacientes con un traumatismo ocular son de vital importancia para prevenir secuelas graves. En muchos casos este manejo incluye la interconsulta con otros especialistas como los oftalmólogos para una mejor estratificación de las lesiones y un adecuado tratamiento y posterior seguimiento de las mismas. En nuestro estudio se encontró una tasa de interconsulta parecida a otros trabajos15, aunque en solo uno de los hospitales participantes se encontraba un oftalmólogo presente las 24 h. Si bien este dato podría variar si aumentara accesibilidad continuada al especialista, refleja la realidad de la atención en los SUP españoles.
Las lesiones de globo abierto en nuestra serie (2,1% vs. 85,4% de lesiones de globo cerrado) fueron sensiblemente menores a las encontradas en otras publicaciones, donde se encuentran proporciones de 1:1019 o aún mayores en países en vías de desarrollo22.
Schneider et al., refieren una tasa de ingresos de hasta el 15%15, muy superior a la de nuestros resultados. Sin embargo, esta cifra incluye pacientes sometidos a algún tipo de procedimiento como reparación de herida quirúrgica, esto explica una proporción de ingreso mucho más alta que las obtenidas en nuestros resultados. No hemos encontrado datos en la bibliografía sobre las tasas de ingreso de los pacientes que acuden a los SUP que no precisan intervención quirúrgica2,3,25,26.
Presentaron secuelas inmediatas el 6,8% de los pacientes, cifra similar a lo que ya se había reportado6, siendo la más frecuente la disminución de la agudeza visual inmediata. En el análisis multivariable, la edad mayor de 10 años, las lesiones de globo abierto, los traumatismos producidos por objetos contusos y la presencia de defectos de refracción, se relacionaron de forma independiente con mayor frecuencia de secuelas inmediatas.
Dado que los mayores de 10 años constituyen el grupo con mayor riesgo de secuelas, es a ellos hacia quienes deberíamos focalizar las estrategias de formación y prevención, con actuaciones en el ámbito de las instalaciones educativas o los parques que son los lugares donde, según nuestro estudio, se producen la mayoría de los traumatismos en este rango de edad. Sin olvidar la actividad deportiva, incidiendo en las recomendaciones de las diferentes Academias de Pediatría sobre la práctica deportiva segura14, que deberían estar en conocimiento de los padres y entrenadores de aquellos niños que la realizan de forma frecuente o federada.
Las lesiones de globo abierto son infrecuentes en pediatría, pero se relacionan con riesgo de disminución de la agudeza visual, dato que ya se había concluido en otros estudios, asociándose este tipo de lesión a un peor pronóstico visual27.
Nuestros resultados muestran que los objetos contusos, como pueden ser los juguetes, son aquellos con más riesgo de secuelas inmediatas. A pesar de que existen leyes acerca de la seguridad en el hogar tanto en lo referente a mobiliario como a los juguetes, como «The Toy Safety Directive» a nivel europeo28 y el Boletín Oficial del Estado sobre la seguridad de los juguetes a nivel español29, donde se detalla la normativa referente a la fabricación de juguetes para minimizar el riesgo de lesiones físicas, es importante incidir en la importancia de un ambiente seguro para que los niños practiquen el juego.
Los defectos de refracción son una patología frecuente en la edad pediátrica, con una prevalencia estimada entre 1,5 y 5,5%30 y en nuestro análisis se relacionaron con un mayor riesgo de secuelas inmediatas. Este hecho podría deberse también a que estos pacientes porten gafas correctoras que puedan agravar el traumatismo, aunque este dato no fue recogido. Sin embargo Kuhn et al.1 sugieren que llevar gafas en el momento del traumatismo podría jugar un papel protector.
Estos autores proponen una herramienta de pronóstico visual (Ocular Trauma Score)31,32 que ha sido validada pero no pudo ser aplicada en nuestro estudio ya que las circunstancias de atención de la urgencia pediátrica, las características de los pacientes pediátricos y no disponer de oftalmólogo en todos los centros, no permitieron la determinación de la agudeza visual en todos los casos, por lo que pudieron estar infradiagnosticados.
Además de lo anterior, este estudio presenta varias limitaciones. El número real de traumatismos oculares puede estar infraestimado puesto que solo incluye aquellos que fueron atendidos en los SUP, y no aquellos atendidos en los Centros de Atención Primaria, Consultas de Urgencias Extrahospitalarias o Consultas de Oftalmología. Sin embargo, consideramos que la información proporcionada desde los SUP es esencial para poder establecer medidas de prevención. A pesar de que se trata de un estudio multicéntrico, solo participan hospitales de cuatro Comunidades Autónomas por lo que los resultados epidemiológicos deben extrapolarse con cautela a zonas no incluidas en esta muestra. Además, la variabilidad en la valoración y la ausencia de oftalmólogo en los centros puede condicionar las secuelas visuales detectadas. No haber registrado el motivo de no ofrecer el consentimiento informado puede enmascarar la pérdida de casos con lesiones críticas que precisaran atención emergente.
Un punto fuerte de este estudio es haber alcanzado el tamaño muestral estimado de alteraciones visuales por lo que consideramos que los factores de riesgo obtenidos pueden extrapolarse en nuestro medio e inferir de ellos distintas medidas de prevención. Como se ha comentado, no hemos encontrado en la literatura otras referencias que hayan llevado a cabo este análisis.
Podemos concluir que los traumatismos oculares son una entidad relevante en los servicios de urgencias pediátricos por las secuelas visuales que ocasiona. Las causas y los lugares donde se producen estos traumatismos varían en función de la edad de los niños. La edad mayor de 10 años, padecer defectos de refracción previos, estar causadas por objetos contusos y las lesiones de globo abierto parecen ser predictores de secuelas visuales inmediatas. El conocimiento de estos factores de riesgo es fundamental para implementar medidas preventivas y evitar las secuelas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Rafael Marañón. Hospital General Universitario Gregorio Marañón. Madrid.
Ana Isabel Romero. Hospital General Universitario Gregorio Marañón. Madrid.
Carlos Miguel Angelats. Hospital Francesc de Borja. Gandía. Valencia.
Estefanía Romero Castillo. H. Universitario Puerta del Mar. Cádiz.
María Amalia Pérez Sáez. Hospital de Zumárraga. Guipúzcoa.
Susana Hernán-Gómez Vázquez. Hospital Universitario del Tajo. Aranjuez.