La bronquiolitis aguda (BA) es una enfermedad muy prevalente, con una elevada tasa de hospitalización estacional. Su manejo requiere de interpretaciones clínicas homogéneas, para lo cual existen diversas aproximaciones a través de escalas, ninguna de la cuales están validadas en la actualidad.
ObjetivoCreación de una Escala de Severidad de la BA (ESBA) y su validación.
Material y métodoElaboración de un constructo con parámetros graduales de puntuación acumulativa de la frecuencia respiratoria, frecuencia cardiaca, esfuerzo respiratorio, auscultación de sibilancias y crepitantes y relación inspiración/espiración. Validación de la ESBA sobre pacientes diagnosticados de BA; la fiabilidad medida a través de la observación del comportamiento de su consistencia interna, test-retest, validez externa y concordancia interobservadores.
ResultadosSobre un total de 290 mediciones, se obtuvo una fiabilidad para un alfa de Cronbach del 0,784, índice de acuerdo Kappa del 0,93 en el test-retest y un índice de acuerdo Kappa del 0,682 (α<0,05) para la concordancia entre observadores.
ConclusionesLa ESBA puede ser un instrumento de fiable para medir la gravedad de la BA.
Acute bronchiolitis (AB) is a very common disease, with a high rate of seasonal hospitalization. Its management requires homogeneous clinical interpretations for which there are different approaches depending on the scales, none of which are properly validated today.
ObjectiveTo create an AB severity scale (ABSS) and to validate it.
Material and methodThe development of a parameterized construct with a gradual cumulative score of respiratory rate, heart rate, respiratory effort, auscultation of wheezing and crackles, and the inspiration/expiration ratio. Also, the validation of the ABSS performed on patients diagnosed with AB, the reliability measured by observing the behavior of internal consistency, test-retest, external validity and inter-observer agreement.
ResultsFrom a total of 290 measurements a Cronbach's reliability alpha of 0.83 was obtained; Kappa agreement index of 0.93 in the test-retest agreement, and Kappa index of 0.682 (α<0.05) for inter-observer agreement.
ConclusionsThe ABSS can be a reliable tool for measuring the severity of AB.
La valoración clínica de la afectación de un paciente con bronquiolitis aguda (BA) es de un enorme interés para el pediatra como paso imprescindible ante la toma de decisiones sobre un lactante enfermo con esta frecuente afección. En guías de práctica clínica recientes se anima a la creación y validación de escalas para medir la gravedad de la BA1. Existen varias escalas de valoración publicadas2-9 cuyo uso más extendido es la de Wood-Downes-Ferres (WDF)2,7. Dado que no es una escala validada ni diseñada inicialmente para el paciente con BA, su uso extendido no parece justificado. Su enfoque inicial a la valoración clínica del asma no se ajusta a una fisiopatología como es la de la BA. Existen diversos aspectos que se discuten a continuación que cuestionan su aplicabilidad al lactante con bronquiolitis. Nos proponemos el planteamiento y la validación de una escala de medida de la gravedad de la BA sobre la base crítica y constructiva de escalas preexistentes, ya sean de valoración de enfermedad respiratoria o de bronquiolitis3-8, que ayude a la evaluación inicial y seguimiento de esta afección.
Material y métodoSobre la base de supuestos teóricos de estudios previos relacionados con la fisiología cardiorrespiratoria del lactante5-7,9, y sobre la base crítica y constructiva de escalas preexistentes, ya sean de valoración de enfermedad respiratoria o de bronquiolitis3-8, diseñamos una escala de valoración clínica cuyo constructo se muestra en la tabla 1. Esta fue sometida a discusión y remodelación entre los integrantes de la plantilla responsable de la atención a pacientes con bronquiolitis antes y durante su aplicación. La escala constructo resultante se compone de 5 ítems de puntuación discontinua acumulativa, con un máximo de 13 y un mínimo de 0 puntos. Los ítems incluidos se relacionan con la fisiopatología exploratoria de la BA, lo que refuerza su validez de contenido para una ulterior validez de constructo, a saber: sibilancias, crepitantes, esfuerzo, relación inspiración/espiración, frecuencia cardiaca y respiratoria.
Constructo de la Escala de Severidad de la Bronquiolitis Aguda
| Edad | Sexo | EG |
| Sibilancias/crepitantes-esfuerzo-relación i/e | ||
| Puntuación | 0 | 1 | 2 | 3 | 4 |
| Sibilancias | No | Sibilancias al final de la espiración | Sibilancias en toda la espiración | Sibilancias ins-espiratorias | Hipoflujo |
| Crepitantes | No | Crepitantes en un campo | Crepitantes en 2 campos | Crepitantes en 3 campos | Crepitantes en 4 campos |
| Esfuerzo | Ningún esfuerzo | Tiraje subcostal o intercostal inferior | + tiraje supraesternal o aleteo | + aleteo nasal y supraesternal (universal) | |
| Relación i/e | Normal | Simétrica | Invertida |
| Frecuencia Respiratoria | 0 puntos | 1 punto | 2 puntos |
| Edad (meses) | |||
| < 2 m | < 57 | 57-66 | > 66 |
| 2-6 m | < 53 | 53-62 | > 62 |
| 6-12m | < 47 | 47-55 | > 55 |
| Frecuencia cardiaca | 0 punto | 1 puntos | 2 puntos |
| Edad | |||
| 7 días-2 meses | 125-152 | 153-180 | > 180 |
| 2-12 meses | 120-140 | 140-160 | > 160 |
i/e: inspiración/espiración.
La evaluación de las sibilancias se graduó de 0 a 4 puntos: desde su ausencia, pasando por sibilancias al final de la espiración, toda la espiración, en ambas fases inspiración-espiración y finalmente hipoventilación-hipoflujo sin sibilancias. Los crepitantes se graduaron de 0 a 4, sumando un punto por cada campo anterior y posterior de cada hemitórax, auscultado con crepitantes persistentes en todas las respiraciones. El esfuerzo se graduó de 0 a 3 puntos, desde su ausencia, pasando por tiraje sub e intercostal inferior, el previo más aleteo nasal o tiraje supraesternal y, finalmente, tiraje universal. La relación inspiración/espiración (i/e) se graduó de 0 a 2: normal, simétrica o invertida.
La frecuencia respiratoria (FR) y la frecuencia cardiaca (FC) se estratificaron por edad según estudios previos10-12. Los puntos de corte para cada edad se basaron en la desviación típica. Así, más de una desviación de la media se puntuó con 1 punto y más de 2 desviaciones, con 2 puntos. El patrón de interpretación de los ítems se resume en la tabla 2. Este se incluyó en la hoja individual de recogida de datos.
Resumen para la interpretación de los ítems de la ESBA
| Ítems | Interpretación de la exploración en la ESBA |
| Sibilancias | Se valora la presencia de sibilancias al final o en toda la espiración y si son audibles además en la inspiración. En la obstrucción grave se valora el hipoflujo sin sibilancias |
| Crepitantes | Se valora la extensión por el tórax de los crepitantes claramente audibles en todos los ciclos respiratorios en cada pulmón en ambos campos anterior y posterior |
| Esfuerzo | Se valora de forma sumatoria el nivel de esfuerzo respiratorio establecido y persistente desde el tiraje subcostal hasta el tiraje universal según la tabla |
| Relación i/e | Se valora si la relación de la inspiración respecto a la espiración es normal, simétrica o invertida con el alargamiento del tiempo espiratorio |
| FR | Frecuencia a lo largo de un minuto sin interferencia con tos, llanto o apneas, según la edad |
| FC | Frecuencia cardiaca en un minuto en situación basal, según la edad |
ESBA: Escala de Severidad de la Bronquiolitis Aguda.
La inclusión de pacientes en el estudio, fueron lactantes ingresados con diagnóstico clínico de BA en menores de un año, tanto por el virus respiratorio sincitial como por otros distintos, sin ninguna otra enfermedad asociada. Los criterios de exclusión fueron sospecha clínica y/o analítica de sobreinfección bacteriana o comorbilidad crónica previa y prematuridad menor de 35 semanas de gestación, límite relacionado con la inclusión en la prevención con palivizumab en nuestro medio. Se recogieron los ítems de la ESBA de las exploraciones que forman parte de la evaluación habitual de un paciente con BA. Se consideró una medición óptima aquella efectuada con el paciente despierto, desnudo, afebril tras la aspiración de secreciones y con la mayor estabilidad que su situación clínica permitiera sin la administración cercana de adrenérgicos.
Se evaluó con la ESBA, por los facultativos y de forma independiente sin conocer los resultados de los demás evaluadores, a los pacientes con diagnóstico de BA con criterios de inclusión, al ingreso, durante su estancia y al alta. Los facultativos que decidían la ubicación del paciente con BA desconocían o no tenían en cuenta a priori los resultados de la aplicación de la ESBA al ingreso en sala o en UCIP. Participaron en la aplicación de la escala tanto los facultativos en periodo de formación por residencia (6 residentes de primer año y 3 de segundo año), como la plantilla regular sénior de la sala de hospitalización (3 facultativos de plantilla). El retest se realizó por un mismo facultativo sénior sobre pacientes a lo largo de su ingreso, en pacientes estables y con un corto espacio de tiempo, no superior a una hora para evitar el sesgo de un cambio clínico en la situación del paciente. Los resultados se obtuvieron de forma ciega antes de trasladarlos a la plantilla de recogida de datos. Para la concordancia interobservadores se obtuvieron mediciones de todo el personal investigador incluido en el estudio, por parejas de forma aleatoria para intentar evitar el sesgo de uniformidad y asemejarlo más a una aplicación universal. También se evaluaron con la ESBA todos aquellos pacientes afectados de BA que reunían criterios clínicos de ingreso en cuidados intensivos pediátricos. Cada paciente obtuvo varias mediciones simultáneas durante su ingreso, recogidas al final en un modelo individual. Se siguieron los protocolos de ética y confidencialidad establecidos en nuestro hospital.
Se analizó estadísticamente la fiabilidad de la ESBA estableciendo la consistencia interna mediante el coeficiente de Cronbach previo análisis factorial alfa. Se consideró que existía una buena consistencia interna para un alfa de Cronbach superior a 0,7. La concordancia interobservadores se evaluó sobre el resultado final de la aplicación de la ESBA, mediante el nivel de acuerdo obtenido al ser evaluada la misma muestra en las mismas condiciones por 2 evaluadores cualesquiera distintos mediante el índice Kappa. También se evaluó la concordancia de cada uno de los ítems por separado. Se estimó un índice aceptable un mínimo de 0,6 y una probabilidad de error α<0,05. Los mismos requerimientos se aplicaron para le evaluación intraobservador.
Dado que no existe una escala previa como «gold standard», en nuestro caso se efectuó una correlación con el grado de afectación que condicionó la ubicación del paciente según criterios clínicos independientes del estudio: domicilio, sala de hospitalización y UCIP. Basándose en ello y contrastando con lo preestablecido empíricamente en la literatura1,4,13,14, se establecieron puntos de corte para severidad de la BA en una gradación cualitativa: leve, moderada y grave. El procesamiento informático se realizó mediante paquete estadístico SPSS versión 15.0.
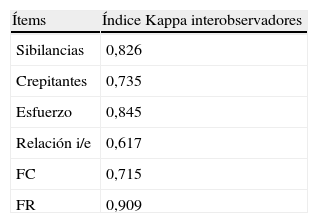
ResultadosDe un total de 75 pacientes en 3 temporadas epidémicas que cumplían los criterios de inclusión en nuestro estudio, se obtuvieron 290 mediciones óptimas mediante la ESBA a lo largo de su estancia. El nivel de fiabilidad interna estimado mediante el alfa de Cronbach alcanzó el 0,784. El índice de acuerdo Kappa para cada uno de los ítems se recoge en la tabla 3. La concordancia del test-retest se efectuó en 35 valoraciones y la concordancia interobservadores en 35 valoraciones, con un índice Kappa de acuerdo de 0,93 y 0,682, respectivamente (tabla 4). La distribución clínico-demográfica de los pacientes incluidos en el estudio se muestra en la tabla 5.
Índice de acuerdo Kappaa de los distintos ítems de la ESBA en la muestra interobservadores
| Ítems | Índice Kappa interobservadores |
| Sibilancias | 0,826 |
| Crepitantes | 0,735 |
| Esfuerzo | 0,845 |
| Relación i/e | 0,617 |
| FC | 0,715 |
| FR | 0,909 |
ESBA: Escala de Severidad de la Bronquiolitis Aguda; FC: frecuencia cardiaca; FR: frecuencia respiratoria; i/e: inspiración/espiración.
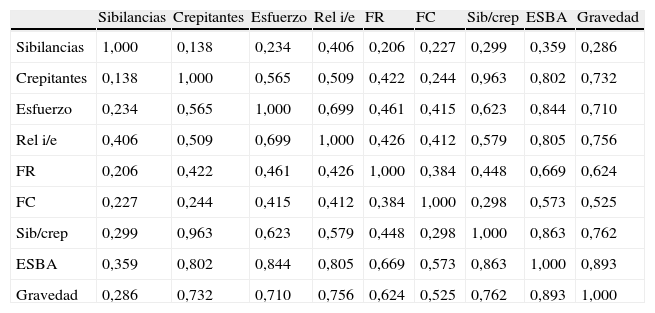
La valoración de la ESBA para el ingreso en planta estuvo en una puntuación (media ± desviación típica) de 7±2,37 puntos. El alta de sala de hospitalización estuvo en una puntuación de la ESBA de 2±1,2 y el ingreso en la UCIP en de 11±0,92, respectivamente. Ello nos llevó a establecer 3 niveles de gravedad: leve de 0 a 4 puntos, moderada de 5 a 9 y grave de 10 a 13. Se efectuó un análisis factorial de los resultados para estos 3 niveles de gravedad, con el resto de variables del estudio. La matriz de correlaciones interelementos para dicho análisis se muestra en la tabla 6.
Matriz de correlaciones interelementos
| Sibilancias | Crepitantes | Esfuerzo | Rel i/e | FR | FC | Sib/crep | ESBA | Gravedad | |
| Sibilancias | 1,000 | 0,138 | 0,234 | 0,406 | 0,206 | 0,227 | 0,299 | 0,359 | 0,286 |
| Crepitantes | 0,138 | 1,000 | 0,565 | 0,509 | 0,422 | 0,244 | 0,963 | 0,802 | 0,732 |
| Esfuerzo | 0,234 | 0,565 | 1,000 | 0,699 | 0,461 | 0,415 | 0,623 | 0,844 | 0,710 |
| Rel i/e | 0,406 | 0,509 | 0,699 | 1,000 | 0,426 | 0,412 | 0,579 | 0,805 | 0,756 |
| FR | 0,206 | 0,422 | 0,461 | 0,426 | 1,000 | 0,384 | 0,448 | 0,669 | 0,624 |
| FC | 0,227 | 0,244 | 0,415 | 0,412 | 0,384 | 1,000 | 0,298 | 0,573 | 0,525 |
| Sib/crep | 0,299 | 0,963 | 0,623 | 0,579 | 0,448 | 0,298 | 1,000 | 0,863 | 0,762 |
| ESBA | 0,359 | 0,802 | 0,844 | 0,805 | 0,669 | 0,573 | 0,863 | 1,000 | 0,893 |
| Gravedad | 0,286 | 0,732 | 0,710 | 0,756 | 0,624 | 0,525 | 0,762 | 0,893 | 1,000 |
ESBA: Escala de Severidad de la Bronquiolitis Aguda; FC: frecuencia cardiaca; FR: frecuencia respiratoria; gravedad: estratificada en 3 niveles; Rel i/e: relación inspiración/espiración; Sib/crep: sibilancia-crepitante.
La creación de nuestro constructo se sustenta en la crítica constructiva y la discusión de escalas preexistentes. Es por ello necesario comenzar diciendo que la escala más extendida por el uso, la escala WDF, no tiene en cuenta la variabilidad de 2 parámetros de enorme importancia como son la frecuencia respiratoria y la frecuencia cardiaca, ambas muy relacionadas con la edad del paciente. No parece lógico estimar la frecuencia cardiaca únicamente en 120 lpm como la frontera puntuable para todas las edades y con solo 2 alternativas. Esto anula su carácter discriminativo en la edad del lactante. Su estratificación etaria, como en algunas escalas hospitalarias3, proporciona un ajuste mayor a la realidad del paciente. Así no se pierde la valiosa información de parámetros lineales y relativamente objetivos, como son FC y la FR.
Asimismo, dentro de la subjetividad inherente a una evaluación clínica, parámetros como «entrada del aire» son difíciles de cuantificar, pues están claros cuando el murmullo vesicular es normal y cuando el tórax está silente en la obstrucción grave, pero el gradiente de posibilidades intermedias es muy difícil de definir. Por otro lado, la «entrada de aire» es el resultado de otros parámetros de valoración, a saber «FR», «crepitantes» y «sibilancias». Así, el grado de obstrucción al flujo de aire provoca las sibilancias al final de la espiración y si la obstrucción es mayor puede abarcar toda la espiración e incluso la inspiración. Esta obstrucción provocará un atrapamiento aéreo y una disminución del volumen corriente, que será compensado con un aumento paralelo de la FR resultando con la gravedad, una respiración cada vez más superficial con menor entrada del aire. Asimismo, la extensión del crepitante nos dará una aproximación a la gravedad del patrón restrictivo, cuya compensación hará aumentar también la FR. Por ello, la entrada del aire es un resultado del grado de obstrucción y restricción relacionados ambos con la FR. Es razonable intentar huir de este parámetro para ganar en objetividad y reforzar la valoración más objetiva de la FR, las sibilancias y los crepitantes, y por ese motivo la «entrada de aire» no es incluida en nuestra escala. En determinados pacientes, el parámetro «sibilancias» no ofrece una puntuación adecuada para situaciones de obstrucción severa donde ya no se oyen sibilancias por el escaso flujo de aire generado. Proponemos por ello una gradación de 0 a 4 posibilidades auscultatorias, es decir, una dimensión más que en la escala WDF.
La presencia de los crepitantes, inherentes a la BA13,15, ofrece una idea de la extensión parenquimatosa de la bronquiolitis. Por ello se establece para este ítem una valoración en 4 campos: 2 anteriores y 2 posteriores, con una gradación de 0 a 4. Dado que este ítem está fisiopatológicamente disociado con el grado de obstrucción (a mayor obstrucción, menos crepitantes por menor distensibilidad del alvéolo), su puntuación está unida a la de las sibilancias. Además, en determinados pacientes con BA, las sibilancias no llegan a producirse. En pacientes de menor edad, el menor tamaño de la vía aérea justifica que en la auscultación predominen patrones de hipoventilación y/o crepitantes frente a las sibilancias. En nuestro estudio estadístico posterior, el alfa de Cronbach era superior cuando se cuantificaba el ítem más alto puntuado del conjunto sibilancias/crepitantes. El análisis factorial también mostraba la menor correlación de este parámetro con la puntuación de la variable «crepitantes» (tabla 6).
Otro parámetro de la escala de WDF como la cianosis es, en general, de aparición tardía y casi siempre grave por sí misma. Es muy dependiente de la luminosidad de la sala de exploración. Puede además ser un factor de confusión en caso de anemia, situación muy frecuente en la lactancia, ya que en este supuesto la cianosis puede no aparecer hasta hipoxemias muy graves. Además, es difícil de estratificar en grados, por lo que ciertas escalas de valoración clínica no lo incluyen3,4,8,9.
Un parámetro interesante y relativamente objetivo es el tiempo (inspiración/espiración), relacionado con el esfuerzo y el grado de obstrucción. Así, a medida que avanza la obstrucción y aumenta la fatiga por el trabajo respiratorio, las inspiraciones serán cada vez más cortas y la espiración, más larga. El índice pulmonar de Scarfone otorga una valoración en grados según el cociente de ambos tiempos respiratorios6. También es evaluada la relación i/e en la guía clínica de bronquiolitis de otros autores4. La evolución en una bronquiolitis que empeora será pasar de una situación fisiológica i > e a una intermedia i = e para terminar con la inversión de la situación i < e. La facilidad de esta determinación nos ha llevado a incluirla en el constructo de la escala. Este parámetro es el más débil en cuanto a índice de acuerdo de la escala (tabla 3), pero al menos supera el 0,6 de Kappa y mantiene una buena coherencia interna con el resto de los parámetros y con la puntuación ESBA global (tabla 6), por lo cual lo hemos mantenido en la ESBA. El análisis factorial final ofrece datos interesantes como la correlación de la gravedad (véase columna «Gravedad» de la tabla 6) con las distintas variables, con clara predominancia de la relación con la puntuación ESBA global. Llama la atención que la variable que expresa menor asociación por sí misma es la variable «sibilancias».
La inclusión de mediciones dependientes de aparataje como la saturación oximétrica o capnométrica, como hacen algunas escalas propuestas3,8, resta potencial clínico a la pretendida universalidad de una escala extensible al ámbito extrahospitalario. Por ello creemos que una verdadera escala de valoración debe estar basada en parámetros exploratorios, como la que hemos diseñado y aplicado. Además, la disminución de la saturación es un dato tardío que correlaciona mal con la gravedad de la BA, por lo que no ha sido tenido en cuenta.
Las limitaciones de nuestro trabajo residen en la circunscripción a un ámbito hospitalario y de un solo hospital. Aunque la muestra de pacientes incluidos en el estudio no difiere de lo publicado en medios semejantes16 en cuanto a variables epidemiológicas (tabla 5); los lactantes incluidos en el mismo son, por tanto, más pequeños y con mayor afectación que en al ámbito extrahospitalario (prácticamente el 80% de los lactantes eran menores de 5 meses). El número de evaluadores de la ESBA es limitado y ello puede inducir cierta uniformidad sesgada en la aplicación de la ESBA. Otra limitación es que para la concordancia intraobservador, el tiempo trascurrido entre 2 exploraciones puede por un lado hacer variar la situación clínica y por otro el ser recordada la puntuación por el evaluador. El número de pacientes ingresados en UCIP, aunque sobredimensionado respecto a la muestra, está limitado por su incidencia.
Por otro lado, el análisis de los datos permite inferir que aunque la ESBA pueda ser de utilidad en general, la destreza exploratoria de personal sénior puede aumentar la fiabilidad de su uso. De todas formas, creemos interesantes estudios de aplicación en el ámbito extrahospitalario, así como en otros hospitales para reforzar su utilidad de la ESBA.
Conclusiones y comentariosEl nivel de fiabilidad obtenido, la concordancia inter e intraobservadores, la validez de contenido, la validez de constructo y la relación directa con el manejo clínico del paciente durante su estancia hospitalaria como validez externa, permiten plantear nuestra ESBA como una medida suficientemente fiable de la gravedad de la BA del lactante. Se compone de la puntuación sumatoria de los parámetros sibilancia/crepitante (el mayor de ellos), esfuerzo respiratorio, relación i/e, FC y FR. Se estratifica en 3 niveles de gravedad: leve de 0 a 4 puntos, moderada de 5 a 9 y grave de 10 a 13. Es una herramienta que nos puede otorgar una formulación más objetiva del concepto de gravedad para la intercomunicación y la toma de decisiones entre profesionales dedicados a la atención de la BA.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.