En países desarrollados la bronquiolitis aguda (BA) constituye la causa más frecuente de hospitalización en menores de 1 año. Entre el 3-11% de los que ingresan serán trasladados a la Unidad de Cuidados Intensivos Pediátricos (UCIP). El tratamiento se basa en medidas de apoyo y en pacientes con BA moderada-grave la ventilación no invasiva (VNI) se ha convertido en el soporte respiratorio de elección1. Es una técnica limitada a las UCIP que, debido a la estacionalidad de esta patología, se colapsan en época de mayor incidencia. Ante la necesidad de plantear en periodos epidémicos nuevas alternativas iniciamos el uso de VNI en pacientes con BA moderada en la planta de hospitalización, con posibilidad de ser trasladados a la UCIP cuando fuera preciso, algo que ya se venía haciendo en algunos centros europeos2,3. Describimos nuestra experiencia y resultados clínicos.
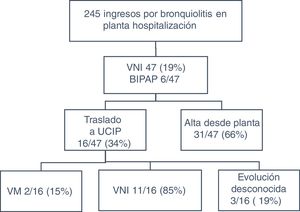
En un hospital de segundo nivel de la Comunidad de Madrid, de un total de 245 lactantes menores de 6 meses ingresados con el diagnóstico de BA desde el 1 de enero de 2013 a 31 de marzo de 2017, 47 (19%) recibieron VNI (fig. 1). Nuestro hospital no dispone de UCIP, encontrándose la más próxima a 15 min en ambulancia. Se habilitó una zona de la planta de hospitalización con dos camas (de las 18 disponibles) con visión completa del área a través de panel de cristal, rápido acceso, monitorización completa (frecuencia cardiaca, respiratoria y saturación de O2 [SatO2]), tomas de aire y O2, y material necesario para intubación y ventilación mecánica invasiva (VMI). La dotación de enfermería/auxiliares de la planta es: 3 enfermeras/2 auxiliares en turnos de mañana y tarde y 2 enfermeras/1 auxiliar en turno de noche. No se aumentó la plantilla previa de cara al estudio. Tras un periodo de 6 meses de protocolización y formación de todo el personal médico, enfermería y auxiliar de plantilla se implantó la utilización de VNI en BA en enero de 2013. Aquellos pacientes con hipoxemia (SatO2 <90% con O2 ambiente) y dificultad respiratoria leve moderada (respiratory distress assesment instrument/RDAI ≤ 5, score de Wood-Downes-Ferres/SWD ≤ 3 dependiendo del facultativo al cargo) recibieron terapia de alto flujo (TAF). El término VNI incluye la nCPAP (nasal continuous positive airway pressure) con ventilación a un solo nivel, y la BIPAP (bilevel positive airway pressure), con ventilación a dos niveles. Se indicó VNI en menores de 3 meses (edad limitada por la disponibilidad de material) diagnosticados de BA que presentasen hipercapnia (PCO2 capilar ≥ 60mmHg) y/o apneas y/o dificultad respiratoria moderada-grave (RDAI 6-7, SWD 4-7). Se excluyeron aquellos con patología respiratoria de base, o trastorno del nivel de conciencia. Los datos epidemiológicos y parámetros respiratorios se incluyen en la tabla 1. Todos los pacientes toleraron bien la VNI y ninguno presentó complicaciones.
Datos epidemiológicos y parámetros de VNI utilizados de la muestra
| Datos epidemiológicos | N =47 |
|---|---|
| Varones (%) | 21 (44,7) |
| < 37 sem (%) | 11 (23,4) |
| Edad días mediana (p25-p75) | 33 (18- 51) |
| Etiología (%) | |
| VRS | 28 (59,6) |
| Otros | 19 (40,4) |
| TAF (%) | 17 (34) |
| Días desde inicio de síntomas a VNI (X¯, IC 95%) | 4,5 (3,6-5,4) |
| Indicación VNI (%) | |
| Hipercapnia | 17 (36,2) |
| Distrés | 8 (17) |
| Hipercapnia + distrés | 19 (40,4) |
| Apneas | 3 (6,4) |
| BIPAP (%) | 6 (36,2) |
| Duración VNI (%) | |
| <24 h | 13 (27,7) |
| 24-36 h | 5 (10,6) |
| 36-48 h | 10 (21,3) |
| >48 h | 19 (40,4) |
| Días de ingreso (X¯, IC 95%) | 5,9 (4,7-7,13) |
| Traslados UCIP (%) | 16 (34) |
| Motivo traslado (%) | |
| Hipercapnia | 9 (56) |
| Distrés | 4 (25) |
| Hipercapnia + distrés | 1 (6,2) |
| Apneas | 1 (6,2) |
| Otros | 1 (6,2) |
| Parámetros respiratorios (X¯, IC 95%) | |
| Flujo VNI máx (lpm) | 8,86 (8,5 – 9,31) |
| PEEP VNI máx (cmH2O) | 6,11 (5,57 – 6,3) |
| FiO2 VNI máx (%) | 32,5 (27,9 – 38,1) |
| PCO2 máx (mmHg) | 59,2 (56,4-62,4) |
FiO2: fracción inspirada de oxígeno; PEEP: positive end-expiratory pressure; TAF: terapia de alto flujo; UCIP: Unidad de Cuidados Intensivos Pediátricos; VM: ventilación mecánica; VMI: ventilación mecánica invasiva; VNI: ventilación no invasiva; VRS: virus respiratorio sincitial.
En el tratamiento de la BA moderada-grave el soporte respiratorio escala desde la administración de TAF con O2 húmedo y caliente a la VNI, y VMI. Tanto a la VNI como a la TAF se le atribuyen la capacidad de mejorar el trabajo respiratorio y la oxigenación. La magnitud de esta respuesta varía mucho de unos estudios a otros con escasa evidencia a este respecto4. En los últimos años la TAF ha aparecido como un método de soporte respiratorio alternativo a la VNI percibido como de uso más sencillo. Se ha propuesto su aplicación en plantas de hospitalización a pacientes con BA moderada-grave con criterios para inicio de VNI y se han comunicado buenos resultados en la evitación de técnicas más agresivas5. Si esta aplicación de la TAF se ha considerado útil, pensamos que de la misma forma estos pacientes se podrían beneficiar de la VNI que conjuga seguridad y eficacia, sin precisar inicialmente ingreso en una UCIP. La posibilidad de administrar VNI de forma precoz es otra ventaja asistencial añadida ya que evitaría la progresión de la enfermedad, disminuyendo la estancia media6. Cabe señalar que la disponibilidad de esta técnica en el propio centro, permitió una mayor flexibilidad en su uso lo que puede hacer que el porcentaje de indicaciones de VNI (19%) respecto los ingresos sea mayor que otras series3 lo que amortiguaría el impacto en el número de traslados.
La posibilidad de poder aplicar la VNI en la planta de hospitalización resulta una opción viable que podría ayudar a paliar la problemática que surge cada año con la temporada epidémica de la BA. Consideramos para ello fundamental un adecuado entrenamiento del personal, disponer de protocolos específicos, y capacidad para proporcionar un cuidado y entorno seguros en caso de empeoramiento clínico hasta el momento de su traslado a una UCIP.