La hemosiderosis pulmonar idiopática (HPI) es una enfermedad rara de inicio en la mayoría de los casos antes de los 10 años de edad. Se caracteriza por anemia, infiltrados pulmonares difusos y hemoptisis1, aunque existen casos descritos en la literatura médica cuya única manifestación es anemia aguda2 o que previo a los episodios de hemoptisis presentaban anemia ferropénica crónica. Dada su infrecuencia y complejo diagnóstico de exclusión presentamos el siguiente caso.
Niño de 4 años y 3 meses de edad, de raza negra y afectado de síndrome de Down, que es trasladado a nuestro hospital para estudio por un segundo episodio de anemia aguda grave. Seis meses antes había presentado un episodio de anemia aguda con hemoglobina (Hb) de 2,6 g/dl que precisó 2 transfusiones sanguíneas para su resolución. Fue diagnosticado de anemia ferropénica y por ello recibía desde entonces tratamiento con hierro oral, mostrando controles de Hb normales para su edad.
El paciente mostró en los 3 días previos a la consulta tos, mucosidad nasal y astenia sin ningún otro signo o síntoma de interés. En la exploración física inicial presentaba un buen estado general, en la auscultación cardiaca un soplo sistólico III/VI no irradiado con auscultación pulmonar normal y abdomen no doloroso a la palpación sin masas ni visceromegalias.
Se realizó una analítica de sangre en la que se objetivó Hb de 2,8 g/dl, hematocrito 22%, reticulocitos 6,6% (valores normales de 0,2-2%), LDH 365 U/l (valores normales de 110-295 U/l), bilirrubina total 2,1 mg/dl (valores normales de 0,2-1,3 mg/dl) y haptoglobina 161 mg/dl (valores normales de 16-200 mg/dl).
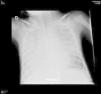
Tras transfundirle un concentrado de hematíes se trasladó a nuestro centro para completar estudio. A su llegada presentaba fiebre y dificultad respiratoria con hipoxemia precisando oxigenoterapia de alto flujo y transfusión de un segundo concentrado de hematíes (15 ml/kg) por Hb 6,7 g/dl en control analítico. En la radiografía de tórax (fig. 1) se visualizó una imagen compatible con edema agudo de pulmón. El paciente fue ingresado en la unidad de cuidados intensivos donde se llevó a cabo restricción de líquidos, tratamiento diurético (furosemida) y soporte respiratorio con ventilación no invasiva produciéndose una mejoría progresiva tanto clínica como radiológica. Durante el ingreso, con objeto de realizar el diagnóstico etiológico del cuadro de anemia aguda, se estudió el metabolismo del hierro que fue normal excepto una transferrina ligeramente disminuida de 187 mg/dl, estudio de anemias hemolíticas (Coombs directo negativo y determinación de glucosa 6-P-deshidrogenasa de 30 U/1012 RBC –[valores normales 146-376 U/1012 RBC]), estudio de hemoglobinopatías con una Hb S 20% y hemorragia oculta en heces negativa. Recibió al alta los diagnósticos de déficit de G6PD y estado de portador de drepanocitosis, sin que estos hallazgos justificasen claramente los episodios de anemia.
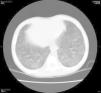
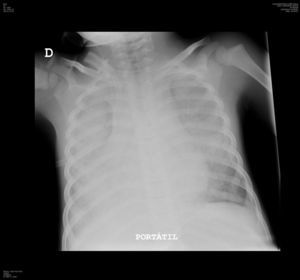
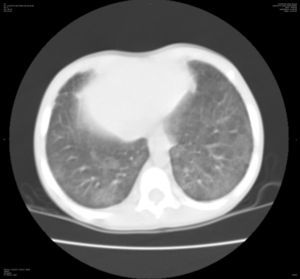
A los 2 meses presentó de nuevo astenia de forma brusca que motivó una nueva consulta en urgencias. En la exploración física presentaba buen estado general con taquipnea, roncus bilaterales y auscultación cardiaca con soplo sistólico III/VI con latido no hiperdinámico. Presentó Hb 4,5 g/dl sin parámetros de hemólisis asociados por lo que se transfundió un concentrado de hematíes y se realizó una nueva radiografía de tórax que mostró nuevamente infiltrados pulmonares difusos. Ante este segundo episodio de infiltrados pulmonares difusos junto con el tercero de anemia aguda grave, se decidió realizar una tomografía computarizada (TC) torácica (fig. 2) que mostró opacidades bilaterales parcheadas y simétricas en vidrio deslustrado de predominio en campos posteriores y basales. Con la sospecha de hemorragia alveolar difusa se realizó una fibrobroncoscopia con lavado broncoalveolar (LBA) donde se observaron los característicos siderófagos, que confirmaron el diagnóstico. Se completó el estudio para descartar causas secundarias de hemorragia alveolar difusa (ecocardiograma, sedimento de orina, autoanticuerpos -ANA, ANCA, factor reumatoide, anticuerpos antimúsculo liso- y estudio del complemento -C3 y C4) que fueron normales y de posibles precipitantes de una HPI (marcadores de celiaquía e IgE específica frente leche de vaca, caseína, alfalactoalbúmina y betalactoglobulina) que resultaron negativos. Con el diagnóstico de HPI se inició tratamiento con metilprednisolona intravenosa (2 mg/kg/día) y N-acetilcisteína (300 mg/12 h) asociada al soporte respiratorio. Recibió el alta sin otras complicaciones.
Actualmente se encuentra asintomático, recibe tratamiento con prednisona oral (1,5 mg/kg/día) y mantiene cifras de Hb cercanas a 10 g/dl.
La HPI es una enfermedad que cursa con sangrado crónico o recurrente intralveolar sin otras manifestaciones. Las manifestaciones clínicas pueden ser diversas siendo habituales episodios recurrentes de hemoptisis con insuficiencia respiratoria y anemia, asociados a períodos asintomáticos entre ellos. En los lactantes o niños con capacidad tusígena disminuida, como es nuestro caso, puede faltar la hemoptisis siendo confundido con otras posibles causas de dificultad respiratoria a esta edad (neumonías de repetición o asma).
Se han descrito múltiples desencadenantes para esta entidad (proteínas de la leche de vaca, gluten3, tóxicos de la membrana basal alveolar, etc.) sin que ninguno de ellos haya demostrado una relación inequívoca con la enfermedad.
La radiografía de tórax suele mostrar imágenes simétricas de predominio perihiliar y en las bases siendo hasta en un tercio de los casos normales. En la TC torácica son características las imágenes en vidrio deslustrado de predominio en regiones posteriores y basales de ambos campos pulmonares semejantes a las que se encontraron en nuestro paciente. En los estudios de función pulmonar es característico un patrón restrictivo con un test de difusión de monóxido de carbono aumentado durante el episodio agudo4. Para la confirmación diagnóstica de hemorragia alveolar difusa es preciso realizar una fibrobroncoscopia con LBA en la que característicamente se observan, a partir del quinto día de sangrado, hasta un 50% de siderófagos. El diagnóstico final de la HPI es un diagnóstico de exclusión pues siempre hay que descartar una causa secundaria de la hemorragia alveolar siendo la más frecuente en pediatría las alteraciones cardiovasculares5,6, aunque también hay que descartar aquellas vasculitis que cursan con capilaritis pulmonar (enfermedad de Wegener, síndrome de Goodpasture, etc.) y que, según algunos autores, pueden hacer obligatorio realizar una biopsia pulmonar.
La hemorragia alveolar genera una reacción inflamatoria que con el tiempo condiciona el desarrollo de fibrosis pulmonar. Para evitarlo hay que instaurar el tratamiento lo más precozmente posible con corticoides sistémicos que se irán disminuyendo a medida que se controle el sangrado. La monitorización del tratamiento se basa en la clínica, la función pulmonar y el hemograma. Si no se alcanza un adecuado control con los corticoides, se utilizarán otros inmunosupresores (hidroxicloroquina, azatioprina o metotrexato) con resultados variables, aunque en general con un tratamiento agresivo el pronóstico a medio plazo es bueno7. Se ha descrito que la N-acetilcisteína8 podría usarse por su efecto antioxidante en casos resistentes a la medicación habitual. Como el uso de hidroxicloroquina no está recomendado en pacientes con déficit de G6PDH, dada la gravedad del caso y sus pocos efectos adversos, se inició el tratamiento con NAC. Con la exposición de este caso queremos recordar que aunque la HPI es un cuadro infrecuente, la anemia sin síntomas respiratorios o hemoptisis puede ser el único signo de la misma. De este modo, ante la gravedad que puede condicionar un episodio agudo de sangrado, debería formar parte del diagnóstico diferencial de toda anemia de etiología desconocida.