Las anomalías congénitas cardíacas (ACC) son el tipo de anomalías congénitas (AC) mayores de más prevalencia y gravedad. El objetivo fue determinar la frecuencia y distribución de las ACC en la Comunitat Valenciana desde 2007 hasta 2014, describiendo las características comunes de los pacientes y sus madres.
Material y MétodosSe seleccionaron del Registro poblacional de AC de la Comunitat Valenciana los pacientes con ACC nacidos vivos, nacidos muertos e interrupciones voluntarias del embarazo entre 2007-2014 (códigos Q20-Q26 de la Clasificación Internacional de Enfermedades 10.ª Revisión, Asociación Pediátrica Británica). Se calculó la prevalencia por 10.000 nacidos para el total de ACC y sus subtipos, se describió su evolución temporal y distribución geográfica, y se identificaron las malformaciones no cardíacas asociadas.
ResultadosSe identificaron 3.671 pacientes con ACC representando el 38,6% de las AC. La prevalencia fue 91,1/10.000 (IC95%:88,1-94,0) destacando especialmente la comunicación interauricular (48,5/10.000 [IC95%:46,4-50,6]) y la comunicación interventricular (36,1/10.000 (IC95%: 34,3-38,0)). La provincia de Castellón obtuvo la prevalencia más alta (137,8/10.000 [IC95%:127,5-148,1]). El sexo de los pacientes fue 47,3% niños y 44,3% niñas. El 90,9% de los pacientes nacieron vivos y el 65,6% fueron diagnosticados al nacimiento. Las malformaciones asociadas a las ACC más frecuentes fueron las musculoesqueléticas y el 19,2% tenían síndromes asociados. La diabetes mellitus, hipotiroidismo e infecciones del tracto urinario fueron las principales patologías maternas.
ConclusionesLas prevalencias de ACC y comunicación interauricular identificadas son superiores a las europeas, mientras que la de la comunicación interventricular es similar. Las malformaciones musculoesqueléticas fueron las AC no cardiacas más relacionadas con las ACC.
Congenital heart defects (CHDs) are the most prevalent and severe type of major congenital anomalies (CAs). The objective of this study was to determine the frequency and distribution of CHDs in the Valencian Region from 2007 to 2014, describing common characteristics of the patients and their mothers.
Material and MethodsWe retrieved data on CHDs in live births, stillbirths and cases of termination of pregnancy for fetal anomaly between 2007 and 2014 (codes Q20-Q26 in the 10th Revision of the International Classification of Diseases-British Paediatric Association, ICD10-BPA) from the population-based Registry of congenital anomalies of the Valencian Region. We calculated the prevalence per every 10,000 births of CHDs overall and by subtype, analysed temporal trends and the geographic distribution of cases, and documented the presence of associated noncardiac malformations.
ResultsWe identified 3,671 cases of CHD, corresponding to 38.6% of all CAs. The prevalence was 91.1/10,000 (IC 95%: 88.1-94.0) with a predominance of septal defects, chiefly atrial septal defect (48.5/10,000; IC 95%: 46.4-50.6) and ventricular septal defect (36.1/10,000; IC 95%: 34.3-38.0). We found the highest prevalence in the province of Castellon (137.8/10,000; IC 95%: 127.5-148.1). The sex distribution was 47.3% male and 44.3% female. Of all cases, 90.9% corresponded to live births and 65.6% were diagnosed at birth. The most frequent associated extracardiac malformations were musculoskeletal, and 19.2% of patients had syndromes. The most frequent maternal diseases were diabetes mellitus, hypothyroidism and urinary tract infections.
ConclusionsThe prevalence of CHD and atrial septal defects was higher compared to European data, while the prevalence of ventricular septal defects was similar. Musculoskeletal malformations were the noncardiac CAs most frequently associated with CHDs.
Las anomalías congénitas (AC) se definen como trastornos estructurales y funcionales desarrollados durante el embarazo que pueden diagnosticarse prenatalmente, al nacimiento o durante la infancia1.
Este año, la Organización Mundial de la Salud enfatizó la importancia de las AC en uno de sus informes, identificándolas como la causa de aproximadamente el 5,0% de las muertes neonatales en todo el mundo, así como el 8,0% de las muertes en el período postneonatal2. Se estima que cada año se diagnostican AC graves en aproximadamente 3 millones de niños, número que explica los 303 000 neonatos que fallecen anualmente de este tipo de anomalías antes de alcanzar las cuatro semanas de vida1,3.
Las AC son responsables del 25,0% de las muertes en menores de un año en Europa, con una prevalencia que, según datos recogidos entre 2010 y 2014, alcanza los 248,6 casos por 10 000 nacimientos4,5.
Los datos de prevalencia publicados más recientemente en España son similares a los europeos, aunque con un ligero declive en la frecuencia de nacidos vivos (NV) del 2,2% al 1,4%. Este cambio se debe a las mejoras en las técnicas de diagnóstico prenatal, asociadas directamente con un aumento en la frecuencia de las interrupciones voluntarias del embarazo por malformaciones fetales (IVEMF), una tendencia que también se ha observado en los demás países desarrollados6,7.
Las anomalías congénitas cardíacas (ACC) son el tipo principal de AC, representando el 28,0% de las malformaciones prenatales con una prevalencia de aproximadamente 8 casos por 1000 nacidos vivos8,9. De las 51 546 AC documentadas por la red europea de vigilancia de anomalías congénitas (European Surveillance of Congenital Anomalies, [EUROCAT]), 16 790 son ACC, correspondiendo al 32,6% del total, lo que evidencia la magnitud de este problema4.
En los últimos años, la prevalencia de las ACC ha aumentado debido a los avances en técnicas diagnósticas, la tendencia al alza en la edad materna y la supervivencia más prolongada de los individuos afectados, lo que posibilita la transmisión del defecto a los hijos y aumenta el riesgo de recurrencia10,11.
Las ACC también son relevantes debido a los riesgos que conllevan, ya que las AC se asocian a causas frecuentes de morbimortalidad12. EUROCAT atribuye a las ACC el 16,6% de las muertes fetales por AC tras las primeras 20 semanas de gestación. Este porcentaje ascendería al 30,6% de incluirse las muertes en la primera semana de vida13.
El objetivo del estudio era determinar la frecuencia y distribución de las ACC en la Comunidad Valenciana (CV) entre 2007 y 2014, describiendo las características comunes de los pacientes y sus madres.
Materiales y métodosEstudio transversal observacional epidemiológico mediante el análisis de datos obtenidos del Registro Poblacional de Anomalías Congénitas de la Comunidad Valenciana (RPAC-CV).
Los casos en el RPAC-CV se identifican mediante la búsqueda en el Conjunto Mínimo Básico de Datos del Registro de Altas de los hospitales del Sistema Nacional de Salud, el Registro de Mortalidad Perinatal de la CV y el Registro de Interrupciones Voluntarias del Embarazo de la CV. También se emplea el Registro de Trastornos Metabólicos de la CV como fuente suplementaria de datos sobre nacimientos, neonatos y madres. En base a los datos obtenidos de estas fuentes, se revisan los historiales clínicos (de hospitales y atención primaria) correspondientes al primer año de vida, lo que permite confirmar los casos de AC y la recogida de datos clínicos y epidemiológicos. Una vez confirmados, los casos se registran en el RPAC-CV con los códigos correspondientes de la 10.ª Revisión de la Clasificación Internacional de Enfermedades -British Paediatric Association (CIE10-BPA).
Para nuestro estudio, seleccionamos los casos de ACC en NV, nacidos muertos e IVEMF en madres residentes de la CV en el período 2007-2014 que contenían como mínimo un código correspondiente a ACC (códigos Q20-Q26 de la CIE10-BPA) registrados en la RPAC-CV. En este registro los casos se incluyen y documentan de acuerdo con el protocolo formulado y consensuado por EUROCAT. Por ejemplo, los casos de AC menores, tales como foramen oval permeable o persistente, solo se incluyen en el RPAC-CV si van asociados a una AC mayor, y los casos de comunicación interauricular tipo ostium secundum solo se incluyen si el defecto persiste más allá de los 6 meses de edad.
Se recogieron las siguientes variables para cada caso: sexo del paciente, tipo de diagnóstico, provincia de residencia, hospital donde se diagnosticó la anomalía, nacionalidad materna, antecedentes maternos, enfermedad materna durante el embarazo y uso de fármacos de la madre durante el embarazo. También se recogió la supervivencia en días, el peso al nacer, la edad gestacional, tipo de ACC, número de ACC por caso y AC o síndromes asociados.
Se calculó la prevalencia total y anual de las ACC con sus correspondientes intervalos de confianza del 95% (IC 95%) para analizar tendencias temporales en el período 2007-2014.
También se realizó un análisis por provincia para describir variaciones geográficas en las ACC en la CV, estudiando su distribución en las tres provincias de la comunidad y calculando las correspondientes prevalencias e IC 95%, empleando las cifras de natalidad en cada provincia de la CV desde 2007 a 2014 como referencia.
Los casos de ACC se clasificaron por subtipo, calculándose la frecuencia de cada uno. A continuación se calcularon las prevalencias totales y anuales con sus correspondientes CI 95% de los subtipos más frecuentes con objeto de analizar sus tendencias temporales.
Se analizó la distribución de las ACC por sexo, tipo de parto (NV, nacido muerto o IVEMF) y el momento de diagnóstico (prenatal, al nacer, tras el nacimiento) durante el período de 8 años. También se contaron y agruparon los casos por peso al nacer (bajo peso < 2500g, peso normal 2500-4000g y gran peso > 4000g) y por edad gestacional (muy prematuro < 32, prematuro 32-36, normal 37-40, postmaduro > 40 semanas) para describir la distribución de estas variables.
Se clasificó a las madres por edad, nacionalidad, antecedentes médicos, enfermedades desarrolladas durante el embarazo y consumo de fármacos durante el embarazo para identificar las características maternas más frecuentes en las ACC.
Por último, se analizaron las AC no cardíacas (con códigos fuera del intervalo Q20-Q26 en la CIE10-BPA) asociadas a ACC, calculándose su frecuencia en este grupo para identificar las malformaciones asociadas más comúnmente con las anomalías cardíacas.
ResultadosEl RPAC-CV registró 3671 casos de ACC entre 2007 y 2014, que ascendieron al 38,6% del total de AC diagnosticadas en dicho período, con una prevalencia de 91,1 casos por 10 000 nacimientos (IC 95%: 88,1-94,0). Esta prevalencia se mantuvo estable durante todo el período de estudio excepto en los años 2013 y 2014, en los que la prevalencia aumentó a 99,9/10 000 (IC 95%: 90,6-109,2) y 104,4/10 000 (IC 95%: 94,9-113,8), respectivamente (tabla 1).
Número de casos y prevalencia de anomalías congénitas cardíacas en la Comunidad Valenciana entre 2007 y 2014
| Año | Casos (n) | Prevalencia (por 10 000a) | Intervalo de confianza (95%) |
|---|---|---|---|
| 2007 | 477 | 86,6 | (78,9, 94,4) |
| 2008 | 527 | 91,1 | (83,4, 98,9) |
| 2009 | 456 | 86,1 | (78,2, 93,9) |
| 2010 | 468 | 90,5 | (82,3, 98,6) |
| 2011 | 419 | 84,1 | (76,1, 92,1) |
| 2012 | 421 | 89,0 | (80,6, 97,5) |
| 2013 | 438 | 99,9 | (90,6, 109,2) |
| 2014 | 465 | 104,4 | (94,9, 113,8) |
| TOTAL | 3671 | 91,1 | (88,1, 94,0) |
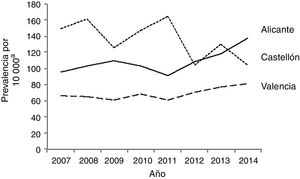
También se calcularon las prevalencias globales y anuales en cada provincia, encontrándose la más alta en Castellón, con 137,8 casos por 10 000 nacimientos (IC 95%: 127,5-148,1), seguida de Alicante, con 107,6 casos por 10000 nacimientos (IC 95%: 102,2-112,9). No obstante, hubo un aumento progresivo en la prevalencia en Alicante durante el período de estudio, alcanzándose los 137,6 casos por 10 000 nacimientos (IC 95%: 119,5-155,7) en 2014, por encima de la prevalencia en Castellón el mismo año (104,5/10000; IC 95%: 77,2-131,7). Valencia se mantuvo en tercer lugar durante todo el período, con una prevalencia media de 68,4 casos por 10 000 nacimientos (IC 95%: 64,9-71,9) con mínimos de 60,8/10 000 (IC 95%: 51,6-70,0) en los años 2009 y 2011 (fig. 1).
Las proporciones de casos de ACC fueron similares para ambos sexos (47,3% niños y 44,3% niñas). El 8,4% de casos en los que no se conocía el sexo correspondieron a casos de IVEMF en los que dicha el sexo del feto no se había registrado. En cuanto al tipo de parto, aparte del 8,4% de casos de IVEMF, el 90,0% de ACC correspondieron a nacidos vivos, y el 0,7% a nacidos muertos. El 65,6% de las ACC se diagnosticaron al nacer, el 21,3% prenatalmente y el 12,8% se detectaron entre la primera semana y el año de vida.
De todos los pacientes con ACC, el 66,3% nacieron a término (entre 37 y 40 semanas de gestación) y el 60,6% tuvieron pesos normales al nacer (entre 2500 y 4000g); el 32,0% nacieron prematuramente (edad gestacional < 37 semanas). Dentro de este último grupo, el 14,9% nacieron antes de 34 semanas de gestación y el 17,1% entre 34 y 37 semanas. Solo un 0,1% de los pacientes con ACC nacieron después de 40 semanas de gestación. El número de pacientes con bajo peso al nacer (23,5%) superó con mucho al número de nacidos grandes para la edad gestacional (6,0%). No se pudo determinar la edad gestacional del 1,6% de los pacientes ni el peso al nacer del 9,9%.
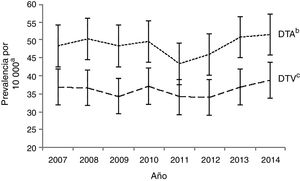
Las malformaciones de los tabiques cardíacos fueron el tipo de ACC más frecuente, representando el 55,3% del total. Dentro de este grupo, el tipo más frecuente fue la comunicación interauricular o defectos del tabique auricular (DTA), que constituía el 29,4% de las ACC con una prevalencia de 48,5 casos por 10 000 nacimientos (IC 95%: 46,4-50,6), seguida de la comunicación interventricular o defectos del tabique ventricular (DTV), que ascendieron al 21,8% de los ACC con una prevalencia de 36,1 casos por 10 000 nacimientos (IC 95%: 34,3-38,0) (tabla 2). La prevalencia de los DTA se mantuvo entre los 43,4 y 51,6 casos por 10 000 nacimientos. Estas cifras fueron altas en comparación con los DTV, cuya prevalencia alcanzó el máximo en 2014 con 38,8 casos por 10 000 nacimientos (IC 95%: 33,1, 44,6) (fig. 2).
Distribución de las anomalías congénitas cardíacas por tipo y subtipo en la Comunidad Valenciana entre 2007 y 2014
| Tipo de malformación cardíaca congénita | CIE 10 BPAa | Casos (n) | Porcentaje (%) |
|---|---|---|---|
| Malformaciones de los tabiques cardíacos | Q21 | 3688 | 55,3 |
| Defecto del tabique ventricular | Q21.0 | 1455 | 21,9 |
| Defecto del tabique auricular | Q21.1 | 1955 | 29,3 |
| Defecto del tabique auriculoventricular | Q21.2 | 148 | 2,2 |
| Tetralogía de Fallot | Q21.3 | 106 | 1,6 |
| Defecto del tabique aortopulmonar | Q21.4 | 2 | 0,0 |
| Otras malformaciones de los tabiques cardíacos | Q21.5 | 15 | 0,2 |
| Malformación del tabique cardíaco no especificada | Q21.6 | 7 | 0,1 |
| Malformaciones de las grandes arterias | Q25 | 1322 | 19,8 |
| Ductus arterioso permeable | Q25.0 | 725 | 10,9 |
| Coartación de la aorta | Q25.1 | 176 | 2,6 |
| Atresia de la aorta | Q25.2 | 9 | 0,1 |
| Estenosis aórtica | Q25.3 | 8 | 0,1 |
| Otras malformaciones de la aorta (aplasia, hipoplasia…) | Q25.4 | 100 | 1,5 |
| Atresia de la arteria pulmonar | Q25.5 | 8 | 0,1 |
| Estenosis de la arteria pulmonar | Q25.6 | 188 | 2,8 |
| Otra malformación de la arteria pulmonar | Q25.7 | 86 | 1,3 |
| Otra malformación de las grandes arterias | Q25.8 | 18 | 0,3 |
| Malformación de las grandes arterias no especificada | Q25.9 | 4 | 0,1 |
| Malformaciones de las válvulas pulmonar y tricúspide | Q22 | 462 | 6,9 |
| Atresia de la válvula pulmonar | Q22.0 | 18 | 0,3 |
| Estenosis de la válvula pulmonar | Q22.1 | 181 | 2,7 |
| Insuficiencia de la válvula pulmonar | Q22.2 | 9 | 0,1 |
| Otra malformación de la válvula pulmonar | Q22.3 | 42 | 0,6 |
| Estenosis de la válvula tricúspide | Q22.4 | 15 | 0,2 |
| Anomalía de Ebstein | Q22.5 | 13 | 0,2 |
| Síndrome del corazón derecho hipoplásico | Q22.6 | 6 | 0,1 |
| Otra malformación de la válvula tricúspide | Q22.8 | 177 | 2,7 |
| Malformación de la válvula tricúspide no especificada | Q22.9 | 1 | <0,1 |
| Malformaciones de las válvulas mitral y aórtica | Q23 | 417 | 6,3 |
| Estenosis de la válvula aórtica | Q23.0 | 66 | 1,0 |
| Insuficiencia de la válvula aórtica | Q23.1 | 113 | 1,7 |
| Estenosis de la válvula mitral | Q23.2 | 21 | 0,3 |
| Insuficiencia de la válvula mitral | Q23.3 | 117 | 1,8 |
| Síndrome del corazón izquierdo hipoplásico | Q23.4 | 39 | 0,6 |
| Otra malformación de las válvulas mitral o aórtica | Q23.8 | 59 | 0,9 |
| Malformación de la válvula aórtica o mitral no especificada | Q23.9 | 2 | <0,1 |
| Otras malformaciones cardíacas | Q24 | 392 | 5,9 |
| Dextrocardia | Q24.0 | 27 | 0,4 |
| Levocardia | Q24.1 | 16 | 0,3 |
| Corazón triangular | Q24.2 | 3 | <0,1 |
| Estenosis infundibular pulmonar | Q24.3 | 8 | 0,1 |
| Estenosis subaórtica | Q24.4 | 3 | <0,1 |
| Malformación de los vasos coronarios | Q24.5 | 9 | 0,2 |
| Bloqueo cardíaco | Q24.6 | 7 | 0,1 |
| Otras malformaciones congénitas cardíacas | Q24.8 | 61 | 0,9 |
| Malformaciones congénitas cardíacas no especificadas | Q24.9 | 258 | 3,9 |
| Malformaciones congénitas de las cámaras y conexiones cardíacas | Q20 | 286 | 4,3 |
| Tronco arterioso común | Q20.0 | 11 | 0,2 |
| Síndrome de Taussig-Bing | Q20.1 | 20 | 0,3 |
| Ventrículo izquierdo de doble salida | Q20.2 | 6 | 0,1 |
| Conexión ventriculoauricular discordante | Q20.3 | 77 | 1,2 |
| Ventrículo de doble entrada | Q20.4 | 41 | 0,6 |
| Conexión auriculoventricular discordante | Q20.5 | 2 | <0,1 |
| Isomerismo de las orejuelas auriculares | Q20.6 | 0 | - |
| Otras malformaciones de las cámaras y conexiones cardíacas | Q20.8 | 89 | 1,3 |
| Malformación de las cámaras o conexiones cardíacas no especificada | Q20.9 | 40 | 0,6 |
| Malformaciones de las grandes venas | Q26 | 97 | 1,5 |
| Estenosis de la vena cava | Q26.0 | 2 | <0,1 |
| Vena cava superior izquierda persistente | Q26.1 | 25 | 0,4 |
| Conexión anómala total de las venas pulmonares | Q26.2 | 32 | 0,5 |
| Conexión anómala parcial de las venas pulmonares | Q26.3 | 5 | 0,1 |
| Conexión anómala de las venas pulmonares no especificada | Q26.4 | 0 | - |
| Conexión anómala de la vena porta | Q26.5 | 2 | <0,1 |
| Fístula de la arteria hepática y vena porta | Q26.6 | 2 | <0,1 |
| Otras malformaciones de las grandes venas | Q26.8 | 20 | 0,3 |
| Malformación de las grandes venas no especificada | Q26.9 | 9 | 0,2 |
| Total malformaciones cardíacas congénitas | 6664 | 100 |
Una vez identificamos los DTA como el tipo más prevalente de ACC, procedimos a analizar sus subtipos, es decir, defectos que, encontrándose en el tabique auricular e incluidos en este diagnóstico, tienen características anatómicas específicas que permiten su diferenciación. Las formas más comunes de DTA fueron el foramen oval persistente y el DTA tipo ostium secundum, que correspondieron al 69,7% y el 25,0% de los defectos auriculares, respectivamente. En cuanto al resto, el 0,4% de los DTA se localizaron en el seno venoso, el 0,1% fueron de otro tipo, y en 4,8% de los casos no se registró el tipo de DTA.
El análisis de la edad materna mostró que las ACC ocurrieron con más frecuencia en el grupo de madres menores de 35 años (66,7%). En nuestro estudio, el 31,4% de las madres superaban los 35 años de edad, y se desconocía la edad del 1,8%.
Aunque la nacionalidad materna solo se registró en algunos de los casos incluidos en el estudio (295/3671), encontramos una alta proporción de madres españolas (74,2%) en comparación con las de otras nacionalidades comunes, incluyendo madres marroquíes (4,1%), rumanas (4,1%), ecuatorianas (2,7%) y colombianas (1,7%).
En cuanto al estado de salud materno antes del embarazo, el 36,7% de las madres no tenían antecedentes, mientras que el 17,9% tenían enfermedades subyacentes, principalmente hipotiroidismo, diabetes mellitus tipo I o asma (representando el 11,6%, 9,3% y 8,1% de las madres con enfermedades subyacentes, respectivamente). No se pudo obtener datos sobre los antecedentes en el 45,4% de los casos.
El embarazo transcurrió sin complicaciones en el 34,9% de las madres, mientras que el 17,6% recibió un nuevo diagnóstico de enfermedad durante la gestación. Clasificamos a este último grupo en madres que desarrollaron un solo trastorno durante el embarazo (14,4%) y madres que desarrollaron más de uno (3,2%). No había datos registrados al respecto en el 47,5% de los casos. La enfermedad diagnosticada con mayor frecuencia durante el embarazo fue la diabetes gestacional, con 185 casos registrados, correspondiendo al 28,7% de los pacientes. Le siguieron las infecciones del tracto urinario, los embarazos de alto riesgo que requerían monitorización, el hipotiroidismo y la presión arterial alta sin proteinuria significativa, todas ellas complicaciones diagnosticadas en más del 5,0% del grupo de madres que desarrollaron enfermedades durante el embarazo.
Las madres de niños afectos de AC entre los años 2007 y 2014 consumieron un total de 1283 fármacos. El más frecuente fue la dexametasona, corticoesteroide administrado a 142 madres que representó el 11,1% de todas las prescripciones de fármacos. Otros medicamentos empleados comúnmente fueron la insulina (9,2%) y la levotiroxina sódica (9,0%).
De acuerdo con los historiales médicos de los niños, las embarazadas también recibieron suplementación con hierro (7,7%), yodo (1,9%) y complejos vitamínicos (1,6%). Los antibióticos utilizados con mayor frecuencia fueron la ampicilina, la fosfomicina, la amoxicilina y la gentamicina. Otros de los fármacos utilizados fueron el nifedipino, la alfametildopa, el atosiban, el ácido acetilsalicílico y el labetalol.
Por último, se analizaron las AC no cardíacas que se presentaron asociadas a ACC en los 3671 pacientes de la cohorte. Encontramos 1751 malformaciones no cardíacas asociadas, principalmente afectando al aparato musculoesquelético (20,1%). El 19,2% de los pacientes con ACC tenía un síndrome, mayoritariamente síndrome de Down, que representó el 59,9% de los síndromes en pacientes con ACC. Otras AC no cardíacas asociadas con frecuencia con las ACC fueron las del aparato urinario, sistema nervioso, aparato digestivo, órganos genitales y cefálicas (ojos, orejas, cara y/o cuello), encontrándose en más de 100 pacientes en proporciones de más del 5,0% (tabla 3).
Anomalías congénitas no cardíacas asociadas a cardiopatías congénitas en la Comunidad Valenciana entre 2007 y 2014
| Anomalías congénitas (AC) no cardíacas | CIE 10 BPAa | Casos (n) | Porcentaje (%) |
|---|---|---|---|
| AC del aparato musculoesquelético | Q65-Q79 | 352 | 20,1 |
| Síndromeb | Q44.71, Q61.90, Q74.84, Q75.1, Q75.4, Q75.81, Q87, Q93.6, D82.1 Q90-Q92, Q93, Q96- Q99 | 337 | 19,2 |
| AC del aparato urinario | Q60-Q64 | 236 | 13,5 |
| AC del sistema nervioso | Q00-Q07 | 183 | 10,5 |
| AC del aparato digestivo | Q38-Q45 | 162 | 9,3 |
| AC de ojos, orejas, cara y cuello | Q10-Q18 | 127 | 7,3 |
| AC de los órganos genitales | Q50-Q56 | 103 | 5,9 |
| Otras AC | 251 | 14,2 | |
| Total | 1,751 | 100,0 |
La prevalencia de las ACC en la CV en el período bajo estudio (91,1/10 000; IC 95%: 88,1-94,0) fue consistente con la prevalencia mundial estimada de ACC ACC (91,0/10 000; IC 95%: 90,0-92,0)14 y superior a las cifras publicadas en Europa (76,1/10 000; IC 95%: 75,2-77,1)4, aproximándose a la frecuencia descrita en Asia (93,0/10 000; IC 95%: 89,0-97,0), que es el continente con la prevalencia más alta.
El rango de prevalencias observado en la CV entre 2007 y 2014 (de 86,1/10 000 [IC 95%: 78,2-93,9] a 104,4/10 000 [IC 95%: 94,9-113,8]) fue más amplio en comparación con el rango registrado durante el mismo período en otras regiones españolas, por ejemplo el País Vasco (de 47,9/10 000 [IC 95%: 38,9-58,3] a 84,3/10 000 [IC 95%: 71,9-98,3])15.
Todos los registros concuerdan en que las malformaciones de los tabiques cardíacos son el tipo más frecuente de ACC, aunque surgen diferencias cuando se analizan los subtipos. Mientras que en Europa los DTV continúan siendo el subtipo más frecuente (35,9/10 000; IC 95%: 35,2- 36,5), seguidos de los DTA (15,3/10 000; IC 95%: 14,8-15,7), en la CV esta tendencia se invirtió debido a un aumento considerable en la prevalencia de los DTA (48,5/10 000; IC 95%: 46,4–50,6), que superó la de los DTV (36,1/10 000; IC 95%: 34,2-38,0)4,11,16.
La comparación de las tasas de prevalencia de DTA observadas en la CV en el período bajo estudio (de 45,9/10 000 [95%IC: 39,8, 52,0] a 51,6/10 000 [IC 95%: 45,0, 58,3]) con las registradas en el País Vasco (de 7,3/10 000 [IC 95%: 4,1, 12,0] a 17,0/10 000 [IC 95%: 11,9, 23,5]) donde los DTA fueron el segundo subtipo más frecuente de ACC siguiendo a los DTV (40,6/10 000; IC 95%: 33,2, 50,6) confirmó que la importancia de los DTA sobre los DTV es un rasgo característico de la CV que ha de ser objeto de estudio adicional para determinar sus causas4,15. Por fortuna, casi todos los casos de DTA diagnosticados fueron de foramen oval permeable o de tipo ostium secundum, malformaciones que, pese a su alta prevalencia, no comportan riesgo vital17,18.
Los casos diagnosticados prenatalmente representaron tan solo un 21,3% del total, lo que fue similar al promedio europeo de 25,5%19. En la CV, el 65,6% de los pacientes con ACC todavía son diagnosticados al nacer, lo que dificulta el manejo de la enfermedad y la planificación del tratamiento y por lo tanto se asocia a un aumento de la morbimortalidad20. Para resolver este problema es necesario mejorar el uso de las técnicas diagnósticas en el sistema de sanidad pública, lo que actualmente parece imposible debido al alto coste del equipamiento y la necesidad de entrenar a los profesionales sanitarios para su aprovechamiento21.
Múltiples estudios anteriores han confirmado la asociación entre las ACC y ciertas enfermedades maternas, tales como la diabetes mellitus o la hipertensión. El hipotiroidismo, la enfermedad crónica subyacente presente antes del embarazo con mayor frecuencia y la cuarta más diagnosticada durante el embarazo en nuestro estudio, también se ha descrito como factor de riesgo para las ACC previamente22, aunque en teoría el hipotiroidismo en sí no aumenta el riesgo de problemas en el neonato. El riesgo reside en la falta de adherencia al tratamiento, que puede resultar en partos prematuros asociados al desarrollo de ACC23,24.
El considerable consumo de insulina, levotiroxina sódica y antibióticos se debería a la alta frecuencia de diabetes mellitus, hipotiroidismo e infecciones del tracto urinario en las embarazadas. En cualquier caso, el fármaco más consumido durante el embarazo fue la dexametasona, que se utiliza en caso de riesgo de parto prematuro, un evento que es particularmente frecuente en casos de ACC. A pesar del frecuente uso de la dexametasona en relación con los casos de ACC, podemos excluir su papel en el desarrollo de las ACC estructurales porque los corticoesteroides se emplean al final del embarazo25.
Un hallazgo sorprendente fue el escaso número de madres tratadas con suplementos de vitaminas, hierro y ácido fólico, ya que se ha demostrado que reducen el riesgo de ACC entre un 25,0% y un 50,0%, entre otros muchos beneficios26. Es probable que la baja frecuencia de la suplementación encontrada en nuestro estudio se deba a que solo se revisaron los historiales clínicos de los niños.
Los resultados de los distintos estudios son heterogéneos en lo concerniente a las AC no cardíacas asociadas con mayor frecuencia con las ACC, y el síndrome de Down es el único asociado a las ACC en la literatura de manera consistente27,28. Las malformaciones del aparato musculoesquelético, el aparato urinario o el sistema nervioso, que, como demuestra nuestro estudio, son muy comunes en la CV, fueron las menos frecuentes en un estudio realizado en Turquía29. Por lo tanto, puede que haya patrones geográficos en la distribución de comorbilidades en las ACC.
En cuanto a las limitaciones del estudio, cabe resaltar la falta de datos para algunas variables que no se documentaron en los historiales clínicos. Consideramos que, según desarrollemos las bases de datos ya existentes, será necesario crear fuentes complementarias de información y mejorar la práctica de la documentación clínica para posibilitar la investigación futura de factores de riesgo específicos para las ACC.
En conclusión, la prevalencia en la CV es mayor en comparación con Europa y otras regiones españolas. La prevalencia de la comunicación interauricular fue superior en comparación con las cifras registradas en Europa y resto de España y con la prevalencia de la comunicación interventricular, que fue similar a la de otras regiones. De las enfermedades maternas asociadas, cabe resaltar el hipotiroidismo, cuya relación con las ACC ha de investigarse con mayor profundidad. De acuerdo con los datos registrados, la dexametasona fue el fármaco empleado con mayor frecuencia durante el embarazo, lo que se puede atribuir a la asociación entre el desarrollo de ACC y el parto prematuro. Las malformaciones del aparato musculoesquelético fueron las AC no cardíacas asociadas con mayor frecuencia a las ACC.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.