Las técnicas de depuración extrarrenal continua (TDEC) son el método de depuración extrarrenal más utilizado en los niños1,2. Su efectividad depende en parte del mantenimiento del circuito extracorpóreo, y la coagulación del filtro es la causa más frecuente de interrupción del tratamiento3. La heparina es el anticoagulante más utilizado en las TDEC pero puede aumentar el riesgo de hemorragia4,5 El citrato actúa inactivando el calcio iónico. Es una anticoagulación regional porque el citrato se infunde a la entrada del circuito, actúa sobre el filtro y su efecto se neutraliza antes de llegar a la sangre del paciente, por lo que se evita la anticoagulación sistémica4. La anticoagulación con citrato se ha asociado con una menor incidencia de sangrado6, que la heparina y en algunos estudios con una prolongación de la vida media de los filtros7. Sin embargo, la anticoagulación con citrato todavía no se ha generalizado en Europa y en nuestro país no existe ninguna publicación sobre su uso en niños. Para realizarla se necesita administrar un líquido con citrato al inicio del circuito y líquidos específicos de reposición y diálisis que no contengan calcio, para no antagonizar el efecto del citrato (tabla 1). Algunos monitores tienen una línea y una bomba específica para realizar la administración de citrato, lo que facilita la administración y en otros monitores se tiene que conectar una llave de tres pasos en la línea de entrada. Al preparado de citrato es necesario añadirle glucosa, fosfato, magnesio y bicarbonato. El control de la anticoagulación del circuito y por tanto la dosis de citrato se regula según los niveles de calcio iónico postfiltro. El objetivo es mantener unos niveles entre 0,25-0,35mmol/L. Para neutralizar el efecto del citrato y evitar la anticoagulación del paciente se administra una perfusión intravenosa de calcio para mantener un calcio iónico del paciente entre 1-1,4mmol/L.
Protocolo de anticoagulación con citrato
| • Monitor de TDEC: Prismaflex® (Hospal, Gambo, Madrid, España) |
| • Bomba de citrato: Antes de la bomba de sangre del monitor de TDEC |
| • Líquido de citrato: Prismocitrate® 10/2 (Hospal, Lyon, France)Composición: Osmolalidad 254mOsm/L. Citrato: 10mmol/L. Acido cítrico: 2mmol/L. Sodio: 136mmol/L. Cloro: 106mmol/L |
| • Líquido de diálisis: PrismOcal® (Hospal, Lyon, France)Composición: Bicarbonato: 32mmol/L. Sodio: 136mmol/L. Cloro: 106mmol/L. Magnesio 0,5mmol/L. |
| • Líquido de reposición postfiltro: Clearflex D6® (Bieffe Medital, Senegue, España) Composición: Bicarbonato: 32mmol/L Sodio: 136mmol/L Cloro: 106mmol/L |
| • Añadir glucosa 100 – 120mg/dl (según glucemia), K 0-4mEq/L (según el potasio sérico), fosfato: 0,08mmol/L y Magnesio: 0,5-0,75mmol/L en los líquidos de citrato, reposición y diálisis |
| • Dosis de citrato inicial: 2,5mmol/L. Posteriormente 1,5-6mmol/L |
| • Control de anticoagulación: calcio iónico postfiltro entre 0,25-0,35mmol/L |
| • Dosis de gluconato cálcico inicial: 0,07mEq/kg/h. Posteriormente 0,1 -0,3mEq/kg/ha |
| • Control de calcio en paciente: calcio iónico 1,1 -1,4mmol/L |
| • Controles: horarios las 3 primeras horas, cada 4horas el primer día y cada 8horas posteriormente. |
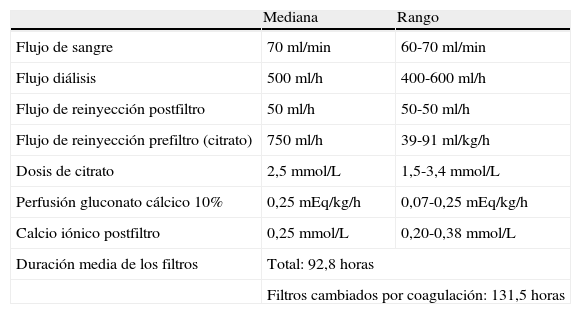
La administración de citrato fue inicialmente probada en dos cerdos de 7kg. Después de ello se utilizó en un niño de 4 años trasplantado cardiaco que ingresó en la UCIP por shock séptico secundario a colitis pseudomembranosa y fallo multiorgánico con insuficiencia renal aguda (urea 127mg/dl; creatinina 0,84mg/dl y oligoanuria) por lo que inició hemodiafiltración venovenosa continua con heparina a 10UI/kg/hora como anticoagulante. Sin embargo, el paciente presentó sangrado de la zona quirúrgica y trombocitopenia (21.000plaquetas mm3) por lo que se decidió cambiar a anticoagulación con citrato. Los parámetros de la TDEC utilizados están recogidos en la tabla 2. La dosis de citrato varió entre 1,5-3,4mmol/L. A la solución de citrato se añadió glucosa, potasio y fosfato y se administró una perfusión de gluconato cálcico 10% en la vía de retorno del hemofiltro, inicialmente a 0,07mEq/kg/h, precisando su aumento hasta 0,25mEq/kg/h según los niveles de calcio sérico. La técnica se mantuvo durante 23 días sin complicaciones graves. Se utilizaron 6 filtros y sólo dos de ellos se cambiaron por coagulación del circuito. El paciente no volvió a presentar sangrado desde el 3° día del tratamiento con citrato. La evolución clínica fue favorable con resolución de la insuficiencia renal y mejoría del cuadro abdominal, siendo dado de alta de la UCIP.
Resumen de los parámetros de la TDEC y la anticoagulación con citrato utilizados en el paciente
| Mediana | Rango | |
| Flujo de sangre | 70ml/min | 60-70ml/min |
| Flujo diálisis | 500ml/h | 400-600ml/h |
| Flujo de reinyección postfiltro | 50ml/h | 50-50ml/h |
| Flujo de reinyección prefiltro (citrato) | 750ml/h | 39-91ml/kg/h |
| Dosis de citrato | 2,5mmol/L | 1,5-3,4mmol/L |
| Perfusión gluconato cálcico 10% | 0,25mEq/kg/h | 0,07-0,25mEq/kg/h |
| Calcio iónico postfiltro | 0,25mmol/L | 0,20-0,38mmol/L |
| Duración media de los filtros | Total: 92,8horas | |
| Filtros cambiados por coagulación: 131,5horas | ||
Filtro 0,6m2 (M60® Hospal, Lyon, France).
La situación clínica de nuestro paciente (sangrado activo postquirúrgico y trombocitopenia) era una indicación clara de anticoagulación con citrato. En este paciente la vida media de los filtros con citrato fue de 131,5h, una duración más prolongada que la descrita en las series pediátricas (55h)8,9 y que nuestra experiencia con heparina (31h)1.
Las principales complicaciones del citrato son la alcalosis ó acidosis metabólica7,10 y la hipocalcemia9 por insuficiente reposición del calcio quelado por el citrato, o hipercalcemia por mantenimiento de la infusión continua de calcio de forma inadvertida tras haber suspendido la anticoagulación con citrato.
Nuestro paciente precisó concentraciones de citrato más bajas de las descritas en adultos (3–6mmol/L) Esto puede ser debido a la hemodilución, debido a que fue necesario utilizar un alto volumen de la solución de citrato en relación con el flujo de sangre, ya que la solución de citrato disponible es poco concentrada (12mmol/L).
Concluimos que la utilización del citrato puede ser una alternativa útil para la anticoagulación de las TDEC en niños críticos. El protocolo utilizado debe adaptarse al monitor de depuración y la solución de citrato utilizada. La comercialización de una solución más concentrada de citrato facilitaría su uso en pacientes pediátricos.