Introducción
El retraso ponderal durante la lactancia es una consulta frecuente en los servicios de pediatría, especialmente en atención primaria. De hecho su prevalencia en nuestro medio es del 3-10 %. Las etiologías se dividen en causas orgánicas y causas no orgánicas. Estas últimas suponen más del 50 % de los casos. Evidentemente, la principal importancia a la hora de abordar un retraso ponderal radica en distinguir las causas orgánicas de forma precoz con tal de poder ser abordadas de forma adecuada. Dentro de las causas orgánicas debemos incluir los tumores. Entre ellos se incluyen los tumores del sistema nervioso central que cursan con una disfunción hipotalámica clínicamente conocida con el nombre de caquexia diencefálica1,2.
A pesar de que el cuadro clásico de caquexia diencefálica clásicamente se describe como una emaciación progresiva en un paciente con apetito conservado o incluso aumentado, en esta nota clínica aportamos un caso de tumor diencefálico cuya sintomatología principal en el momento del diagnóstico era retraso ponderal y anorexia.
Observación clínica
Lactante de 2 meses y medio de edad, sexo femenino y raza blanca, sin ningún antecedente patológico de interés, que acude al servicio de urgencias de nuestro centro remitida por su pediatra habitual por cuadro de rechazo parcial del alimento y estancamiento ponderal de un mes de evolución sin ninguna otra sintomatología acompañante. Se trata de una lactante nacida fruto de una primera gestación controlada sin incidentes en madre sana; parto a término por cesárea debido a desproporción pelvifetal con valores antropométricos al nacimiento dentro de la normalidad (peso neonatal: 3.140 g; talla: 49 cm; perímetro craneal: 35,5 cm). No existían antecedentes perinatales ni neonatales de interés. El cribado neonatal había sido normal. Al interrogar con detenimiento a los padres refieren que se trata de una lactante alimentada los primeros 10 días de vida por lactancia materna a demanda, siendo posteriormente alimentada con lactancia artificial. En el momento del ingreso la paciente presentaba un rechazo claro del alimento; de hecho la cantidad diaria ingerida no superaba los 80-90 ml/kg de leche artificial adaptada a su edad. No existían transgresiones en la técnica de preparación de los biberones.
A la exploración física destacaba el aspecto distrófico de la paciente aunque su aspecto clínico global era bueno; incluso mostraba una vivacidad llamativa. Las medidas antropométricas eran las siguientes: peso: 4 kg (< P3), talla: 66 cm (P50), perímetro craneal: 39 cm (P50). El resto de la exploración física por aparatos era totalmente anodina.
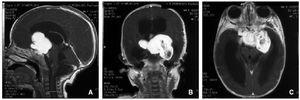
En un primer momento se cambia la lactancia artificial de inicio por un hidrolizado de proteínas de leche de vaca a la espera de los resultados de las pruebas complementarias sin que exista una mejoría clínica. Dentro de las exploraciones complementarias se realiza de forma escalonada: analítica sanguínea con parámetros nutricionales y estudio de inmunidad, serologías virales, analítica de orina, cribado de metabolopatías, ecografía abdominal, PRICK y RAST para proteínas de leche de vaca: todos ellos sin hallazgos de interés. Dentro del estudio sistemático se realiza una ecografía transfontanelar que evidencia tumoración quística hiperecoica de 45 mm en la región selar. La resonancia magnética craneal confirma una tumoración sólida supraselar situada a nivel del quiasma óptico que comprime hipotálamo y lóbulo frontal englobando los senos cavernosos (fig. 1). Ante la existencia de una tumoración diencefálica se solicita estudio de funcionalismo del eje hipotálamo-hipofisario que es normal. Tras analizar las posibilidades terapéuticas de forma multidisciplinar se decide realizar resección tumoral parcial a través de una craniectomía frontotemporal izquierda. Se remite a anatomía patológica la pieza quirúrgica siendo informada como astrocitoma fibrilar de grado bajo. Se inicia quimioterapia neoadyuvante con carboplatino y vincristina. A pesar del esfuerzo terapéutico la paciente presenta un empeoramiento progresivo. En los controles por neuroimagen se detecta una progresión tumoral y la aparición de metástasis leptomeníngeas. Finalmente fallece a los 3 meses del diagnóstico.
Figura 1.Tumor sólido supraselar de 4,2 × 3,7 × 3,2 cm, a nivel del quiasma óptico, con pequeño componente quístico que presenta captación intensa de contraste.
Discusión y comentarios
Descrito en los años 50 por Rusell3, el síndrome diencefálico se trata de una enfermedad rara secundaria a procesos infiltrativos del diencéfalo. El origen primario de esta afectación diencefálica suele ser tumoral, principalmente gliomas de bajo grado4-7, aunque otras causas han sido descritas8-10. La mayoría de las lesiones causantes de esta entidad se localizan en la región hipotalámica anterior4,6.
Como en el caso presentado, es habitual su diagnóstico en edades tempranas: de hecho el 60 % de los casos se inician en pacientes menores de 6 meses5,6,11. Aunque se han descrito casos en pacientes adultos.
Las manifestaciones clínicas vienen influidas por la localización anatómica de la lesión; de hecho, la patogenia del cuadro clínico podría justificarse por una desaferenciación del hipotálamo6. Esta desaferenciación da origen a desórdenes en la función endocrina, el balance calórico, la osmolaridad del medio interno, la regulación del sistema nervioso autónomo, el comportamiento, la memoria y los movimientos somáticos. En estos pacientes es frecuente observar una emaciación progresiva secundaria a un aumento del gasto calórico basal12, hipercinesia, estado de hiperalerta, labilidad afectiva y vómitos5,6,11,13,14. Todas ellas manifestaciones clínicas presentes en nuestro caso. Sin embargo en nuestro caso destacaba la existencia de anorexia y rechazo del alimento. Estos síntomas suponen un hecho diferencial con la mayoría de casos descritos en la bibliografía, en los cuales se describe una ingesta normal o incluso aumentada1,4,5. La presencia de anorexia asociada a emaciación extrema ha provocado que algún caso en pacientes en edad preadolescente se haya orientado inicialmente como una anorexia nerviosa15. Habitualmente la existencia de focalidades neurológicas (como pueden ser las secundarias a afectación del quiasma óptico: nistagmo, déficit visual, estrabismo, etc.) o la hipertensión intracraneal son una manifestación clínica tardía. Este hecho dificulta en gran medida el diagnóstico, revertiendo en una demora de éste. De forma ocasional, otros signos han sido asociados a esta entidad: sudoración profusa, hipotermia, hipoglucemia, hipotensión, taquicardia, poliuria, pubertad precoz, etc.4,5,7.
Como se desprende del caso presentado, su diagnóstico se fundamenta en las técnicas de neuroimagen, especialmente la resonancia magnética cerebral13,14,16.
En los tumores diencefálicos, debido a su localización anatómica, la escisión quirúrgica completa es imposible. Por ello, el tratamiento es siempre multidisciplinar: escisión quirúrgica parcial con quimioterapia y/o radioterapia adyuvante. En los últimos años, algunos autores, argumentándose en la quimiosensibilidad de los gliomas de bajo grado y la mayor tasa de secuelas del tratamiento con cirugía y radioterapia parecen preferir la quimioterapia neoadyuvante como primera opción terapéutica17-20.
Su curso clínico es variable. Pero en cualquier caso, a pesar de las medidas terapéuticas seleccionadas, el pronóstico es muy adverso. El promedio de supervivencia sin tratamiento oscila entre 6 meses y 1 año. Prolongándose el tiempo medio de supervivencia con tratamiento a 2 años19.
Como conclusión, el síndrome diencefálico, aunque infrecuente, es una entidad que debe contemplarse en el diagnóstico diferencial del fallo de medro durante el primer año de vida. Principalmente en aquellos casos en los que tras un estudio inicial no se encuentra una causa aparente del cuadro. En esos momentos, la ecografía transfontanelar, por su inocuidad y accesibilidad, puede sernos de gran ayuda.
Correspondencia: Dr. J.A. Costa Orvay.
Hospital Sant Joan de Déu.
P.º Sant Joan de Déu, 2. 08950 Esplugues. Barcelona. España.
Correo electrónico: curune@yahoo.es
Recibido en mayo de 2006.
Aceptado para su publicación en diciembre de 2006.