Introducción
La nutrición es un aspecto importante del tratamiento del niño crítico. Un porcentaje importante de los niños que ingresan en cuidados intensivos presentan malnutrición1,2 y además sufren enfermedades agudas que aumentan sus requerimientos energéticos3. A pesar de ello muchos reciben un aporte calórico insuficiente4. En el momento actual no se conoce cuál es el aporte calórico que se debe administrar. Un aporte calórico insuficiente puede llevar a la depleción de las reservas de grasa y proteínas, disminución de la capacidad de respuesta del organismo contra la agresión e inmunodepresión, con aumento del riesgo de infección, mala curación de las heridas e incremento de la morbimortalidad5. Por otra parte, un aporte calórico excesivo puede producir el aumento de la producción de dióxido de carbono (CO2) y esteatosis hepática5. En la práctica clínica el cálculo del aporte calórico se suele realizar a partir de fórmulas teóricas6-12. Sin embargo, varios estudios han encontrado que esas fórmulas no se correlacionan adecuadamente con el consumo calórico medido por calorimetría indirecta5,13-19. Por esa razón, algunos autores sugieren adaptar el aporte calórico a las determinaciones diarias de consumo calórico mediante calorimetría indirecta, aunque todavía no se ha generalizado su uso en las unidades de cuidados intensivos pediátricos17-19. Nuestro objetivo ha sido estudiar el consumo calórico en niños críticos, analizar su correlación con las características clínicas, los tratamientos que reciben, el tipo de nutrición y el aporte calórico y valorar la utilidad de las fórmulas teóricas de cálculo de las necesidades energéticas.
Pacientes y métodos
Se realizó un estudio analítico de una cohorte prospectiva, en el que se incluyeron los niños ingresados en la unidad de cuidados intensivos con ventilación mecánica invasiva independientemente de su patología y edad, y del tiempo que llevaran con ventilación mecánica previa. Para la medición de la calorimetría indirecta se utilizó un monitor Datex S5 (Ohmeda) con módulo de calorimetría indirecta. Se colocó la pieza de medición en el circuito respiratorio del paciente lo más cerca posible al tubo endotraqueal. El módulo de calorimetría mide continuamente los siguientes parámetros: volumen corriente, pico de presión, presión positiva al final de la espiración (PEEP), frecuencia respiratoria, fracción inspiratoria de oxígeno (FiO2), fracción espirada de oxígeno (FeO2), consumo de oxígeno (VO2), CO2 espirada, producción de CO2 (VCO2) y calcula automáticamente el cociente respiratorio (CR) y el consumo calórico. Se realizó la medición de los parámetros de calorimetría durante al menos una hora en la cual no se realizaron modificaciones significativas de asistencia respiratoria en el paciente. Si durante el proceso de medición el niño requirió alguna maniobra (p. ej., aspiración endotraqueal con aumento de la FiO2), la determinación se reinició nuevamente tras la maniobra hasta mantener al menos una hora de estabilidad.
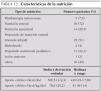
En cada medición se recogieron los siguientes datos: datos epidemiológicos: edad, sexo, peso, diagnóstico, cirugía; fármacos: dosis de fármacos vasoactivos, sedantes y relajantes musculares; datos de ventilación: modalidad de ventilación mecánica, volumen corriente, frecuencia respiratoria, volumen minuto, FiO2 y CO2 espirada; datos de nutrición: tipo de nutrición, preparado, calorías administradas mediante nutrición enteral y/o parenteral; datos de calorimetría: consumo de oxígeno, producción de CO2, consumo calórico; fórmulas teóricas de las necesidades calóricas: se calcularon las necesidades calóricas mediante las fórmulas teóricas que vienen recogidas en la tabla 1.
El análisis estadístico se realizó mediante el programa SPSS versión 12. Se empleó el test de la chi cuadrado de Pearson para estudiar la asociación entre variables cualitativas, y la prueba exacta de Fisher cuando el porcentaje de frecuencias esperadas menor de 5, superó el 20 %. La normalidad de las variables cuantitativas se estudió mediante la prueba de Kolmogorov-Smirnov. Los datos se presentan como media y desviación estándar o bien como mediana y percentiles 25 y 75, en función de la normalidad o no de las variables. Se utilizó la t de Student de medidas independientes para la comparación entre grupos de variables cuantitativas y la U de Man-Whitney como prueba no paramétrica. La asociación entre variables cuantitativas se midió mediante el coeficiente de correlación de Pearson y el coeficiente de correlación no paramétrico de Spearman. Para evaluar el grado de concordancia entre el consumo calórico y las fórmulas teóricas se utilizó el coeficiente de correlación intraclase y la construcción de gráficas por el método del Bland-Altman. Se consideró significativa una p < 0,05.
Resultados
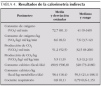
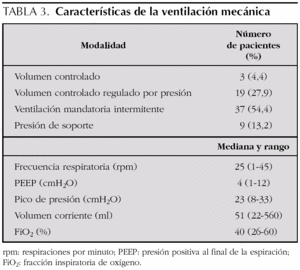
Se estudiaron 43 niños críticamente enfermos (23 niños y 20 niñas) de edades comprendidas entre 10 días y 15 años y peso entre 2,3 y 53 kg. Los diagnósticos de los pacientes agrupados en categorías están recogidos en la tabla 2. Un total de 26 pacientes, el 60,4 % estaban ingresados en el postoperatorio de cirugía y los 17 restantes (39,6 %) presentaban patologías médicas. Todos los pacientes recibían ventilación mecánica a través de un tubo endotraqueal. La tabla 3 recoge las características de la ventilación mecánica.
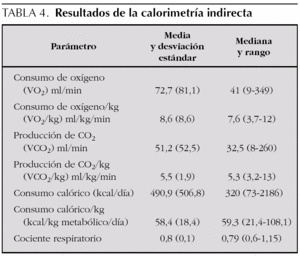
Se realizaron 68 determinaciones de calorimetría indirecta en distintos momentos de la evolución de los pacientes. En 12 pacientes se realizó más de una medición de calorimetría indirecta (rango: 2 a 6) separadas al menos 48 h una de otra. Los resultados de la calorimetría indirecta están especificados en la tabla 4. El consumo calórico fue de 58,4 (18,4) kcal/kg/día. Existió una gran variabilidad en el consumo calórico en relación a la edad y la situación clínica. En 43 mediciones (63,2 %) el cociente respiratorio (CR) fue menor de 0,85 en 22 (32,3 %) entre 0,85 y 1 y en 3 (4,4 %) mayor de 1.
Relación entre el consumo calórico y las variables clínicas
Los niños mayores de un año tuvieron un consumo calórico/kg metabólico significativamente más elevado que los menores de un año, con un CR significativamente inferior y, sin embargo, recibieron un aporte calórico menor. Los niños presentaron un consumo calórico algo más elevado que las niñas pero las diferencias no alcanzaron significación estadística. Los pacientes sometidos a cirugía cardíaca y los que presentaban patología neurológica tuvieron un consumo calórico significativamente inferior al resto de los niños (tabla 5).
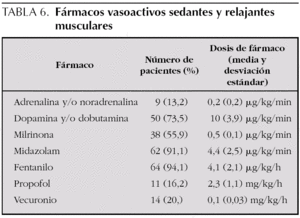
Relación entre el consumo calórico, la administración de fármacosy las características de la ventilación mecánica
En 50 estudios (73,5 %) los pacientes recibían fármacos vasoactivos, en 66 (97 %) fármacos sedantes y en 14 (20,5 %) relajantes musculares. La tabla 6 recoge el porcentaje de pacientes y el tipo y la dosis de fármacos recibida. Los niños que recibieron una dosis de fármacos inotrópicos más baja (índice de inotrópicos < 10) presentaron un consumo calórico significativamente mayor que los niños con una dosis de inotrópicos superior. Sin embargo, el aporte calórico recibido entre ambos grupos fue similar (tabla 7). Tampoco existió correlación entre la dosis de adrenalina y/o noradrenalina y el consumo calórico.
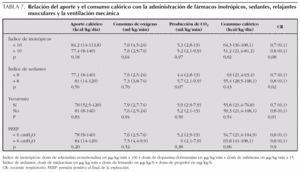
No existieron diferencias significativas en el consumo calórico ni en el aporte calórico en relación a la dosis global de fármacos sedantes (tabla 7), ni cuando se analizaron por separado cada uno de los sedantes (midazolam, fentanilo y propofol). Tampoco se encontraron diferencias en el consumo ni aporte calórico entre los pacientes que recibieron relajantes musculares y el resto de niños (tabla 7).
No existió correlación entre el consumo calórico y las características de la ventilación mecánica. Los pacientes tratados con una PEEP > 6 cmH2O presentaron un consumo calórico ligeramente más elevado que el resto de niños aunque las diferencias no alcanzaron significación estadística (tabla 7).
Comparación entre el consumo calórico real y el teórico
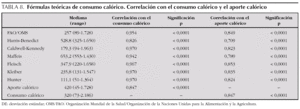
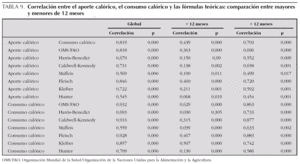
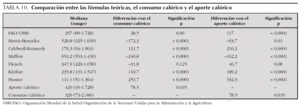
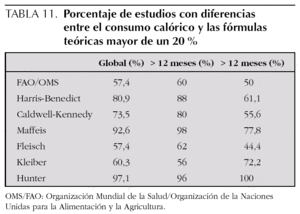
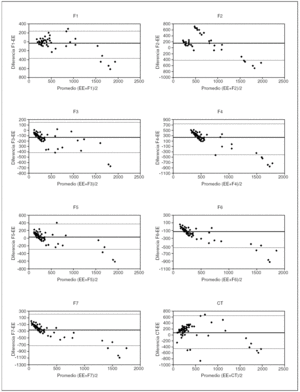
La tabla 8 especifica los datos de las fórmulas teóricas de las necesidades energéticas y su correlación con los datos de la calorimetría indirecta y el aporte calórico real. Todas las fórmulas demostraron una buena correlación con el consumo calórico y el aporte calórico administrado (tabla 8). La correlación de las fórmulas teóricas fue mejor en los niños mayores de 12 meses que en los menores de esa edad (tabla 9). Sin embargo, existieron diferencias estadísticamente significativas entre el consumo calórico real y el calculado por cada una de las fórmulas, excepto con la fórmula de Feisch (tabla 10) y en un importante porcentaje de mediciones la diferencia era superior al 20 % (tabla 11 y fig. 1).
Figura 1. Evaluación de la concordancia entre el consumo calórico, las fórmulas teóricas de cálculo de las necesidades calóricas y el aporte calórico recibido según el método de Bland-Altman. (EE: consumo calórico; CT: aporte calórico; F1: fórmula de la OMS/FAO; F2: fórmula de Harris-Benedict; F3: fórmula de Caldwell-Kennedy; F4: fórmula de Maffeis; F5: fórmula de Fleisch; F6: fórmula de Kleiber; F7: fórmula de Hunter.)
Relación entre el consumo calórico y las características de la nutrición
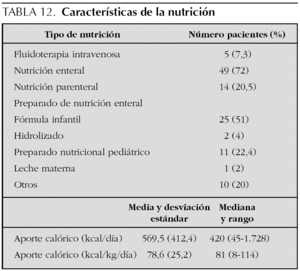
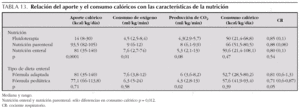
En el momento del estudio, 5 pacientes (7,3 %), en las primeras 24 h de ingreso, estaban a dieta absoluta con fluidoterapia intravenosa, 14 (20,5 %) recibían nutrición parenteral y en 49 (72 %) nutrición enteral transpilórica (tabla 12). Los niños que recibieron solamente fluidoterapia presentaron menor consumo calórico que los alimentados con nutrición enteral o parenteral. Los pacientes a dieta recibieron un aporte calórico significativamente inferior al consumo, mientras que los niños tratados con nutrición enteral y parenteral recibieron un aporte calórico significativamente superior al consumo (tabla 13). No existieron diferencias en el consumo ni aporte calórico entre los pacientes tratados con fórmula adaptada (lactantes) y los que recibieron fórmulas nutricionales líquidas (niños mayores). Sin embargo, los que recibieron nutrición con fórmula adaptada presentaron una mayor producción de CO2 y un CR superior.
Relación entre el consumo y el aporte calóricos
Existió una correlación estadísticamente significativa entre el consumo y el aporte calórico (tablas 8 y 9). El aporte calórico fue significativamente superior al consumo (tabla 10), excepto en 11 estudios en que ocurrió lo contrario: cuatro eran niños que recibían sólo fluidoterapia intravenosa, otros cuatro eran estudios en un mismo paciente con trasplante de médula ósea que estaba alimentado con nutrición parenteral y los otros 3 niños recibían nutrición enteral, uno de ellos en el primer día de nutrición sin haber alcanzado el máximo aporte calórico.
En 44 estudios (64,7 %) el aporte calórico era superior al 110 % de las necesidades calóricas (consideradas como el consumo calórico más un 10 %) y en 39 (57,3 %) por encima del 120 %; en 12 estudios (17, 6 %) el aporte calórico estaba entre el 90 y el 110 % de las necesidades calóricas y en otros 12 (17,6 %) era menor del 90 % de las necesidades calóricas.
Relación del consumo calórico con el cociente respiratorio
Los pacientes con CR < 0,85 presentaron un consumo de oxígeno 8,4 (8,8) ml/kg/min significativamente menor (p = 0,005) y un consumo calórico 63,3 (16,3) kcal/kg/día significativamente superior (p = 0,004) que los que tenían un CR > 0,85, consumo de oxígeno de 8,8 (13,7) ml/kg/min y consumo calórico de 49,9 (18,8) kcal/kg metabólico/día. Sin embargo, el aporte calórico fue similar, 79,9 (23,7) frente a 76,3 (28,1) kcal/kg. Sólo 3 pacientes tuvieron un CR > 1. En los tres el aporte calórico era superior al consumo, pero en ninguno de ellos era mayor de 55 kcal/kg/día. El CR > 1 tuvo una sensibilidad del 4,5 %, una especificidad del 93 %, un valor predictivo positivo (VPP) del 66,6 % y un valor predictivo negativo (VPN) del 64,6 % para detectar un aporte calórico mayor del 110 % de las necesidades calóricas. El CR < 0,85 demostró una sensibilidad del 81,8 % y una especificidad del 49 % un VPP del 23,6 % y un VPN del 93,3 % para detectar un aporte menor del 90 % de las necesidades calóricas.
Discusión
El consumo calórico encontrado en nuestro estudio, 58,4 (18,4) kcal/kg/día, es similar a lo referido en otros trabajos en niños críticos que varía entre 42 y 62 kcal/kg/día13-17,20. Sin embargo, al igual que lo referido por otros autores, existió una gran variabilidad interindividual, que en parte puede ser debida a los diferentes tipos de patologías, al diferente momento de estudio y a que unos pacientes están en ayunas y otros no. Algunos estudios encuentran que el paciente crítico presenta primero una fase hipometabólica y posteriormente otra hipermetabólica13,16. Otros, por el contrario, no han encontrado diferencias significativas en el consumo calórico a lo largo de la evolución5,20.
Relación entre el consumo calórico y las características clínicas
Los niños ingresados en el período postoperatorio tuvieron un consumo calórico menor que los pacientes médicos, al igual que lo referido por Vázquez et al17, siendo significativas las diferencias en los niños con cirugía cardíaca. La mayoría de estudios en niños no han encontrado relación entre el consumo calórico y la gravedad del estado clínico5,13,14,16, e incluso en un estudio los pacientes con fallo multiorgánico presentaron menor consumo calórico5.
Relación del consumo calórico con los tratamientos
La ventilación mecánica disminuye el trabajo respiratorio por lo que teóricamente debería disminuir el consumo calórico. Sin embargo, nosotros no encontramos relación entre el consumo calórico con ninguna de las características de la ventilación mecánica. Otros estudios tampoco han encontrado relación del consumo calórico con el índice de ventilación ni oxigenación13. Castañón et al21 encontraron que el consumo calórico, el consumo de oxígeno y la producción de CO2 disminuyeron con el aumento de la PEEP y al disminuir el volumen minuto. En nuestro estudio no existieron diferencias significativas en relación a la PEEP utilizada.
Las catecolaminas aumentan el consumo de oxígeno y por tanto deberían aumentar el consumo calórico. Sin embargo, nosotros no hemos encontrado relación entre la administración y dosis de fármacos vasoactivos y el consumo calórico, hecho también referido en otros estudios5,16. Por otra parte, la sedación disminuye el consumo de oxígeno al disminuir la actividad muscular. En nuestro estudio, al igual que lo referido por otros autores5,16, no existió relación entre la sedación y el consumo calórico. Algunos estudios han encontrado que los relajantes musculares disminuyen el consumo de oxígeno un 10-15 %13,22. Nosotros tampoco encontramos menor consumo calórico en los niños que recibieron relajantes musculares, hecho también referido por Briassoulis et al5. Creemos que estas discrepancias pueden deberse a que el consumo calórico en cada paciente depende de la interacción de muchos factores, y probablemente los pacientes con mayor dosis de catecolaminas también sean los que reciben mayores dosis de sedantes y relajantes musculares, haciendo difícil separar el efecto de cada uno de ellos. Son necesarios estudios más amplios que analicen de forma separada la influencia de cada tratamiento.
Relación del consumo calórico con las fórmulas teóricas
En nuestros pacientes, coincidiendo con que lo referido por Vázquez et al17, existió una buena correlación global entre el consumo calórico con la mayoría de las fórmulas teóricas. Sin embargo, existieron diferencias significativas entre el consumo calórico y las necesidades calóricas calculadas por casi todas las fórmulas, infraestimando éstas en la mayoría de los casos el consumo calórico real. En un importante porcentaje de las ocasiones las diferencias eran mayores de un 20 %. La gran variabilidad interindividual en el consumo calórico podría justificar en parte la mala concordancia encontrada en la mayoría de los estudios entre el consumo calórico real y las fórmulas teóricas que se basan casi exclusivamente en el peso y talla, y que además en algunos casos no han sido valoradas para niños5,9,13-17,19,20. Esto supone un importante problema, ya que el aporte calórico guiado por fórmulas teóricas es con frecuencia inadecuado, produciendo casi siempre subnutrición y en ocasiones sobrenutrición. Por otra parte, la utilización de calorimetría indirecta está reservada en el momento actual para ensayos clínicos en determinadas unidades.
Relación entre el consumo, el tipo de dieta y el aporte calórico
Algunos estudios encuentran que los pacientes en ayunas tienen mayor consumo calórico, mientras que otros consideran que la dieta aumenta el consumo energético debido a su efecto termogénico14. Otros trabajos no han encontrado relación del consumo calórico con el estado nutricional, el tipo de nutrición, ni la ingesta calórica16. En nuestro estudio no encontramos diferencias estadísticamente significativas entre los pacientes a dieta y los que recibían nutrición parenteral y enteral. Sin embargo, encontramos una correlación significativa entre el aporte calórico y el consumo lo que sugiere un cierto efecto de termogénesis inducida por la dieta.
En adultos críticos se ha encontrado que la administración de dietas hipercalóricas puede producir un aumento del gasto energético, de la termogénesis, de los niveles de urea, glucemia y lactato y esteatosis hepática, sin lograr disminuir el catabolismo proteico. Sin embargo, una dieta hipocalórica aumenta el número de complicaciones sobre todo infecciones23. En niños no existe acuerdo en cuál es el aporte calórico que debe recibir un niño en estado crítico. Algunos opinan que se debería dar un aporte igual al consumo calórico, mientras que otros afirman que hay que aportar un porcentaje mayor (entre un 10 y un 40 %) para cubrir las necesidades de crecimiento13,15,20. Tampoco hay un criterio aceptado de sobrenutrición e infranutrición. Unos definen infranutrición cuando el aporte es menor del 90 % del consumo y sobre nutrición cuando es mayor del 110 %, mientras que otros consideran que ese criterio de sobrenutrición está tomado de los pacientes adultos y no tiene en consideración la energía para el crecimiento y que ese porcentaje debe elevarse del 120 al 150 %24.
Por otra parte, en la mayoría de los niños críticos el inicio de la nutrición se inicia entre las 48 y 72 h de su ingreso y el incremento se realiza lentamente lo que da lugar a que el aporte calórico sea menor al consumo calórico durante los primeros 3 días de nutrición, se iguale entre el tercer y séptimo días y pueda ser mayor a partir de éste5. En consecuencia, muchos niños críticos reciben un insuficiente aporte calórico en los días de máxima gravedad de su enfermedad. Recientemente diversos estudios han demostrado la importancia de una nutrición enteral precoz, que alcanza rápidamente un elevado aporte energético mejora el estado nutricional y el equilibrio nitrogenado en el niño crítico1,25,26.
Utilidad del cociente respiratorio
Un estudio en adultos sugirió que un CR > 1 indicaría una excesiva sobrecarga calórica y un CR < 0,85 una escasa ingesta27. Por tanto el CR podría utilizarse para valorar la tolerancia a la nutrición. Esto ha sido posteriormente evaluado en niños por Hults24, quien encontró que el CR tiene una baja sensibilidad pero una aceptable especificidad. Sin embargo, nuestros resultados no apoyan el valor del CR para detectar la infranutrición o sobrenutrición. Esto puede ser debido a que el CR no sólo se relaciona con el aporte calórico, sino que se afecta por otros factores como la hiperventilación, acidosis, fármacos vasoactivos, bloqueantes neuromusculares27. Además, en nuestro estudio los pacientes con CR < 0,85 tenían un consumo calórico significativamente superior al resto de los pacientes, al igual que lo encontrado por Coss-Bu15.En nuestro estudio se incluyeron en 12 pacientes varias medidas de consumo calórico, ya que el objetivo era analizar la correlación puntual entre el consumo, el aporte y las fórmulas teóricas. Aunque las medidas estuvieron separadas al menos 48 h una de otra, este hecho podría haber producido algún sesgo en el estudio. Para descartarlo se repitió todo el estudio estadístico incluyendo sólo la medición inicial en los 43 pacientes, comprobándose que no existía ninguna variación significativa en ninguno de los datos.
La mayoría de estudios de calorimetría indirecta en niños críticos se han realizado un monitor específico (Deltatrac). Este monitor es caro y está disponible en muy pocas unidades de cuidados intensivos pediátricos lo que ha impedido utilizar en la práctica la calorimetría como orientación individualizada del aporte calórico. Recientemente se ha comercializado un aparato más sencillo, barato y portátil, que demuestra buena correlación con el Deltatrac28. El aparato de calorimetría utilizado en nuestro estudio es un módulo que se inserta en un monitor multiparamétrico de cuidados intensivos que además de calcular el consumo energético mide la capnografía y analiza distintas medidas de función pulmonar. Esto puede permitir generalizar su uso en los niños críticos. Su inconveniente es que sólo permite realizar calorimetría en pacientes con ventilación mecánica. Nosotros hemos utilizado la medición de calorimetría indirecta durante al menos una hora, basándonos en los resultados de diversos estudios que han encontrado que la medición del consumo calórico durante un período entre 30 min y 2 h se correlaciona bien con el consumo calórico diario siempre y cuando exista estabilidad hemodinámica y respiratoria17,29-31.
Concluimos que existe una gran variabilidad en el consumo calórico en los niños críticos y que las fórmulas teóricas no lo valoran adecuadamente en un importante porcentaje de pacientes. Es por tanto necesario, medir en cada niño su consumo calórico para adecuar el aporte energético a las necesidades en cada momento. La calorimetría indirecta realizada por un módulo específico es un método sencillo y más asequible que puede permitir la generalización de la medición del consumo calórico en los niños críticos con ventilación mecánica. Por el momento, si no se puede orientar el aporte calórico mediante calorimetría, en nuestra experiencia la administración de 70 a 90 kcal/kg/día es generalmente bien tolerada por la mayor parte de los niños críticos, con escaso riesgo de sobrenutrición.
Agradecimiento
A las enfermeras y médicos de la Sección de Cuidados Intensivos Pediátricos por su colaboración en la realización de este estudio.
Este estudio ha sido realizado con la ayuda del Proyecto Investigación Danone PR32/04 de la Universidad Complutense de Madrid.
Correspondencia: Dr. J. López-Herce Cid.
Sección de Cuidados Intensivos Pediátricos. Hospital General Universitario Gregorio Marañón.
Dr. Castelo, 47. 28009 Madrid. España.
Correo electrónico: pielvi@ya.com
Recibido en marzo de 2006.