Los prematuros tardíos (nacidos entre las 34 y 36 semanas de gestación) representan aproximadamente el 6% de todos los recién nacidos vivos, y alrededor del 75% de todos los prematuros de nuestro medio. Además, su morbilidad neonatal, especialmente respiratoria, metabólica y nutricional, e incluso su mortalidad se han demostrado reiteradamente superiores a las presentadas por los nacidos a término (NAT)1,2. Por tanto es previsible que estos niños requieran más cuidados3,4, generando una mayor demanda sanitaria en el futuro, con un correspondiente aumento de recursos tanto económicos como sanitarios.
Nuestro objetivo es valorar la evolución pondero-estatural, y el consumo de recursos sanitarios en atención primaria en el grupo de pretérminos tardíos, y compararlo con la población de NAT.
Estudio transversal, retrospectivo, caso-control, en un centro de salud (CS) urbano de un barrio de nivel socioeconómico medio-bajo, atendido por 3 pediatras y 2 enfermeros para un cupo de 2.800 niños.
La población diana del estudio son niños de dicho CS nacidos entre el 1/08/2003 y el 31/07/2011, lo que corresponde a 1.720 niños. Como casos se toman todos los niños prematuros tardíos (PT); los controles son niños de la misma edad, NAT, pareados por fecha de nacimiento. Analizaremos los datos tanto estratificados por edad, como de forma conjunta.
Se estudian las variables neonatales (edad gestacional, peso al nacimiento, sexo, enfermedad perinatal); desarrollo pondero-estatural; variables de enfermedad respiratoria, digestiva y ORL; inmunizaciones; número de visitas con su pediatra y enfermera, derivaciones a especialistas, pruebas de imagen y analíticas realizadas.
Se realiza un análisis estadístico descriptivo inicial (media e intervalo de confianza del 95% para variables cuantitativas, porcentaje para cualitativas), y una comparación de variables independientes para ambos grupos a través del t-test o Chi-cuadrado. En todo el estudio mantenemos un límite de significación estadística para una probabilidad del 5%. Los resultados se procesaron con el programa estadístico SPSS® v.18.0 para Windows®.
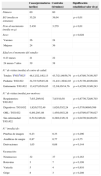
Se estudiaron 60 casos y 60 controles. Los datos referentes a edad gestacional, sexo, edad y consumo de recursos sanitarios específicos se detallan en la tabla 1. El 55% de los PT ingresaron en neonatología (33% en cuidados intermedios y 22% en cuidados intensivos), mientras que solo el 8% de los NAT precisaron ingreso.
Resumen de resultados
| Casos(prematuros tardíos) | Controles (términos) | Significación estadística(valor de p) | |
|---|---|---|---|
| Número | 60 | 60 | |
| EG (media en semanas) | 35,28 | 39,04 | p<0,01 |
| Peso al nacimiento (media en g) | 2.430 | 3.279 | p<0,01 |
| Sexo: | p=0,028 | ||
| Varones | 36 | 24 | |
| Mujeres | 24 | 36 | |
| Edad en el momento del estudio: | |||
| 0-23 meses | 21 | 22 | |
| 24 meses-7 años | 39 | 38 | |
| N.° de visitas (media) al centro de salud: | |||
| Totales: Ta/G1b/G2c | 48,12/22,1/62,13 | 43,7/21,09/56,79 | p=0,478/0,743/0,507 |
| Pediatra: T/G1/G2 | 34,7/15,05/45,28 | 31,4/11,36/42,03 | p=0,517/0,403/0,628 |
| Enfermería: T/G1/G2 | 13,42/7,05/16,85 | 12,3/8,05/14,76 | p=0,425/0,319/0,243 |
| N.° de visitas (media) por motivos: | |||
| Respiratorios: T/G1/G2 | 7,6/3,29/9,92 | 7,8/3/10,58 | p=0,877/0,728/0,703 |
| Digestivos: T/G1/G2 | 1,82/0,57/2,49 | 1,62/0,55/2,24 | p=0,57/0,909/0,599 |
| ORL: T/G1/G2 | 0,8/0,29/1,08 | 1,45/0,05/2,26 | p=0,078/0,077/0,027 |
| Sin enfermedad: T/G1/G2 | 0,51/0,24/0,64 | 0,28/0,23/0,32 | p=0,047/0,942/0,051 |
| N.° (media) de: | |||
| Pruebas de imagen | 0,23 | 0,33 | p=0,296 |
| Analíticas de sangre | 0,87 | 0,77 | p=0,75 |
| Derivaciones | 1,05 | 0,68 | p=0,144 |
| Vacunación: | |||
| Neumococo | 32 | 37 | p=0,163 |
| Rotavirus | 3 | 7 | p=0,198 |
| Varicela | 5 | 4 | p=0,810 |
| Gripe | 8 | 3 | p=0,208 |
EG: edad gestacional.
El número total de visitas tiene un rango entre 4 y 154, con una media de 48,1 visitas para todos los PT (22,1 en niños hasta 23 meses), y 43,7 para los NAT (21,1 en niños hasta 23 meses). A pesar de esto no encontramos diferencias estadísticamente significativas en el consumo de recursos en el CS entre casos y controles: ni en el número de visitas a pediatra o enfermería, ni en lo referente a la solicitud de pruebas complementarias o derivaciones a especialistas. Tampoco entre el número de consultas realizadas por motivos respiratorios, digestivos o problemas ORL. Por el contrario, los pretérminos tardíos si realizan significativamente más consultas sin enfermedad aparente en su CS.
La cobertura de la vacuna anti-neumocócica fue del 53,3% en los PT y del 61,6% en los NAT; la vacuna anti-rotavirus se administró al 5% del grupo de estudio, frente al 11,6% de controles; la vacuna an-tivaricela la recibieron el 8,3 y 6,6%, respectivamente; y la vacuna anti-gripal se administró al 13,3 y 5%. En ningún caso encontramos diferencias estadísticamente significativas.
Como es esperable, encontramos diferencias estadísticamente significativas en peso, talla y perímetro cefálico en el momento del nacimiento, dejando de serlo a los 4 meses para el peso, y a los 9 meses para la talla y el perímetro cefálico (tabla 2).
Evolución de los valores medios de somatometría en distintos puntos de corte
| RN | 2meses | 4meses | 6meses | 9meses | 12meses | 18meses | 3años | 4años | |
|---|---|---|---|---|---|---|---|---|---|
| Peso | |||||||||
| Casos | 2.430 | 4.793 | 6.403 | 7.572 | 8.868 | 9.889 | 11.456 | 14.614 | 17.282 |
| Controles | 3.279 | 5.176 | 6.774 | 7.809 | 8.886 | 9.722 | 11.085 | 14.781 | 17.670 |
| Significación estadística | p<0,001 | p=0,015 | p=0,065 | p=0,267 | p=0,95 | p=0,645 | p=0,288 | p=0,725 | p=0,597 |
| Talla | |||||||||
| Casos | 46,5 | 55,1 | 61,7 | 66,5 | 71,5 | 75,3 | 82,9 | 95,9 | 103,8 |
| Controles | 50,6 | 58,1 | 63,8 | 67,9 | 72,4 | 76,3 | 82,9 | 96,1 | 104,2 |
| Significación estadística | p<0,001 | p<0,001 | p<0,001 | p=0,006 | p=0,185 | p=0,089 | p=0,982 | p=0,872 | p=0,677 |
| PC | |||||||||
| Casos | 32,2 | 37,8 | 41 | 42,8 | 45 | 46,3 | 48 | ||
| Controles | 34,7 | 38,9 | 41,8 | 43,4 | 45,5 | 46,4 | 48,3 | ||
| Significación estadística | p<0,001 | p<0,001 | p<0,001 | p=0,036 | p=0,149 | p=0,527 | p=0,385 | ||
PC: perímetro cefálico; RN: recién nacidos.
A diferencia de lo esperado, el consumo de recursos sanitarios en atención primaria de los PT de nuestra serie no fue diferente del de sus pares a término. La inmadurez de los PT no se asoció, en nuestro caso, a un mayor número de procesos infecciosos o de enfermedad infantil estudiada. Aunque su seguimiento es más estrecho y sí realizan más visitas al CS, influidas probablemente por una mayor preocupación de los padres, esto no se traduce en una mayor realización de pruebas complementarias o derivaciones a especialistas. La heterogenicidad de la muestra en cuanto a edad y la posible variabilidad en la atención entre los pediatras podrían haber sesgado en parte los datos obtenidos.
Ante la falta de diferencias destacables en el porcentaje de vacunaciones entre ambos grupos debemos contextualizar los resultados, al tener en cuenta la gran cantidad de cambios surgidos durante dicho periodo en el calendario vacunal5,6.