Introducción
La hidronefrosis (HN) es la alteración detectada con mayor frecuencia en la ecografía prenatal1 (50 % de las lesiones que se encuentran), con una incidencia de un 1-2 % de todos los embarazos2-4. Aproximadamente el 50 % de ellas están ocasionadas por obstrucción de la unión pieloureteral1 y, en la actualidad, se recomienda seguimiento posnatal en todos aquellos fetos cuyo diámetro anteroposterior de la pelvis renal sea superior o igual a 5 mm en cualquier momento de la gestación5,6.
El manejo de la HN asintomática se encuentra en controversia ya que no siempre es secundaria a obstrucción y, en caso de tratarse de obstrucción, puede disminuir, progresar o ser intermitente a lo largo del tiempo7. El mayor beneficio de la detección prenatal de la HN es la identificación de aquellos pacientes con riesgo de pérdida de función renal secundaria a patología obstructiva; por tanto, sería deseable diagnosticar lo que constituye una obstrucción clínicamente significativa con vistas a su corrección quirúrgica evitando con ello el daño renal permanente. Las pruebas para el estudio de la HN diagnosticada prenatalmente son la ecografía y el renograma isotópico diurético (RID). El papel de la urografía intravenosa en esta patología ha ido desapareciendo porque proporciona menor información funcional que el RID8,9, la visualización del sistema colector es con frecuencia subóptima, el gas intestinal interfiere en la delimitación de la corteza y de los detalles del sistema colector en muchas ocasiones10, y presenta elevada tasa de radiación en comparación con el RID.
Objetivo
Determinar el papel del RID en los pacientes con diagnóstico prenatal de HN unilateral.
Material y método
Durante un período de 4 años y medio se remitieron al Servicio de Medicina Nuclear del Hospital Universitario de Getafe 65 pacientes con diagnóstico prenatal de HN unilateral. El diagnóstico de HN, prenatal y posnatal, se basó en la medición del diámetro anteroposterior de la pelvis renal mediante ecografía, considerándose patológico medidas superiores o iguales a los 5 mm.
Los criterios de inclusión en el estudio fueron: confirmación posnatal ecográfica de la HN, ausencia de dilatación ureteral y de alteraciones vesicales, que el riñón contralateral no presentase alteraciones ecográficas y la realización de un RID al mes de vida. En 44 pacientes se cumplieron los criterios de inclusión realizándose con ellos un estudio descriptivo y retrospectivo.
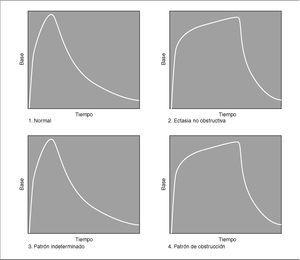
A todos los pacientes se les determinaron los niveles de creatinina y electrólitos en sangre a partir del tercer-cuarto día posnatal. Se realizó un estudio ecográfico en la primera semana y al mes de vida en el que se valoró la medición del diámetro anteroposterior de la pelvis renal en milímetros y, además, las HN se clasificaron según el sistema de graduación de la Sociedad de Urología Fetal11,12 en 4 grados en función de si existía o no dilatación de los cálices y adelgazamiento del parénquima renal asociados a la dilatación de la pelvis (tabla 1). Se les realizó una uretrocistografía miccional seriada para descartar reflujo vesicoureteral y un RID al mes de vida. Para la realización del RID a los pacientes se les hidrató por vía oral y se les posicionó en decúbito supino inmovilizados mediante una manta de vacío; en ningún caso se efectuó sondaje vesical. El radiotrazador empleado fue la mercaptoacetiltriglicina-99mTc (99mTc-MAG-3), administrándose una dosis intravenosa en embolada de 1,85 MBq (50 μCi) por kilo de peso, con una dosis mínima de 37 MBq (1 mCi). El diurético empleado fue la furosemida intravenosa administrándose 1 mg/kg de peso al inicio del estudio. El método empleado para el cálculo de la función renal relativa (FRR) fue el de la integral durante los minutos 1 y 2 del estudio. El RID se interpretó según parámetros cuantitativos y cualitativos; la FRR del riñón hidronefrótico se clasificó en: "normal" cuando el riñón contribuía entre un 45 y un 54 % en la función renal total, "disminuida" cuando aportaba entre un 40 y un 44 %, "disminuida significativamente" cuando su porcentaje de FRR se encontraba por debajo del 40 % y "supranormal" cuando era superior o igual al 55 %; en la interpretación cualitativa de la curva del RID se diferenciaron 4 patrones de drenaje del radiotrazador descritos por O'Reilly et al13-15 (fig. 1): "Normal" cuando se visualizaba una eliminación rápida y completa del radiotrazador, "ectasia no obstructiva" ante un retraso en el drenaje del radiotrazador al inicio seguido de una eliminación rápida y completa del mismo en el momento de máximo efecto del diurético, patrón "indeterminado" cuando existía una respuesta parcial al estímulo diurético y patrón "sugerente de obstrucción" ante una curva progresivamente ascendente.
Figura 1. Patrones de eliminación del radiotrazador descritos por O'Reilly13-15.
Los pacientes en los que se detectó reflujo como causa de la HN se siguieron mediante el protocolo de dicha patología. En el resto de los pacientes, en los que debía descartarse obstrucción de la unión pieloureteral, se realizó ecografía y/o RID cada 3-6 meses. En nuestro protocolo se indicó tratamiento quirúrgico cuando la FRR inicial del riñón hidronefrótico era inferior al 40 % (pieloplastia precoz), ante el comienzo de sintomatología, o cuando en los estudios de seguimiento se evidenció un descenso de la FRR > 5 %, un empeoramiento en la curva de drenaje del radiotrazador y/o un aumento ecográfico de la hidronefrosis.
Se empleó la t de Student para ver si existía una diferencia estadísticamente significativa entre los milímetros del diámetro anteroposterior de la pelvis respecto a los grados ecográficos de HN y la prueba exacta de Fisher para determinar si había asociación estadísticamente significativa entre los grados ecográficos de HN y los patrones gammagráficos de eliminación del radiotrazador. El diagnóstico final de obstrucción o no obstrucción se basó en el resultado de la cirugía y/o en la evolución clínica de los pacientes no intervenidos, con un período mínimo de seguimiento de un año.
Resultados
La HN fue más frecuente en varones, con un porcentaje de un 75 % (33 pacientes), y en el riñón izquierdo en casi un 57 % (25 pacientes). En todos los pacientes la función renal global, determinada por los valores de creatinina y electrólitos, se encontró dentro de parámetros normales.
Según el sistema de graduación de la Sociedad de Urología Fetal11,12 en la ecografía basal (considerada basal la realizada al mes de vida), se hallaron 26 HN grado I, 10 grado II, 4 grado III y 4 grado IV. En 4 pacientes el grado de HN aumentó en el estudio considerado basal con respecto al realizado en la primera semana de vida; en 3 pacientes pasó de no detectarse HN a HN grado I y un paciente de HN grado I a HN grado II (tabla 2). En cuanto a la medición del diámetro anteroposterior de la pelvis en las HN grado I se obtuvo una media de 8,1 mm (5,1-18), en las de grado II de 10,1 mm (6-17) y en las de grados III y IV de 17 mm (12,5-26).
Cuando se reagruparon los grados de HN en "grupo 1", incluyendo las HN grados I y II, y "grupo 2", las HN grados III y IV, se apreció mediante la t de Student que existía una diferencia estadísticamente significativa (p < 0,05) entre las medidas de los milímetros de la pelvis de ambos grupos.
Sólo en 4 de los 44 pacientes del estudio (9,1 %) se detectó reflujo vesicoureteral, y se consideró causa de la HN porque todos presentaban HN grado I y el RID mostró una FRR normal con un patrón de eliminación no sugerente de obstrucción.
El RID al mes de vida en los 40 pacientes restantes, en los que debía descartarse estenosis de la unión pieloureteral, en 36 mostró una FRR "normal", en uno se encontraba "disminuida", en ninguno "significativamente disminuida" y en tres fue "supranormal". En cuanto a la curva de eliminación del radiotrazador en estos 40 pacientes, en 25 fue "normal" (uno con HN basal ecográfica grado IV), en siete mostró un patrón de "ectasia no obstructiva", en uno patrón "indeterminado" y en siete patrón "sugerente de obstrucción" (uno de ellos con HN basal grado I y otro con HN basal grado II y FRR supranormal) (tabla 3).
Al reagrupar los grados de HN en "grupo 1", las HN grados I y II, y "grupo 2", las HN grados III y IV, y los patrones gammagráficos de eliminación en "grupo no obstructivo", los normales y de ectasia no obstructiva, y en "grupo obstructivo" se encontró una asociación estadísticamente significativa (p < 0,05) mediante la prueba exacta de Fisher.
De los 32 pacientes con patrón gammagráfico de eliminación no sugerente de obstrucción ("normales" y "ectasias no obstructivas"), sólo uno precisó cirugía por desarrollar piohidronefrosis. La primera ecografía normal en estos pacientes osciló entre 3 y 24 meses (media 9,1) y el tiempo medio transcurrido hasta la resolución definitiva del proceso, tras 2-3 ecografías normales, fue de 18 meses (12-30).
El caso con patrón gammagráfico "indeterminado" se intervino por empeoramiento en la curva de eliminación del radiotrazador en el RID de seguimiento, no objetivándose cambios ecográficos. De los 7 pacientes con patrón gammagráfico "sugerente de obstrucción" cuatro precisaron tratamiento quirúrgico, en tres se indicó por descenso de la FRR (uno con HN basal grado II y FRR basal supranormal) y en uno por aumento ecográfico de la HN, no evidenciándose cambios en el resto de los parámetros valorados. En los otros 3 pacientes se observó mejoría en la eliminación del radiotrazador en el RID de seguimiento y, aunque continúan en seguimiento, la HN tiende a resolverse ecográficamente sin necesidad de cirugía.
En total precisaron intervención quirúrgica 6 de los 40 pacientes (15 %). En todos ellos el diámetro anteroposterior de la pelvis en la ecografía basal era superior a los 12 mm, (media 17,5), y todos se intervinieron antes de los 2 años de edad (media 11 meses) (tabla 4).
Discusión
La ecografía es una técnica muy sensible para detectar dilatación del sistema excretor; sin embargo, no establece el diagnóstico de obstrucción, ya que el grado de dilatación no indica presencia o ausencia de la misma, ni predice la evolución de la HN hacia la resolución espontánea o su progresión16,17; aunque sí se ha descrito que cuanto mayor sea la magnitud de la pelvis y el grado de HN mayor probabilidad de que haya obstrucción12,16,18-21. En nuestros resultados todos los pacientes intervenidos tenían un diámetro anteroposterior de la pelvis superior a 12 mm en la ecografía basal y el 83 % presentaban HN grados III o IV. Igualmente, aunque permite valorar el parénquima renal no aporta información sobre la función renal22; en nuestros resultados, de los 4 pacientes con HN grado IV en la ecografía basal ninguno presentaba descenso de la FRR en el RID realizado al mes de vida. Por ello, la mayor utilidad de la ecografía en esta patología, además de establecer el diagnóstico de HN, se encuentra en la realización de mediciones seriadas en el tiempo ya que un aumento progresivo puede ser indicativo de obstrucción mientras que su disminución sugiere ausencia de la misma16.
Se ha descrito entre un 14 y un 25 % de incidencia de reflujo vesicoureteral como causa de HN prenatal1,3 pero se encuentra en controversia si debe o no realizarse una cistografía miccional seriada en todas las HN de diagnóstico prenatal. En nuestro centro, al igual que proponen diversos autores3,10,23, se realiza en todos los casos confirmados posnatalmente ya que el diagnóstico precoz de reflujo vesicoureteral permitirá iniciar una actitud terapéutica adecuada evitando con ello las posibles complicaciones del proceso que puedan afectar la funcionalidad del parénquima renal24,25. Por otra parte, otros estudios han cuestionado el significado clínico de este reflujo26 y sólo recomiendan su cribado en pacientes con HN bilateral, en HN unilateral con dilatación ureteral, ante la sospecha de obstrucción infravesical o ante dilatación pielocalicial variable que haga sospechar la existencia de reflujo3.
El RID proporciona información simultánea sobre la función renal, principalmente sobre la FRR, y el drenaje del tracto urinario8,9. El drenaje puede valorarse simplemente mediante el análisis visual de la forma de la curva del RID13,27 en la que un ascenso brusco de la curva seguido de un rápido descenso de la misma es típico de una eliminación normal, mientras que una alteración importante en la eliminación del radiotrazador se caracteriza por una curva progresivamente ascendente. Además se han propuesto diferentes técnicas para cuantificar el paso del radiotrazador a través del riñón como el Tmáx, el T medio y parámetros más sofisticados como el output efficiency o el normalised residual activity; sin embargo, no existe evidencia de que estas técnicas mejoren la información en la práctica clínica27.
Mientras que los valores de FRR que se obtienen mediante el RID en niños pequeños son fiables13, la interpretación del drenaje del tracto urinario en estos pacientes puede originar falsos diagnósticos de obstrucción cuando en ellos se utilizan los mismos criterios que para los riñones adultos16. Entre las causas de falsa interpretación de estenosis de la unión pieloureteral nos encontramos con factores controlables que se evitan mediante la realización de una técnica adecuada como correcta hidratación del paciente y vaciado de la vejiga, tipo y dosis de radiotrazador y de diurético empleados y correcto procesado de los datos adquiridos. Otras causas se deben a factores no controlables que afectan a la condición del paciente; éstos incluyen la disminución del filtrado glomerular y la inmadurez tubular fisiológicas del recién nacido, que pueden originar una curva prolongada o en meseta y a una respuesta insuficiente a la furosemida en ausencia de obstrucción. Además, las pelvis renales muy distensibles pueden dilatarse en respuesta al estímulo diurético sin que aumente la presión hasta niveles suficientes para vencer la resistencia a la eliminación originando una curva prolongada en ausencia de obstrucción. Por ello, el patrón de eliminación prolongado puede no ser indicativo de obstrucción en los niños16 y no debe utilizarse de forma aislada en estos pacientes para indicar la cirugía (fig. 2). El patrón de eliminación en el recién nacido se considerará diagnóstico cuando muestre una correcta eliminación del radiotrazador haciendo poco probable la existencia de obstrucción debido a su elevado valor predictivo negativo13,16 (fig. 3).
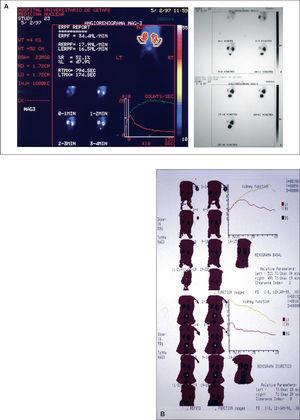
Figura 2. A) Paciente con hidronefrosis derecha grado III en la ecografía basal cuyo renograma mostraba una función renal relativa normal (52%) con un patrón de eliminación sugerente de obstrucción. B) El renograma de seguimiento mostró mejoría en la eliminación con conservación de la función renal relativa. Aunque el paciente continúa en seguimiento la hidronefrosis tiende a resolverse sin necesidad de tratamiento quirúrgico.
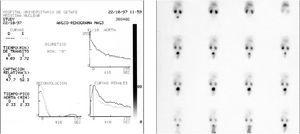
Figura 3.Paciente con hidronefrosis izquierda grado I en la ecografía basal cuyo renograma al mes de vida mostró una función renal relativa y un patrón de eliminación del radiotrazador normales. La hidronefrosis se resolvió a los 12 meses de edad sin necesidad de tratamiento quirúrgico.
Debido a las limitaciones de las técnicas diagnósticas en niños, Gordon et al28 establecieron que la única definición inequívoca de obstrucción en estos pacientes sería retrospectiva: "de no tratarla se producirá un deterioro en la función de dicho riñón" (fig. 4).
Figura 4. A-A') Paciente con hidronefrosis izquierda grado IV, función renal relativa normal con patrón de eliminación sugerente de obstrucción en el renograma realizado al mes de vida. B-B')El renograma de seguimiento mostró descenso de la función renal relativa en el riñón hidronefrótico superior al 5 % sometiéndose el paciente a pieloplastia de Anderson-Hynes a los 14 meses de edad.
Previamente a la era ecográfica los pacientes con estenosis de la unión pieloureteral se diagnosticaban por las complicaciones secundarias de la misma como sepsis, dolor, hematuria, masa palpable o retraso de crecimiento; la necesidad de intervenirles era evidente. A finales de los años 1970, principios de 1980, se comenzaron a realizar estudios ecográficos durante el período de gestación lo que permitió el diagnóstico de HN prenatales. Los primeros trabajos sobre esta patología defendían la corrección quirúrgica inmediata con el fin de preservar la función renal29 pero como se ha observado que no toda HN es secundaria a obstrucción, la tendencia actual es la de mantener una actitud conservadora realizándose ecografías y RID como guía de decisión terapéutica. En la actualidad los clínicos se basan principalmente en 3 parámetros para determinar la importancia de la HN: la medición ecográfica y la FRR y el patrón de eliminación del radiotrazador que aporta el RID. Debido a que lo que se pretende es la conservación de la función renal, la FRR es uno de los parámetros más importantes para decidir la actitud terapéutica, cuando se produce el descenso de la FRR se asume el comienzo del deterioro renal30 haciendo necesaria la cirugía. Sin embargo, no existe acuerdo en cuanto a qué porcentaje debe disminuir para indicar la misma, algunos la recomiendan cuando se produce un descenso superior o igual al 5 %3,31 y otros cuando desciende al menos un 10 %20,29,32. En general, también se acepta entre las indicaciones del tratamiento quirúrgico el comienzo de la sintomatología y la progresión ecográfica de la HN17 y, la mayoría de los autores añaden también entre las indicaciones, el empeoramiento en la eliminación del radiotrazador en los estudios de seguimiento21,29,31-33 y la existencia de una FRR inicialmente disminuida, aunque también se encuentra en controversia el dintel de corte barajándose valores inferiores al 3521,34,35 o 40 %18,19,32. El tratamiento inicial conservador cuando la FRR está muy disminuida se considera atrevido36 ya que requiere la realización de pruebas diagnósticas muy frecuentes37,38 y durante largo período de tiempo, pues la función renal puede tardar años en alcanzar y superar el 40 %20, lo que es inviable en la mayoría de los casos. En la actualidad, la mayoría de los clínicos optan por el tratamiento conservador mediante seguimiento en niños con FRR superior o igual al 40 %.
El protocolo propuesto para el manejo de pacientes con HN unilateral detectada prenatalmente sería el siguiente: realización de una ecografía a partir del cuarto día posnatal y al mes de vida. Cuando la ecografía posnatal muestra HN se obtendrá una muestra sanguínea para determinar los niveles de creatinina y electrólitos, una cistografía miccional seriada y un RID al mes de vida. Los casos en los que el reflujo sea la causa de la HN se someterán a seguimiento mediante el protocolo de dicha patología. Si el renograma no muestra signos sugerentes de obstrucción (patrones de eliminación "normal" o de "ectasia no obstructiva") el paciente puede seguirse en principio sólo mediante ecografía, realizándose nuevo RID si persisten dudas diagnósticas. Ante un patrón gammagráfico "sugerente de obstrucción", si la FRR es inferior al 40 % cirugía precoz y si es superior o igual al 40 % se realizará un seguimiento estricto mediante ecografía y RID en intervalos de tiempo que no superen los 3 meses, indicando la cirugía ante cualquier evidencia de lesión renal.
En conclusión, el RID muestra un alto valor en la estratificación del riesgo y en el manejo de los neonatos con hidronefrosis ya que los patrones de eliminación no sugerentes de obstrucción raramente desarrollarán hidronefrosis obstructiva y pueden seguirse, en principio, exclusivamente con ecografía, mientras que los patrones de eliminación indeterminado y obstructivo obligan a un seguimiento estricto en el que debe incluirse el RID.
Correspondencia: Dra. M.ªP. García Alonso.
Servicio de Medicina Nuclear. Hospital Universitario de Getafe.
Ctra. de Toledo, km 12,500. 28905 Getafe. Madrid. España.
Correo electrónico: pilargarciaalonso@yahoo.es
Recibido en junio de 2006.
Aceptado para su publicación en febrero de 2007.