La seguridad del paciente es una forma de entender la atención sanitaria sin la cual esta carecería de sentido1.
Los servicios de urgencias pediátricos (SUP) tienen un riesgo elevado de efectos adversos, dadas las particularidades de los pacientes2. La información clínica que el pediatra obtiene proviene de los padres y las medicaciones se calculan de forma individualizada, lo que conlleva hacer cálculos que pueden ser fuente de errores.
La seguridad del paciente se ha referido clásicamente al análisis de incidentes y resulta difícil aprovechar su aprendizaje y evitar su repetición. En España, hay varios estudios en esta línea (estudios ENEAS, APEAS, EARCAS, SYREC y EVADUR). Estos contribuyen a la detección de los errores una vez ocurridos, por lo que es necesario utilizar herramientas proactivas, como el mapa de riesgos, para conocer los riesgos y daños probables o comprobados en el ámbito del proceso asistencial3. El objetivo de este estudio es describir nuestra experiencia en el diseño y ejecución de un mapa de riesgos propio.
Para elaborar el mapa de riesgo se utilizó la metodología del AMFE4. Inicialmente se definieron los procesos y subprocesos de urgencias desde la llegada del paciente a admisiones hasta el alta del SUP. Se identificaron los riesgos mediante lluvia de ideas de un equipo multidisciplinar (pediatras, personal de enfermería, técnico de seguridad, de laboratorio, personal de radiología, de laboratorio, administrativo y de farmacia), a partir de las declaraciones del personal de 719 incidentes (2012-2018) y mediante revisión de datos procedentes de las reclamaciones y sugerencias de las familias (635 en todo el período). Los datos se registraron en una plantilla AMFE, incluyendo el proceso asistencial, los subprocesos, el fallo o riesgo definido, sus causas, el tipo de efecto y los posibles controles o acciones de mejora. Se estimó la gravedad (G), la frecuencia (F) y la detectabilidad (D) (tabla 1), ponderándose cada apartado del 1 al 5. La puntuación se adjudicó por consenso entre todos los profesionales participantes. Se estratificó el riesgo según el índice de probabilidad de riesgo (IPR): IPR= G×F×D. Las puntuaciones fueron de 1 a 125, a mayor puntuación, mayor prioridad. Se elaboró el mapa de riesgo priorizando aquellas causas con IPR más elevado para diseñar estrategias de mejora (mapa de riesgos imprescindible).
Clasificación de gravedad (G), frecuencia/probabilidad (F) y detectabilidad (D)
| Gravedad | Criterio: modo de fallo según la repercusión al paciente (G) | Valor |
|---|---|---|
| Mínima | No es razonable esperar que este fallo de pequeña importancia origine efecto real alguno sobre el paciente, aunque le llegue | 1 |
| Menor | El incidente puede llegar al paciente y no le causaría daño, pero precisaría monitorizar o intervención para comprobar que no ha sufrido daño | 2 |
| Moderada | El incidente contribuiría o causaría daño temporal y precisaría o alargaría la hospitalización o precisaría intervención | 3 |
| Crítica | El incidente contribuiría o causaría daño permanente o comprometería la vida del paciente, que necesitaría intervención para mantener su vida | 4 |
| Catastrófica | Si llega al paciente, el incidente puede contribuir o causar discapacidad permanente o la muerte | 5 |
| Frecuencia | Criterio: probabilidad de ocurrencia del modo de fallo (F) | |
|---|---|---|
| Muy baja oimprobable | Fallos aislados en el propio proceso. Es razonablemente esperable en la vida del proceso, aunque es poco probable que suceda en el plazo de años | 1 |
| Baja | Defecto aparecido ocasionalmente en el propio proceso o procesos similares (una vez al año) | 2 |
| Moderada | Fallo probable. El fallo se ha presentado con cierta frecuencia en el pasado en el propio proceso o en procesos similares (varias veces al año) | 3 |
| Alta | Fallo muy probable. Es seguro que el fallo se producirá frecuentemente (cada mes) | 4 |
| Muy alta | Fallo casi inevitable. El fallo se produce con frecuencia, a diario o semanalmente | 5 |
| Detectabilidad | Criterio: facilidad de detección del modo de fallo (F) | |
|---|---|---|
| Muy alta | El defecto es obvio. Resulta muy improbable que no sea detectado por los controles existentes (95-100%) | 1 |
| Alta | El defecto, aunque es obvio y fácilmente detectable, podría en alguna ocasión escapar a un primer control, aunque sería detectado con toda seguridad a posteriori (75-94%) | 2 |
| Mediana | El defecto es detectable y posiblemente no llegue al paciente. Es posible que se detecte en los últimos estadios del proceso (40-74%) | 3 |
| Pequeña | El defecto es de tal naturaleza que resulta difícil detectarlo con los procedimientos establecidos hasta el momento (6-39%) | 4 |
| Improbable | El defecto no puede detectarse. Casi seguro que lo recibirá el paciente final (0-5%) | 5 |
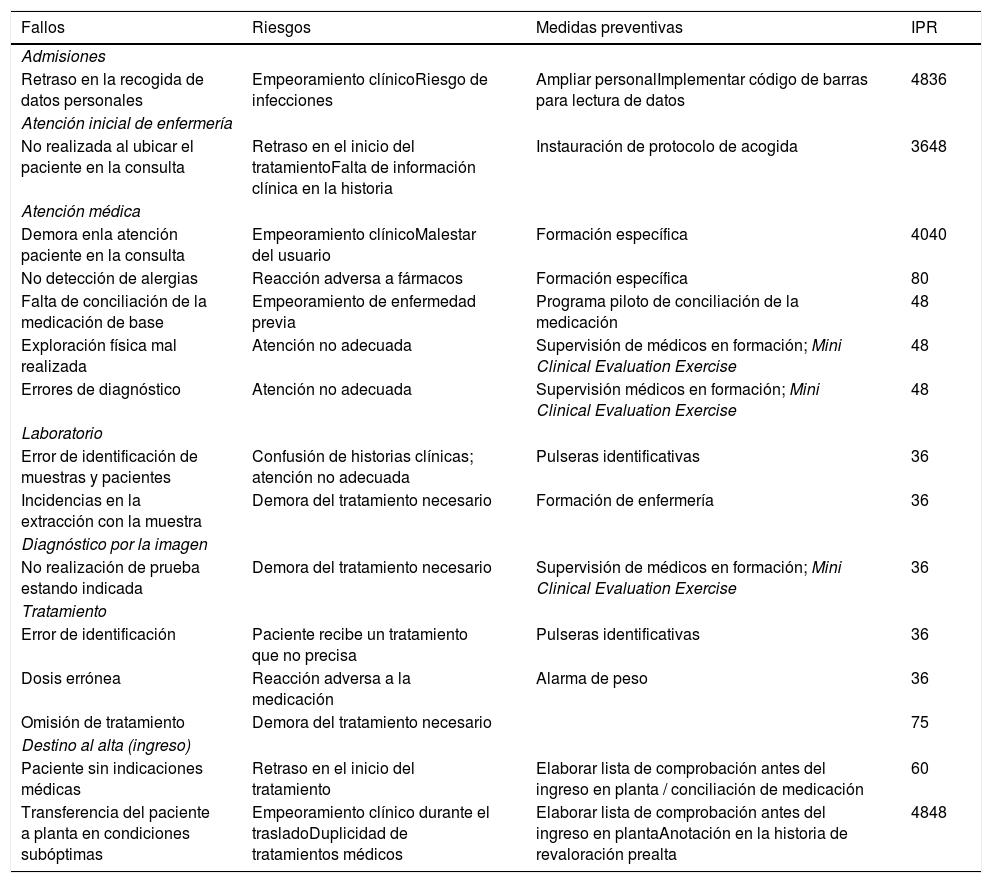
Se identificaron inicialmente un total de 7 procesos en la atención urgente (admisiones, triaje, atención inicial por enfermería, atención médica, exploraciones complementarias, tratamiento y destino al alta), 17 subprocesos, 60 fallos potenciales o riesgos con 92 efectos y 199 causas. El mapa de riesgos imprescindible lo constituyeron finalmente 15 subprocesos con 19 efectos y con IPR> 30 (tabla 2).
Fallos con índice de probabilidad de riesgo (IPR) > 30 (mapa de riesgos imprescindible)
| Fallos | Riesgos | Medidas preventivas | IPR |
|---|---|---|---|
| Admisiones | |||
| Retraso en la recogida de datos personales | Empeoramiento clínicoRiesgo de infecciones | Ampliar personalImplementar código de barras para lectura de datos | 4836 |
| Atención inicial de enfermería | |||
| No realizada al ubicar el paciente en la consulta | Retraso en el inicio del tratamientoFalta de información clínica en la historia | Instauración de protocolo de acogida | 3648 |
| Atención médica | |||
| Demora enla atención paciente en la consulta | Empeoramiento clínicoMalestar del usuario | Formación específica | 4040 |
| No detección de alergias | Reacción adversa a fármacos | Formación específica | 80 |
| Falta de conciliación de la medicación de base | Empeoramiento de enfermedad previa | Programa piloto de conciliación de la medicación | 48 |
| Exploración física mal realizada | Atención no adecuada | Supervisión de médicos en formación; Mini Clinical Evaluation Exercise | 48 |
| Errores de diagnóstico | Atención no adecuada | Supervisión médicos en formación; Mini Clinical Evaluation Exercise | 48 |
| Laboratorio | |||
| Error de identificación de muestras y pacientes | Confusión de historias clínicas; atención no adecuada | Pulseras identificativas | 36 |
| Incidencias en la extracción con la muestra | Demora del tratamiento necesario | Formación de enfermería | 36 |
| Diagnóstico por la imagen | |||
| No realización de prueba estando indicada | Demora del tratamiento necesario | Supervisión de médicos en formación; Mini Clinical Evaluation Exercise | 36 |
| Tratamiento | |||
| Error de identificación | Paciente recibe un tratamiento que no precisa | Pulseras identificativas | 36 |
| Dosis errónea | Reacción adversa a la medicación | Alarma de peso | 36 |
| Omisión de tratamiento | Demora del tratamiento necesario | 75 | |
| Destino al alta (ingreso) | |||
| Paciente sin indicaciones médicas | Retraso en el inicio del tratamiento | Elaborar lista de comprobación antes del ingreso en planta / conciliación de medicación | 60 |
| Transferencia del paciente a planta en condiciones subóptimas | Empeoramiento clínico durante el trasladoDuplicidad de tratamientos médicos | Elaborar lista de comprobación antes del ingreso en plantaAnotación en la historia de revaloración prealta | 4848 |
El mapa de riesgo propuesto revisa todos los procesos asistenciales involucrados durante la atención urgente y permite su análisis proactivo. Para elaborarlo se utilizó el método de lluvia de ideas y el análisis de datos reactivos. La lluvia de ideas se emplea de forma repetida para la realización de AMFE4, como medida proactiva de seguridad. El análisis de incidentes es más débil para este proceso5. Un punto destacable es la incorporación de los datos declarados por los familiares, dada la importancia de la experiencia del paciente o de los familiares y su contribución al proceso asistencial6.
Analizando la distribución de fallos, causas y efectos, el número más elevado de causas de error se encontró en la atención médica (puede deberse a que es un centro universitario, con médicos en formación), en las exploraciones complementarias (procesos que no se realizan en su totalidad en el SUP, donde participan varios profesionales y espacios) y en el tratamiento (cálculo de dosis por peso en situaciones de estrés).
En cuanto a la versión reducida del mapa de riesgo, destacan la no detección de alergias, la omisión de tratamientos y el traslado de paciente a planta sin indicaciones médicas adecuadas. Se han adoptado medidas como formación y mejora del registro de alergias en la historia clínica informatizada o la instauración de una lista de comprobación antes del traslado de los pacientes. La adopción de medidas correctoras de estos riesgos severos ha conllevado la reducción de otros riesgos de menor impacto.
Como limitación del estudio destaca que es un documento extenso, cuya aplicación es costosa y podría no ser extrapolable a otros centros de diferentes características.
Para concluir, cabe destacar que el mapa de riesgo es una herramienta proactiva que permite gestionar los riesgos. Los resultados servirán para evaluar nuestras actuaciones, identificar problemas y emprender acciones de mejora.
Elisabet Rife Escudero, Gemma Bial Vellve, Isabel de Andrés Yagüe, Susana Ortiz Solsona, Mercedes Jabalera, Esther Álvarez Matesanz, Mercedes Gimeno Mayor, Eva Gargallo Burriel, Yolanda Fernández Santervas, David Muñoz Santanach, Cristina Parra Cotanda, Victoria Trenchs Sainz de la Maza, Jesús Velasco Rodríguez, Josep Munuera del Cerro, Omar Rodríguez Forner, Francisco José Cambra Lasaosa, María Mercedes Molina Carbonell, Carles Luaces Cubells y José Blanco González.