Estudios previos sugieren que el bloqueo neuromuscular (BNM) altera la monitorización del índice biespectral (BIS) en los niños sedados. El objetivo fue analizar la repercusión del uso y suspensión del BNM en la monitorización BIS en niños críticamente enfermos.
MétodosEstudio observacional prospectivo. Se incluyeron los niños que recibían perfusiones intravenosas de vecuronio con monitorización BIS. Se analizaron variables clínicas, diagnósticas, hemodinámicas, sedoanalgesia y relajantes musculares y parámetros del BIS. Se compararon los valores del BIS antes del uso de relajantes neuromusculares, durante su administración, antes de su retirada y durante las 24 h siguientes a su suspensión.
ResultadosTreinta y cinco pacientes (edad mediana 30 meses). El diagnóstico más frecuente fue cardiopatía (85%). Las indicaciones más frecuentes para iniciar relajantes neuromusculares fueron bajo gasto cardiaco (45%) y adaptación a ventilación mecánica (20%). El BNM no produjo cambios significativos en los valores del BIS. Se observó una disminución de los valores del electromiograma a las 6 h (34,9 ± 9,4 vs. 31,2 ± 7; p=0,008) y a las 12 h del inicio de la perfusión de vecuronio (34,9 ± 9,4 vs. 28,6 ± 4,8; p=0,006). Tras retirar el vecuronio hubo un ligero aumento significativo del BIS (de 42,7 ± 11 a 48,4 ± 14,5, p=0,001), así como en las siguientes 6 y 12 h (51,3 ± 16,6; p=0,015). No hubo diferencias en las dosis de sedantes o analgésicos, excepto del fentanilo, que fue disminuido tras retirar el vecuronio.
ConclusiónEl BNM continuo produce pequeños cambios en los valores del BIS sin relevancia clínica, y no altera la monitorización del nivel de conciencia del BIS en los niños críticamente enfermos.
It has been suggested that neuromuscular blockade (NMB) affects the capacity of bispectral index (BIS) monitoring to measure consciousness in sedated children. Our aim was to analyse the impact of NMB on BIS values in critically ill children.
MethodsWe conducted a prospective observational study of children monitored with a BIS system that received a continuous infusion of vecuronium. We analysed data on clinical, diagnostic and haemodynamic variables, sedatives, analgesics, muscle relaxants, and BIS parameters. We compared BIS parameters before the use of a muscle relaxant, during its administration, before its discontinuation and for the 24hours following the end of the infusion.
ResultsThe analysis included 35 patients (median age, 30 months). The most common diagnosis was heart disease (85%). The most frequent indication for initiation of NMB was low cardiac output (45%), followed by adaptation to mechanical ventilation (20%). Neuromuscular blockade did not produce a significant change in BIS values. We found a decrease was observed in electromyography values at 6hours (34.9 ± 9.4 vs. 31.2 ± 7; P=.008) and 12hours after initiation of NMB (34.9 ± 9.4 vs. 28.6 ± 4.8; P=.006). We observed a small significant increase in BIS after discontinuation of NMB (from 42.7 ± 11 to 48.4 ± 14.5, P=.001), and 6 and 12hours later (51.3 ± 16.6; P=.015). There were no differences in the doses of sedatives or analgesics except for fentanyl, of which the dose was lowered after discontinuation of vecuronium.
ConclusionContinuous NMB produces small changes on BIS values that are not clinically significant and therefore does not interfere with BIS consciousness monitoring in critically ill children.
El índice biespectral (BIS) estima el grado de actividad cerebral mediante el análisis matemático de ondas en el encefalograma (EEG) y también procesa información obtenida en el electromiograma (EMG).
El BIS fue introducido por primera vez en 1992 por Aspect Medical Systems. El componente principal del monitor BIS es el análisis biespectral, que evalúa las relaciones de fase de los componentes de la señal medida con un único sensor colocado en la frente del paciente. El BIS es un número adimensional con valor de 0 a 100. En primer lugar, se digitaliza y preprocesa la señal del EEG. El BIS incluye 2 parámetros para la detección del patrón encefalográfico de brote-supresión: la tasa de supresión y el índice QUAZI. Los datos preprocesados se utilizan para calcular la potencia relativa β (una razón de bandas de frecuencia determinadas empíricamente, 30–47Hz y 11–20Hz). Al mismo tiempo, el segundo parámetro, de sincronización de frecuencias rápidas y lentas, o synch-fast-slow, se calcula mediante el análisis biespectral. Por último, todos los parámetros se introducen en el algoritmo de análisis ponderado, que da lugar al índice biespectral1. Los datos del EMG corresponden al rango de 30-50Hz, por lo que se pueden solapar con el BIS.
Inicialmente, el BIS se desarrolló para el cálculo objetivo del nivel de sedación en pacientes bajo anestesia general, pero más adelante se ha comprobado su utilidad en la monitorización del nivel de sedación en pacientes ingresados en la UCI2–4, especialmente en aquellos sometidos a sedación profunda5. Las guías internacionales recomiendan su uso para la monitorización de pacientes tratados con relajantes musculares en los que no es posible la aplicación de escalas clínicas6,7.
El bloqueo neuromuscular (BNM) reduce la actividad electromiográfica. Algunos autores han sugerido que la administración de relajantes musculares también podría reducir los valores del BIS y sobreestimar el nivel de sedación del paciente8. Varios estudios, la mayoría realizados en adultos, han analizado la influencia del BNM en el BIS con resultados contradictorios9–14. Muchos de ellos han demostrado que los relajantes musculares reducían el componente EMG del BIS, reduciendo así el valor de este último8,10,14. No obstante, hay también autores que atribuyen el impacto del BNM en el BIS a una sedación casualmente más profunda en estos casos10,12.
Nuestra hipótesis era que el BNM no altera la capacidad del BIS para monitorizar el nivel de conciencia en niños sedados en unidades de cuidados intensivos pediátricos (UCIP).
El objetivo del estudio era analizar el impacto de la administración y la retirada de BNM en los valores del BIS en niños críticos.
Pacientes y métodosEstudio prospectivo observacional en un hospital terciario de referencia en Madrid, España, en los años 2011 y 2012. Se incluyó a todos los pacientes de un mes a 16 años de edad ingresados en la UCIP en el período de estudio con monitorización BIS y que requirieron perfusión de BNM. Se excluyó a pacientes con una duración de BNP menor de 6 h y a aquellos con convulsiones o encefalopatía capaces de alterar los valores del BIS. El estudio fue aprobado por el comité ético local.
Se recogieron datos epidemiológicos (edad, sexo) y clínicos (motivo de ingreso, enfermedad de base), parámetros hemodinámicos (presión arterial, frecuencia cardiaca, presión venosa central y diuresis), soporte inotrópico, ventilación mecánica e indicación de BNM. La sedoanalgesia se administró conforme al protocolo de la UCIP, que a su vez se adhiere a las recomendaciones de la Sociedad Española de Cuidados Intensivos Pediátricos. El protocolo incluye la rotación de distintos sedantes y analgésicos con el propósito de minimizar los síntomas de abstinencia con la retirada de los opioides o las benzodiacepinas. Se registraron los sedantes y analgésicos administrados, así como sus dosis. En todos los casos, el relajante muscular utilizado fue el vecuronio, siempre a una dosis de 0,1mg/kg/hora.
La monitorización BIS re realizó con un monitor BIS XP® de Aspect Medical Systems y sensores de BIS pediátricos. Los valores BIS se registraron de manera continua, al igual que los valores del EMG, el índice de calidad de señal (ICS), la potencia total y la frecuencia del borde espectral. Se midieron y registraron parámetros BIS, la presión arterial 30 min antes de iniciar el BNM y a las 6, 12 y 24 h de tratamiento. También se midieron y registraron estas variables antes de retirar el BNM y a las 6, 12 y 14 h de su retirada. A la vez se monitorizaron los niveles de dolor y de sedación mediante escalas validadas internacionalmente como la escala COMFORT y la escala analgésica de la OMS, y se ajustó la perfusión de sedantes y analgésicos en base a las puntuaciones obtenidas.
Se definió sedación moderada como un BIS de 40-60 y sedación profunda como un BIS inferior a 4015. Se descartaron los valores de BIS obtenidos cuando el ICS era inferior al 60% o el nivel de impedancia superior a 10 kΩ.
Análisis estadísticoEl análisis de datos se realizó con el software SPSS Statistics versión 19. Se compararon frecuencias mediante la prueba exacta de Fisher y variables cuantitativas mediante la prueba U de Mann-Whitney. También se utilizó la prueba de Wilcoxon para comparar valores del BIS, el EMG, el ICS, la presión arterial y la FC antes y después del BNM. Se analizó la correlación entre variables no paramétricas por medio de la rho de Spearman. El nivel de significación estadística se estableció en p<0,05.
ResultadosSe incluyó a 35 pacientes de una edad media de 30 meses (rango, 2-288 meses), el 52,9% varones. El diagnóstico primario en el 85% de la muestra fue postoperatorio cardiaco, seguido de traumatismo craneal (9%) y bronquiolitis (6%). Las indicaciones más frecuentes para el uso de relajantes musculares fueron inestabilidad hemodinámica (bajo gasto cardiaco, ECMO, taquicardia ectópica de la unión; 49%), adaptación a ventilación mecánica (23%), hipertensión pulmonar (14%) y aumento de la presión intracraneal (6%).
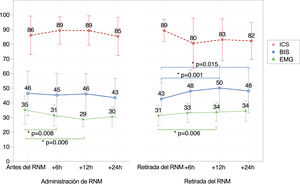
La figura 1 presenta los valores del BIS, el EMG y el ICS. El ICS superó el 80% en todo momento. Los pacientes se encontraban bajo sedación moderada/profunda antes de iniciarse la perfusión de vecuronio (BIS medio, 46,3 ± 14,9). La media del valor del EMG antes de iniciarse la perfusión de vecuronio fue de 34,9 ± 9,4.
Evolución de los valores del BIS, el EMG y el ICS. Valores de BIS: comparación de los valores del BIS en distintos momentos, antes de iniciar la perfusión de RNM y a las 6 horas de tratamiento (p = 0,141); antes de iniciar el RNM y a las 12 horas de tratamiento (p = 0,344); antes de iniciar el RNM y a las 24 horas de tratamiento (p = 0,42); retirada del RNM y 6 horas tras la retirada (p = 0,001); retirada del RNM y 12 horas tras la retirada (p = 0,015).
Valores del EMG: comparación de los valores del EMG en distintos momentos, antes de iniciar la perfusión de RNM y a las 6 horas de tratamiento (p = 0,008); antes de iniciar el RNM y a las 12 horas de tratamiento (p = 0,006); retirada del RNM y 6 horas tras la retirada (p = 0,08); retirada del RNM y 12 horas tras la retirada (p = 0,012). BIS: índice biespectral; EMG: electromiograma; ICS: índice de calidad de la señal; RNM: relajante neuromuscular; *: estadísticamente significativo.
No se observaron cambios significativos en el BIS con la perfusión de vecuronio (fig. 1). En cambio, se observó un cambio pequeño pero significativo en los valores del BIS 6 h (p=0,001) y 12 h después de retirar el relajante muscular (p=0,015).
Se observó una disminución en los valores del EMG a las 6 h (34,9 ± 9,4 vs. 31,2 ± 7; p=0,008) y 12 h de iniciar la perfusión de vecuronio (34,9 ± 9,4 vs. 28,6 ± 4,8; P=.006). Hubo un aumento pequeño pero significativo en el BIS tras la retirada del BNM (de 42,7 ± 11 a 48,4 ± 14,5; p=0,001), así como 6 y 12 h tras su retirada (51,3 ± 16,6; p=0,015). Hubo asimismo un aumento significativo en los valores del EMG tras la retirada del BNM a las 6 h (p=0,08) y a las 12 h (p=0,012). No detectamos ningún otro cambio significativo en los parámetros del BIS.
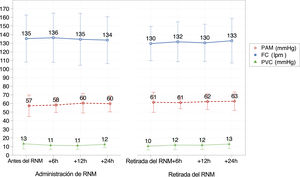
No se encontró una correlación significativa entre los valores BIS y del EMG antes y después del BNM. Tampoco hubo cambios significativos en los parámetros hemodinámicos durante la perfusión o tras la retirada del BNM (fig. 2).
No hubo diferencias en la sedoanalgesia empleada durante ambos períodos ni en su dosis, salvo en la dosis de fentanilo, que se redujo significativamente tras la retirada del BNM (a las 6h, 2,2 ± 1,6 vs. 1,9 ± 1,6; p=0,011 y a las 12 h, 2,2 ± 1,6 vs. 1,7 ± 1,6; p=0,01) (fig. 3).
Cambios en la sedoanalgesia. No hubo diferencias en las dosis de sedantes o analgésicos salvo la dosis de fentanilo, que se redujo de manera significativa tras la retirada del RNM (tras 6 h: 2,2 ± 1,6 vs. 1,9 ± 1,6 [p = 0,011]; tras 12 h: 2,2 ± 1,6 vs. 1,7 ± 1,6 [p = 0,01]). RNM: relajante neuromuscular.
Nuestro estudio demuestra que la administración de relajantes musculares en niños no afecta al BIS significativamente, por lo que este último es un método útil para monitorizar el nivel de sedación en pacientes bajo BNM.
Bruhn observó que tras la administración de BNM a voluntarios, la actividad electromiográfica podía distorsionar el cálculo del BIS9, y más adelante otros grupos de investigación han confirmado estos hallazgos8,13–17. Por el contrario, otros estudios, la mayoría en la población adulta8–16,18–20, no han encontrado cambios significativos en estos valores10,12,17,18.
Weber et al. compararon el efecto en los valores del BIS de una dosis de relajante muscular y de placebo tras la inducción de la anestesia en 40 niños que iban a ser operados. No se encontraron diferencias entre el grupo tratado con relajante muscular y el grupo de control17.
Nuestro estudio se realizó en niños críticamente enfermos. En lugar de analizar el efecto en el BIS de una sola dosis de relajante muscular, estudiamos el efecto de la perfusión continua de BNM y su retirada. Los resultados no mostraron cambios relevantes en el BIS con el uso del BNM, aunque se observó un cambio pequeño y significativo en el BIS tras la retirada del vecuronio. No obstante, aunque el cambio en los valores del BIS fue significativo, el BIS se mantuvo entre 40-60 (sedación moderada).
La mayoría de los estudios publicados previamente que demostraron que los relajantes musculares afectaban al BIS se realizaron en pacientes bajo sedación moderada o en voluntarios conscientes13. Por el contrario, los estudios realizados en pacientes bajo sedación profunda no han encontrado cambios significativos en los valores del BIS21.
Esto podría explicar las discrepancias existentes entre distintos estudios, ya que la actividad EMG probablemente afecta los valores BIS en pacientes conscientes. Con el uso del BNM, la actividad EMG disminuye y causa una caída secundaria en los valores del BIS10. En cambio, nuestros pacientes se encontraban bajo sedación moderada o profunda con actividad EMG reducida antes de iniciarse el BNM. Esta es una explicación probable de por qué la perfusión de vecuronio se asoció a una disminución en el EMG y su retirada a un pequeño aumento en el EMG que no tuvo un impacto significativo en el BIS.
En concordancia con los hallazgos de otros autores8,10,12,14, se observaron cambios estadísticamente significativos en el BIS y el EMG 6 y 12 h después de retirar el BNM. Estos cambios pueden atribuirse en parte a la contracción muscular, pero en base a su pequeña magnitud consideramos que no tienen relevancia clínica a la hora de evaluar el nivel de sedación.
Además, no hubo correlación entre el BIS y los parámetros hemodinámicos (presión arterial y frecuencia cardiaca), como ocurrió en estudios previos22. Una posible explicación es que estos parámetros se ven influenciados por muchos otros factores de diversa naturaleza, y no solo por el grado de sedación o relajación del paciente.
Nuestro estudio tiene varias limitaciones. La muestra era relativamente pequeña, lo que podría reducir la validez estadística de las comparaciones. Además, todos los participantes fueron sometidos a sedación profunda, ya que por motivos éticos nuestra unidad no administra relajantes musculares a pacientes bajo sedación leve. En el estudio tampoco se analizó el grado de relajación muscular8,10,14.
ConclusiónLa perfusión continua de RNM produce pequeños cambios en los valores del BIS en niños críticos bajo sedación moderada/profunda que no tienen relevancia clínica, y por lo tanto no interfiere con la monitorización BIS del nivel de conciencia en estos pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecemos a nuestros colegas de la UCIP del Hospital Gregorio Marañón, quienes contribuyeron voluntariamente a nuestro estudio, sus comentarios y experiencia que fueron de gran utilidad en el proyecto de investigación.







![Cambios en la sedoanalgesia. No hubo diferencias en las dosis de sedantes o analgésicos salvo la dosis de fentanilo, que se redujo de manera significativa tras la retirada del RNM (tras 6 h: 2,2 ± 1,6 vs. 1,9 ± 1,6 [p = 0,011]; tras 12 h: 2,2 ± 1,6 vs. 1,7 ± 1,6 [p = 0,01]). RNM: relajante neuromuscular.](https://static.elsevier.es/multimedia/16954033/0000009300000004/v1_202010030709/S1695403319304266/v1_202010030709/es/main.assets/thumbnail/gr3.jpeg?xkr=ue/ImdikoIMrsJoerZ+w95erwEulN6Tmh1xJpRhO+VE=)


