La enfermedad invasiva por Streptococcus del grupo A (EISGA) es una infección grave en niños, habiéndose comunicado un aumento de incidencia en los últimos años.
ObjetivoEvaluar las características y evolución de la EISGA en niños y determinar cambios en la incidencia o gravedad.
Material y métodosEstudio retrospectivo de niños≤16 años evaluados en un hospital terciario pediátrico de Madrid y diagnosticados de EISGA (junio 2005-julio 2013). Se analizó la epidemiología, clínica, microbiología y tratamiento, evaluándose cambios a lo largo del periodo estudiado y parámetros asociados a gravedad.
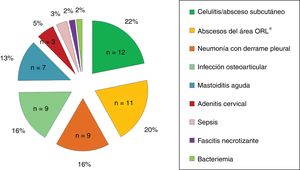
ResultadosSe incluyeron 55 niños con EISGA; 33 (60%) mujeres, con una mediana de 48,5 (20,5-88,9) meses. Los síndromes clínicos más frecuentes fueron celulitis/absceso subcutáneo (21,8%), absceso ORL (20%), neumonía (16,4%), infección osteoarticular (16,4%) y mastoiditis (12,7%). La incidencia de EISGA (casos/105 urgencias/año) aumentó de 5,6 (4,2-7,2) entre junio 2005-mayo 2009 a 18,9 (15,1-26) entre junio 2009-mayo 2013; p=0,057. El 63,6% (n=35) y el 18,2% (n=10) de los pacientes precisaron cirugía e ingreso en UCIP, respectivamente. Los niños en UCIP fueron más pequeños (26,5 vs. 52,6 meses; p=0,116), presentaron proteína C reactiva más elevada (24,5 vs. 10,7mg/dl; p<0,001) y mayor frecuencia de neumonía (60 vs. 7%; p<0,001). En el análisis multivariante solo la proteína C reactiva fue factor de riesgo de ingreso en UCIP (OR: 1,14 [1,004-1,286]; p=0,04). No hubo secuelas.
ConclusionesSe objetivó un aumento de la incidencia de EISGA en niños en nuestro medio, siendo la menor edad, la presencia de neumonía y la proteína C reactiva elevada los parámetros asociados a gravedad en esta serie.
Invasive group A streptococcal disease (iGASD) is a serious infection in children. Several studies have shown an increased incidence in the past years.
ObjectiveTo evaluate the characteristics and outcome of iGASD in children, and to determine changes in incidence or severity.
Material and methodsA retrospective study was conducted on children≤16 years evaluated in a tertiary paediatric hospital in Madrid, and diagnosed with iGASD (June 2005-July 2013). An analysis was made of the demographics, symptomatology, microbiology, and treatment. The changes throughout the period studied were evaluated, as well as parameters associated with disease severity.
ResultsThe study included a total of 55 children with iGASD, with 33 (60%) females, and a median age of 48.5 (20.5-88.9) months. The most frequent clinical syndromes were cellulitis/subcutaneous abscess (21.8%), ENT abscess (20%), pneumonia (16.4%), osteoarticular infection (16.4%), and mastoiditis (12.7%). The incidence of iGASD (cases/105 emergencies/year) increased from 5.6 (4.2-7.2) between June 2005-May 2009 to 18.9 (15.1-26) between June 2009-May 2013; P=.057. Surgery and admission to PICU was required by 35 (63.6%) and 10 (18.2%) patients, respectively. Children in PICU were younger (26.5 vs 52.6 months, P=.116), had a higher C-reactive protein (24.5 vs 10.7mg/dl, P<.001) and higher frequency of pneumonia (60 vs 7%, P<.001). In the multivariate analysis, only C-reactive protein was a risk factor for admission to PICU (OR: 1.14 [1.004-1.286], P=.04). There were no sequelae.
ConclusionsAn increased incidence of iGASD was observed in the children in this study. Lower age, pneumonia, and higher C-reactive protein were associated with disease severity in this series.
Streptococcus ß-hemolítico del grupo A (SBHGA) es un coco grampositivo, anaerobio facultativo, que produce patología muy frecuentemente en niños. Está presente en un alto porcentaje de casos en la orofaringe y la piel1, y puede colonizar estas regiones de forma asintomática o provocar enfermedades, generalmente no invasivas, como amigdalitis, escarlatina o impétigo2. Sin embargo, en ocasiones, esta bacteria puede causar enfermedad invasiva grave, con importante morbimortalidad3.
En los últimos 30 años se ha observado un incremento de la incidencia de las infecciones invasivas por SBHGA en diferentes zonas geográficas4–10, incluyendo cuadros de considerable gravedad clínica2, sin conocerse bien las causas de dicho aumento1,5,10–14. En el año 2002, 11 países europeos iniciaron un proyecto de investigación y vigilancia de enfermedad invasiva por SBHGA (EISGA), al que denominaron Strep-EURO, para conocer la epidemiología de esta enfermedad en nuestro continente. De esta manera, en Europa la incidencia de EISGA varía entre 0,4-4,8/100.000 personas/año, mientras que en EE. UU. está en 3,54/100.000 personas/año, con una tasa de mortalidad en la población infantil entre 0-14%10. España no participó en el Strep-EURO y, dado que la EISGA no es de declaración obligatoria, se desconoce su incidencia en nuestro país6. Además, tampoco se conocen bien otros aspectos de la EISGA en niños en España, como las características epidemiológicas y clínicas, o las diferencias con la población adulta.
Los objetivos de este estudio fueron: 1) Describir las características epidemiológicas, clínicas y microbiológicas de la EISGA en niños en un hospital terciario durante un periodo de 8 años, así como determinar posibles factores de riesgo de gravedad y 2) Analizar posibles cambios en la incidencia y gravedad de esta enfermedad en nuestro medio en el periodo estudiado.
Material y métodosDiseño del estudioEstudio descriptivo, retrospectivo, de niños≤16 años evaluados en un hospital terciario pediátrico de Madrid y diagnosticados de EISGA durante un periodo de 8 años y 2 meses (junio 2005-julio 2013). Se analizaron aquellos niños en los que se pudo confirmar microbiológicamente la EISGA de acuerdo a los criterios establecidos por el Working Group on Severe Streptococcal Infections: detección de SBHGA en una muestra de un compartimento normalmente estéril, con/sin evidencia clínica de enfermedad invasiva15. Se excluyeron los pacientes en los que no pudo confirmarse el aislamiento de SBHGA y aquellos en los que hubo otros agentes etiológicos implicados. El aislamiento e identificación, así como el estudio de sensibilidad a antimicrobianos de SBHGA, se realizó según los procedimientos microbiológicos habituales16. La identificación de los casos se hizo mediante la revisión de historias clínicas en los sistemas de codificación de altas hospitalarias, de acuerdo a los protocolos establecidos por el centro, y a través del registro de muestras del Servicio de Microbiología.
Recogida de datosLos datos epidemiológicos, clínicos y de laboratorio se recogieron mediante la revisión de historias clínicas. Se analizaron los siguientes parámetros: 1) Datos demográficos y epidemiológicos, incluyendo calendario vacunal y enfermedad de base; 2) Parámetros clínicos, como fiebre, clínica al diagnóstico y factores de riesgo para el desarrollo de EISGA descritos previamente5,14,17–19 (varicela o cirugía previa, ingreso hospitalario en los últimos 3 meses, faringoamigdalitis aguda en los últimos 6 meses, infección invasiva en los últimos 12 meses, entre otros) y tratamiento antibiótico ambulatorio previo, durante la enfermedad y tras el alta; 3) Parámetros de laboratorio, como leucocitos totales, porcentaje de neutrófilos, proteína C reactiva (PrCR; valor normal<0,9mg/dl) y procalcitonina (valor normal<0,3ng/ml); 4) Datos microbiológicos, como métodos diagnósticos (cultivo, PCR universal del gen 16SrARN y secuenciación [PCR16S] o detección rápida de antígeno) y sensibilidad antibiótica; 5) Datos de evolución de la enfermedad, incluyendo necesidad y duración del ingreso en la unidad de cuidados intensivos pediátricos (UCIP), duración del ingreso hospitalario, necesidad de cirugía, secuelas y mortalidad asociadas a la EISGA.
Análisis de la incidencia a lo largo del estudioPara evaluar posibles cambios en las características de la EISGA a lo largo del estudio, este se dividió en 2 periodos de tiempo de 48 meses cada uno, a efectos de comparación: P1 (junio 2005-mayo 2009) y P2 (junio 2009-mayo 2013). Para ello, y solo para este análisis específico, excluimos a 2 pacientes diagnosticados entre el 1 de junio y el 31 de julio de 2013. Además, para el análisis de la incidencia se excluyeron los años 2005 y 2013 al no existir un registro completo de todos los meses. Para el cálculo de la incidencia anual se utilizó el número de niños evaluados al año en la Urgencia Pediátrica del hospital, al considerarse un parámetro más objetivo que el total de población asignada al hospital.
Análisis estadísticoLas características demográficas y epidemiológicas se presentaron utilizando estadística descriptiva. Las variables cuantitativas se expresaron como media±desviación estándar (DE) o medianas y rango intercuartílico (RIQ: 25%-75%), según presentasen o no una distribución normal, y las variables cualitativas como porcentajes. Para la realización del análisis comparativo entre las variables cualitativas se utilizó el test de Chi cuadrado o el test exacto de Fisher, y para las variables cuantitativas el test de la t de Student o el test de U-Mann Whitney, según la distribución de cada variable. Para las correlaciones se utilizó el test de Spearman. Se consideró significativo un valor de p<0,05. El análisis estadístico se realizó con el programa SigmaPlot 11.0 (Systas Software, Inc.; San José, CA, EE. UU.).
ResultadosDatos epidemiológicosSe incluyeron un total de 55 niños con el diagnóstico de EISGA; 33 (60%) mujeres, con una mediana de edad de 48,5 (RIQ: 20,5-88,9) meses. La mayoría de los pacientes (87,3%) estaban previamente sanos. Un 20% presentaba algún factor de riesgo para EISGA, siendo el más frecuente faringoamigdalitis aguda en los últimos 6 meses (14,5% del total). Otros factores de riesgo (cada uno de ellos en un caso) fueron infección por varicela en el último mes y la existencia de herida o cirugía previas.
Características clínicas y parámetros de laboratorio al diagnósticoEl 76,4% de los niños tenía fiebre al diagnóstico, y con menor frecuencia odinofagia (18,2%), afectación cutánea (16,4%), despegamiento del pabellón auricular (12,7%), dificultad respiratoria (10,9%) y artralgias (10,9%). El 24% de los niños habían recibido antibioterapia previa. Los síndromes clínicos más frecuentes asociados a EISGA se muestran en la figura 1.
Se realizó hemograma al ingreso en 49 niños, obteniéndose una mediana de 16.100 (RIQ: 10.478-23.725) leucocitos/μL y 75,5 (RIQ: 69,3-87,3)% neutrófilos. Se determinó la PrCR en 42/55 y la procalcitonina en 7/55 pacientes. La mediana de PrCR fue de 11,5 (RIQ: 6,3-21,6) mg/dL, mientras que la media de procalcitonina fue de 3,1 (DE±3,1)ng/mL.
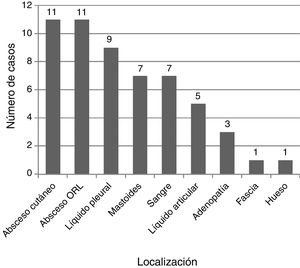
La localización de los diferentes aislamientos microbiológicos se muestra en la figura 2. El método de diagnóstico etiológico más frecuentemente utilizado fue el cultivo convencional (n=47; 85,4%), seguido de PCR16S (n=7; 12,7%) y detección antigénica (n=1; 1,8%; en líquido pleural). El 43% (3/7) de los niños en los que se detectó SBHGA por PCR16S habían recibido antibióticos previamente. Se determinó la sensibilidad antibiótica en 48 aislamientos, siendo el 100% sensibles a penicilina, con solo un (2,1%) aislamiento resistente a ambos, clindamicina y macrólidos.
Tratamiento, evolución clínica y complicacionesDel total de pacientes estudiados, 50 (91%) fueron hospitalizados y el resto fueron tratados de forma ambulatoria. Se obtuvo información sobre el tratamiento antibiótico en 52 (94,5%) niños, de los cuales 47 (90,4%) precisaron antibioterapia intravenosa (iv), con una mediana de duración de 8 (RIQ: 4,2-13) días. El antibiótico iv más frecuentemente administrado fue amoxicilina-clavulánico (40,4%), seguido de cefotaxima (23,4%) y la combinación de cefotaxima con clindamicina (10,6%). En total, 6 niños (11,3%) recibieron clindamicina en combinación antibiótica. En 47/52 (90,4%) pacientes se indicó tratamiento oral (vo) al alta, con una mediana de duración de 7 (RIQ: 7-10) días, siendo amoxicilina-clavulánico (51,1%) y amoxicilina (36,2%) los antibióticos más frecuentes. La mediana de duración de antibioterapia total (iv+vo) fue de 15 (RIQ: 11-21) días.
Se consideró una EISGA más grave aquella que condicionó el ingreso en la UCIP (10/55; 18,2%). De estos 10 niños, el 30% precisaron fármacos inotrópicos y el 20% ventilación mecánica. La media de días de ingreso en UCIP fue 5,4 (DE±4,2). Asimismo, se evaluaron diferentes variables para determinar la existencia de posibles factores de riesgo de ingreso en UCIP, encontrándose que estos niños fueron más pequeños (26,5 vs. 52,6 meses; p=0,12), presentaron mayor neutrofilia (88,5 vs. 74,7%; p=0,001) y una PrCR más elevada (24,5 vs. 10,7mg/dL; p<0,001) (tabla 1). Además, los niños con neumonía y derrame pleural presentaron una mayor probabilidad de ingresar en la UCIP (odds ratio [OR]: 21 [3,74-117,76]; p<0,001). En el análisis multivariante, solo la PrCR demostró ser factor de riesgo de ingreso en la UCIP (OR: 1,14 [1,004-1,29]; p=0,04). No hubo ningún paciente con secuelas ni ningún fallecimiento.
Parámetros epidemiológicos, de laboratorio y clínicos de los pacientes ingresados y no ingresados en la UCIP (n=55)
| Ingresados en UCIP (n=10) | No ingresados en UCIP (n=45) | p | |
|---|---|---|---|
| Características epidemiológicas | |||
| Edad (meses) | 26,5 [19,1-53] | 52,6 [22,8-118,9] | 0,116 |
| Sexo mujer [n (%)] | 8 (80) | 25 (54,5) | 0,284 |
| Presencia enfermedad de base [n (%)] | 0 (0) | 7 (15,5) | 0,328 |
| Parámetros clínicos | |||
| Fiebre | |||
| Presencia [n(%)] | 8 (80) | 34 (75,5) | 1 |
| Temp. máxima (°C) | 39,4 [38,5-39,6] | 38,5 [38-39] | 0,181 |
| Diagnóstico EISGA [n (%)] | <0,001 | ||
| Neumonía con derrame pleural | 6 (60) | 3 (6,7) | |
| Absceso periamigdalino | 1 (10) | 9 (20) | |
| Absceso retrofaríngeo | 1 (10) | 0 (0) | |
| Fascitis necrosante | 1 (10) | 0 (0) | |
| Sepsis | 1 (10) | 1 (2,2) | |
| Celulitis/absceso cutáneo | 0 (0) | 12 (26,7) | |
| Artritis | 0 (0) | 8 (17,8) | |
| Mastoiditis | 0 (0) | 7 (15,5) | |
| Adenitis | 0 (0) | 3 (6,7) | |
| Bacteriemia | 0 (0) | 1 (2,2) | |
| Osteomielitis | 0 (0) | 1 (2,2) | |
| Parámetros de laboratorio | |||
| Leucocitos (céls/μL) | 11.900 [5.100-23.700] | 17.600 [12.375-23.700] | 0,249 |
| Neutrófilos (%) | 88,5 [84,2-93,6] | 74,7 [67-85,3] | 0,001 |
| PrCR (mg/dL) | 24,5±9,5 | 10,7±7,8 | <0,001 |
| Evolución clínica | |||
| Duración hospitalización (días) | 14 [6-26] | 7 [4-11,5] | 0,024 |
| Necesidad de cirugía [n (%)] | 6 (60) | 29 (64,4) | 1 |
| Días ATB iva | 15,5 [6-23] | 7 [3-10] | 0,013 |
| Días ATB totalb | 19,5 [14-23] | 15 [10-20] | 0,061 |
| A/C oral al alta [n (%)] | 4 (40) | 21 (46,7) | 0,741 |
A/C: amoxicilina-clavulánico.
Los datos se expresan como medianas y rango intercuartílico [25-75%] o media±desviación estándar. Los números entre paréntesis representan el porcentaje de sujetos en cada grupo.
En negrita, los resultados significativos de p (valores de p < 0,05).
El 63,6% (n=35) de los pacientes precisaron intervención quirúrgica, siendo estos más mayores (61 vs. 29 meses; p=0,07) y con un periodo de hospitalización y de tratamiento antibiótico más prolongados (18 vs. 13 días; p=0,044). Además, este grupo recibió con menos frecuencia amoxicilina-clavulánico vo al alta (39 vs. 81%; p=0,007). No se encontraron otras diferencias estadísticamente significativas en el resto de variables analizadas (tabla 2).
Parámetros epidemiológicos, de laboratorio y clínicos de los pacientes intervenidos y no intervenidos quirúrgicamente (n=55)
| Pacientes intervenidos quirúrgicamente (n=35) | Pacientes no intervenidos quirúrgicamente (n=20) | p | |
|---|---|---|---|
| Características epidemiológicas | |||
| Edad (meses) | 60,7 [25,8-119] | 29,1 [14,7-61,7] | 0,066 |
| Sexo mujer [n (%)] | 21 (60) | 12 (60) | 1 |
| Presencia enfermedad de base [n (%)] | 5 (14,3) | 2 (10) | 1 |
| Parámetros clínicos | |||
| Fiebre | |||
| Presencia [n(%)] | 26 (74,3) | 16 (80) | 0,749 |
| Temp. máxima (°C) | 38,6 [38,3-39,6] | 38,6 [38-39] | 0,405 |
| Diagnóstico EISGA [n (%)] | 0,144 | ||
| Neumonía con derrame pleural | 7 (20) | 2 (10) | |
| Absceso periamigdalino | 8 (22,8) | 2 (10) | |
| Absceso retrofaríngeo | 1 (2,8) | 0 (0) | |
| Fascitis necrosante | 1 (2,8) | 0 (0) | |
| Sepsis | 0 (0) | 2 (10) | |
| Celulitis/absceso cutáneo | 5 (14,3) | 7 (35) | |
| Artritis | 7 (20) | 1 (5) | |
| Mastoiditis | 3 (8,6) | 4 (20) | |
| Adenitis | 2 (5,7) | 1 (5) | |
| Bacteriemia | 0 (0) | 1 (5) | |
| Osteomielitis | 1 (2,8) | 0 (0) | |
| Parámetros de laboratorio | |||
| Leucocitos (céls/μL) | 15.950 [9.750-23.550] | 16.100 [13.050-24.550] | 0,508 |
| Neutrófilos (%) | 78,4 [70,4-86] | 74,7 [67,3-90,9] | 0,908 |
| PrCR (mg/dL) | 11,5 [6,3-19,1] | 12,1 [6,7-24,2] | 0,660 |
| Evolución clínica | |||
| Duración hospitalización (días) | 9 [5-15] | 6 [4-8] | 0,074 |
| Ingreso en UCIP [n (%)] | 6 (17,1) | 4 (20) | 1 |
| Días ATB iva | 8 [5-15] | 5 [4-6] | 0,029 |
| Días ATB totalb | 17,5 [14-22] | 12,5 [10-16] | 0,044 |
| A/C oral al alta [n(%)] | 12 (38,7) | 13 (81,2) | 0,007 |
A/C: amoxicilina-clavulánico.
Los datos se expresan como medianas y rango intercuartílico [25-75%]. Los números entre paréntesis representan el porcentaje de sujetos en cada grupo.
En negrita, los resultados significativos de p (valores de p < 0,05).
Para determinar si la edad podría tener un impacto en la evolución de la EISGA, se compararon los pacientes menores y mayores de 48 meses, observándose que el grupo de menor edad precisó menos intervenciones quirúrgicas (51,8 vs. 75%; p=0,097), estuvieron hospitalizados más tiempo (9,5 vs. 7 días; p=0,073), recibieron más frecuentemente antibioterapia iv (100 vs. 73,1%; p=0,01) y un mayor tiempo de antibioterapia total (17,3 vs. 13,5 días; p=0,026). Los niños≥48 meses tuvieron con mayor frecuencia absceso periamigdalino (OR: 11,8 [1,4-101,7]; p=0,01).
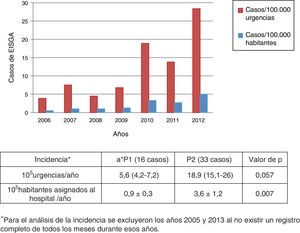
Diferencias en la incidencia y características clínicas de los niños con EISGA a lo largo del periodo de estudioSe objetivó un aumento de la incidencia de EISGA a lo largo del periodo de estudio (tabla 3 y fig. 3).
Incidencia de EISGA anual según las urgencias atendidas y la población asignada al hospital
| Año | N.o de casos EISGA al año | N.o de urgencias | Incidencia urgenciasa | Población (aprox.)b | Incidencia poblaciónc |
|---|---|---|---|---|---|
| 2006 | 3 | 76.386 | 3,9 | 600.000 | 0,5 |
| 2007 | 6 | 79.782 | 7,5 | 600.000 | 1 |
| 2008 | 3 | 66.142 | 4,5 | 300.000 | 1 |
| 2009 | 4 | 58.583 | 6,8 | 300.000 | 1,3 |
| 2010 | 10 | 52.964 | 18,9 | 300.000 | 3,3 |
| 2011 | 8 | 57.766 | 13,8 | 300.000 | 2,7 |
| 2012 | 15 | 52.836 | 28,4 | 300.000 | 5 |
Para comprobar que este aumento de incidencia no se debiera a una mayor detección de bacterias en los hemocultivos, se analizó la tasa de detección de Escherichia coli y Staphylococcus aureus durante los años del estudio, sin objetivarse un aumento de aislamientos/1.000 hemocultivos/año entre P1 y P2 (comunicación personal).
Por último, se compararon los diferentes parámetros epidemiológicos, de laboratorio, de gravedad y evolución de los niños según los periodos definidos (P1 y P2), sin encontrarse diferencias significativas entre ellos (tabla 4).
Parámetros epidemiológicos, de laboratorio y clínicos según el periodo de estudio (n=53)a
| P1 (junio 2005-mayo 2009) (n=16) | P2 (junio 2009-mayo 2013) (n=37) | p | |
|---|---|---|---|
| Características epidemiológicas | |||
| Edad (meses) | 56,6 [13,5-80,1] | 43,4 [24,7-108,7] | 0,72 |
| Sexo mujer [n (%)] | 8 (50) | 24 (64,9) | 0,368 |
| Presencia enfermedad de base [n (%)] | 1 (6,2) | 5 (13,5) | 0,655 |
| Parámetros de laboratorio | |||
| Leucocitos | 14.300 [13.050-23.350] | 16.500 [9.600-23.700] | 0,748 |
| Neutrófilos [n(%)] | 75,5 [72,1-92,5] | 75 [68-86] | 0,385 |
| PrCR (mg/dL) | 9,8 [5,1-19,3] | 11,6 [8-21,9] | 0,679 |
| Parámetros clínicos | |||
| Fiebre | |||
| Presencia [n(%)] | 11 (68,7) | 30 (81,1) | 0,475 |
| Temp. máxima (°C) | 38,8 [38,1-39] | 38,5 [38-39,5] | 0,940 |
| Diagnóstico EISGA [n (%)] | 0,722 | ||
| Celulitis/absceso cutáneo | 3 (18,7) | 9 (24,3) | |
| Absceso periamigdalino | 3 (18,7) | 7 (18,9) | |
| Neumonía con derrame pleural | 3 (18,7) | 6 (16,2) | |
| Mastoiditis | 3 (18,7) | 4 (10,8) | |
| Artritis | 3 (18,7) | 3 (8,1) | |
| Adenitis | 0 (0) | 3 (8,1) | |
| Sepsis | 1 (6,2) | 1 (2,7) | |
| Bacteriemia | 0 (0) | 1 (2,7) | |
| Fascitis necrosante | 0 (0) | 1 (2,7) | |
| Absceso retrofaríngeo | 0 (0) | 1 (2,7) | |
| Osteomielitis | 0 (0) | 1 (2,7) | |
| Diagnóstico microbiológico | |||
| Técnica utilizada [n (%)] | 0,062 | ||
| Cultivo convencional | 15 (93,7) | 30 (81,1) | |
| PCR | 0 (0) | 7 (18,9) | |
| Antígeno | 1 (6,2) | 0 (0) | |
| Evolución clínica | |||
| Duración hospitalización (días) | 7 [3-15] | 7,5 [4-13] | 0,982 |
| Ingreso en UCIP [n (%)] | 3 (18,7) | 7 (18,9) | 1 |
| Días ATB ivb | 7 [3-13] | 7 [4-12] | 0,778 |
| Días ATB totalc | 16 [10-23] | 15 [11-19,5] | 0,522 |
| A/C oral al alta [n (%)] | 5 (31,2) | 20 (54) | 0,22 |
A/C: amoxicilina-clavulánico.
Los datos se expresan como medianas y rango intercuartílico [25-75%]. Los números entre paréntesis representan el porcentaje de sujetos en cada grupo.
Se dividió el tiempo del estudio en 2 periodos de tiempo iguales (48 meses cada uno), a efectos de comparación, estableciéndose P1 (junio 2005-mayo 2009) y P2 (junio 2009-mayo 2013). Para ello, y solo para este análisis, excluimos a 2 pacientes que fueron diagnosticados de EISGA entre el 1 de junio y el 31 de julio de 2013.
Los principales datos de este estudio fueron los siguientes: 1) Se objetivó un aumento en la incidencia de EISGA en niños en nuestro medio en los últimos años; 2) Este aumento de incidencia observado no se asoció con una variación de otros parámetros epidemiológicos, microbiológicos o de los síndromes clínicos de la EISGA; 3) La EISGA presentó una importante gravedad, con un elevado porcentaje de pacientes que precisaron ingreso en UCIP e intervención quirúrgica, siendo los factores asociados a mayor gravedad la edad menor de 48 meses, el diagnóstico de neumonía con derrame y la PrCR; 4) La resistencia antibiótica de SBHGA frente a macrólidos y clindamicina se mantuvo muy baja a lo largo del estudio.
La incidencia de EISGA parece estar aumentando en los últimos años en todo el mundo, como así lo evidencian algunos estudios recientes realizados en niños10,12,18 y adultos3,7,18,19. No obstante, la epidemiología de la EISGA no se conoce bien en la mayoría de los países, incluido el nuestro, al no existir un sistema de vigilancia adecuado14, por lo que los datos de incidencia son muy limitados, sobre todo en niños. En nuestra serie de casos, la incidencia a lo largo del estudio se triplicó, pasando de 5,6 a 18,9 casos/105 urgencias pediátricas/año, a diferencia de lo observado en un estudio reciente realizado en un hospital pediátrico de Barcelona, donde no se objetivó un aumento de la incidencia de EISGA durante los 6 años analizados20. La incidencia en el segundo periodo por 105 habitantes/año fue de 3,6 casos/105, muy similar a la obtenida por Montes et al.6 en España (3,11 casos/105 habitantes), pero inferior a la de EE. UU. (5,3 casos/105 habitantes/año), aunque superior a la media observada en otros países europeos como Suecia (2,1 casos/105 habitantes en 2012)1 o Finlandia (2,5 casos/105 habitantes entre 2006-2010)10.
Las causas de este incremento de incidencia de la EISGA no son bien conocidas, pero el aumento de factores de riesgo o la mejoría de las técnicas microbiológicas, como la PCR, podrían ser algunas de ellas. La varicela ha sido, clásicamente, uno de los factores de riesgo más importantes para el desarrollo de EISGA en niños2,10,21, especialmente de infección cutánea invasiva grave22. Pero, tanto en nuestro estudio como en otros recientes20,23, no parece que la varicela haya aumentado en incidencia, en relación con una mejor cobertura vacunal frente a esta infección24. Las técnicas moleculares han demostrado una mayor rentabilidad diagnóstica frente a ciertos microorganismos con respecto a las técnicas convencionales, especialmente si se han administrado antibióticos previamente25,26. También se ha objetivado un aumento de la precisión en el diagnóstico de neumonías con empiema producidas por SBHGA en niños, tanto con la utilización de técnicas moleculares27 como de detección antigénica28,29. En nuestro hospital, la PCR16S se introdujo en el año 2009, realizándose un 19% de los diagnósticos de EISGA mediante esta técnica en P2. Debido a que muchas de las infecciones fueron supurativas y que, al menos, el 43% de los niños diagnosticados mediante PCR16S habían recibido antibioterapia previa, la realización de técnicas diagnósticas moleculares podría haber sido importante para el aumento en el diagnóstico de EISGA. Sin embargo, no se ha objetivado un cambio aparente de síndromes clínicos específicos, ni de aislamiento de otras bacterias, ni diferencias epidemiológicas claras entre ambos periodos, por lo que el aumento de incidencia podría estar relacionado con otros factores no estudiados. Así, numerosos estudios han objetivado un aumento de la gravedad de la EISGA producida por ciertos genotipos en niños6,10,14,23,30–32, y otros autores han observado que la incidencia de EISGA podría relacionarse con la susceptibilidad de grupos de población a dichas cepas33.
El síndrome clínico más frecuentemente asociado a la EISGA en este estudio fue la infección de piel y partes blandas, al igual que en numerosos estudios previos6,10,20,34. No obstante, de forma global, fueron las infecciones del área ORL las más prevalentes de esta serie. A diferencia de otras series, solo existió un caso de bacteriemia primaria10,14,24,34,35, un caso de fascitis necrosante y ningún fallecimiento10,20,32, lo que podría relacionarse con la baja incidencia de varicela y con las diferencias de presentación clínica según la edad (menos fascitis necrosante y shock tóxico en<10 años)33,36, o por los avances tecnológicos en las UCIP y el abordaje multidisciplinar de estos pacientes23.
La EISGA es una infección que puede producir una alta morbilidad, y un elevado porcentaje de pacientes pueden precisar cirugía y/o ingreso en UCIP. Este estudio, uno de los más extensos realizados en nuestro país, aporta datos objetivos sobre la gravedad de la EISGA en niños en nuestro medio. De esta manera, el 18% de los pacientes con EISGA ingresó en la UCIP y un 63,5% precisó algún tipo de cirugía. Estos datos son similares a los de otras series pediátricas donde el porcentaje de ingreso en UCIP osciló entre 19-57%10,24,35 y el de necesidad de cirugía entre el 43-64%10,24,32,35. No obstante, en la serie de Barcelona, y pese a la proximidad geográfica, el porcentaje de ingresos en UCIP fue significativamente mayor (32,7%), mientras que el porcentaje de procedimientos quirúrgicos fue muy inferior (34,6%) al de la serie de Madrid20, explicado, posiblemente, por el hecho de que hubiera una mayor proporción de niños con enfermedades cutáneas crónicas. Es importante recalcar que, tanto una menor edad como la presencia de neumonía, fueron factores de gravedad en este estudio, similar a lo observado por otros autores5,18,23,24, lo que indica que, ante una EISGA en niños pequeños o con neumonía, debería considerarse un abordaje más agresivo. Una mayor PrCR al ingreso también demostró ser factor independiente de riesgo de ingreso en UCIP, como en otros estudios13,20,32. A pesar de esta importante gravedad, no parece que ni la presentación clínica ni la evolución de esta enfermedad hayan cambiado en nuestro medio en los últimos años.
Por último, en nuestra serie se objetivó un porcentaje de resistencia muy bajo de SBHGA frente a macrólidos y clindamicina, en comparación con otros estudios6,17. A pesar de que en España la utilización de antibióticos puede ser elevada37, existe un importante esfuerzo por desarrollar protocolos, planes estratégicos y cursos de formación para la buena utilización de los antimicrobianos38,39. En este sentido, en este estudio se observó que los niños que precisaron cirugía recibieron más frecuentemente un antibiótico oral de menor espectro que los que no precisaron cirugía. La razón para esta diferencia no está clara, aunque puede significar una diferente política de utilización de antibióticos.
Las limitaciones de este estudio son su diseño retrospectivo, el pequeño tamaño muestral y el haber sido realizado en un único centro, lo que limita la potencia estadística y dificulta la generalización de los datos. Además, no se realizó análisis de serotipos o factores de virulencia de las cepas de SBHGA, por lo que no podemos saber si este factor microbiológico pudo haber variado a lo largo del estudio, o haber influido en la gravedad de la EISGA. No obstante, constituye el mayor estudio sobre EISGA en niños publicado hasta la fecha en nuestro país junto con el de Arias-Constantí et al.20 y aporta datos muy valiosos sobre su situación actual en nuestro medio, lo que ayudará al diseño de futuros estudios para el mejor conocimiento de esta enfermedad. Conscientes de su importancia, se creó en el año 2015 una red para el estudio de la EISGA en pediatría en la Comunidad de Madrid.
En conclusión, este estudio sobre EISGA en niños objetiva un aumento de su incidencia en nuestra área en Madrid. Esta enfermedad continúa representando una patología que puede ser muy grave, con un elevado porcentaje de ingresos en UCIP y de necesidad de cirugía. Dada la heterogeneidad de los estudios publicados hasta la fecha, sería interesante realizar un registro prospectivo de EISGA, multicéntrico, nacional, que permitiera evaluar adecuadamente su epidemiología, factores de riesgo y gravedad, así como determinar las características de las cepas aisladas en estos niños.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Queremos agradecer a nuestras compañeras Elena María Rincón López y Begoña Santiago García, de la Sección de Enfermedades Infecciosas Pediátricas, su apoyo continuado y sus consejos durante el estudio; a Carlos Sánchez-Carrillo y a Mercedes Marín, del Servicio de Microbiología y Enfermedades Infecciosas, su colaboración aportando datos sobre hemocultivos y pruebas moleculares y sus valiosas correcciones, y a José María Bellón Cano, de la Unidad de Apoyo al Diseño de Proyectos y Análisis Estadístico del Instituto de Investigación Sanitaria del Gregorio Marañón (IISGM), su ayuda en el análisis estadístico.
Presentación en congresos: Presentado parcialmente como comunicación oral en el 33rd Annual Meeting of the European Society for Paediatric Infectious Diseases (ESPID). Leipzig, Alemania. 12-16 mayo de 2015.