En Uruguay hay escasas comunicaciones en relación a las características epidemiológicas y clínicas de la enfermedad por arañazo de gato (EAG) en niños.
ObjetivoDescribir las características clínicas de los niños hospitalizados en el Hospital Pediátrico, Centro Hospitalario Pereira Rossell con EAG.
Pacientes y métodosEstudio descriptivo, retrospectivo, realizado entre el 01-01-2004 y el 31-12-2008. Se describen manifestaciones clínicas, tratamiento y evolución.
ResultadosFueron hospitalizados 15 niños. Todos presentaron adenopatías regionales, 8 presentaron fiebre prolongada. Presentaron compromiso hepático y/o esplénico 13. Ninguno falleció ni presentó secuelas.
ConclusionesSe recomienda incluir en la valoración de niños con fiebre prolongada y adenopatías la ecografía abdominal y la búsqueda de esta etiología.
There are few communications as regards the epidemiology and clinical features of cat scratch disease (CSD) in Uruguayan children.
ObjectiveTo describe the clinical features in hospitalised children at Pereira Rossell Children′s Hospital with CSD.
Patients and methodsA descriptive, retrospective study between 01/01/04 and 12/31/08. Clinical features, treatment and evolution were analysed.
ResultsThere were 15 hospitalised children. All had regional lymphadenitis, 8 had prolonged fever; 13 had liver and/or splenic involvement. No patient died or had sequelae.
ConclusionsIt is important to search for this aetiology in children with prolonged fever and lymphadenitis. Abdominal ultrasound is an important diagnostic step.
La enfermedad por arañazo de gato (EAG) es una enfermedad infecciosa benigna producida por Bartonella henselae1–5. El vector suele ser un gato menor de un año. Su incidencia es variable4, y su presentación clínica habitual en pacientes inmunocompetentes es fiebre y adenomegalias1,3–9.
En Uruguay no se dispone de datos epidemiológicos ni de métodos de diagnóstico serológico. Es probable que esto contribuya a la baja sospecha diagnóstica y al subdiagnóstico de la enfermedad6.
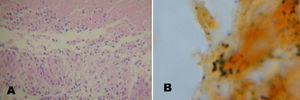
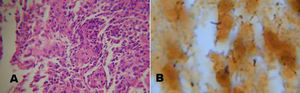
El objetivo del estudio fue describir las características clínicas y evolutivas de una cohorte de niños hospitalizados con EAG (figs. 1 y 2).
Se incluyeron los niños hospitalizados en el Hospital Pediátrico, Centro Hospitalario Pereira Rossell (HP- CHPR), ubicado en Montevideo (Uruguay), entre el 1 de enero de 2004 y el 31 de diciembre de 2008, con diagnóstico de egreso de EAG. Este es el centro pediátrico de referencia nacional, con un promedio de ingresos de 12.000 niños por año. Los datos se obtuvieron del sistema de registro informatizado del hospital y de las historias clínicas.
Para el diagnóstico se utilizaron los criterios de Margileth: 1) noción de contacto con gato; 2) serología negativa para otras causas de adenopatía, aspirado estéril de adenopatía, y/o lesiones hepáticas/esplénicas; 3) serología positiva para B. henselae, y 4) biopsia ganglionar con inflamación granulomatosa o tinción de Warthin-Starry positiva.
Se consideró caso confirmado cuando se cumplieron 3 criterios8. Se consideró caso probable cuando se cumplieron los criterios 1 y 2 de Margileth.
La serología fue realizada mediante IFI en el Hospital de Niños Ricardo Gutiérrez de Buenos Aires, República Argentina. Para la confirmación diagnóstica se consideró infección aguda la detección de IgM o un título de IgG ≥1:125.
Los estudios anatomopatológicos se realizaron en el Laboratorio de Patología Clínica del CHPR.
Se describen las siguientes características: edad, sexo, noción de contacto con gato, tipo de manifestaciones clínicas, tratamiento indicado y evolución. Se consideró fiebre prolongada aquella cuya duración fue igual o superior a dos semanas8.
ResultadosSe incluyeron 15 niños. La mediana de edad fue 8,3 años (rango 1–14 años); la mayoría varones (n=10).
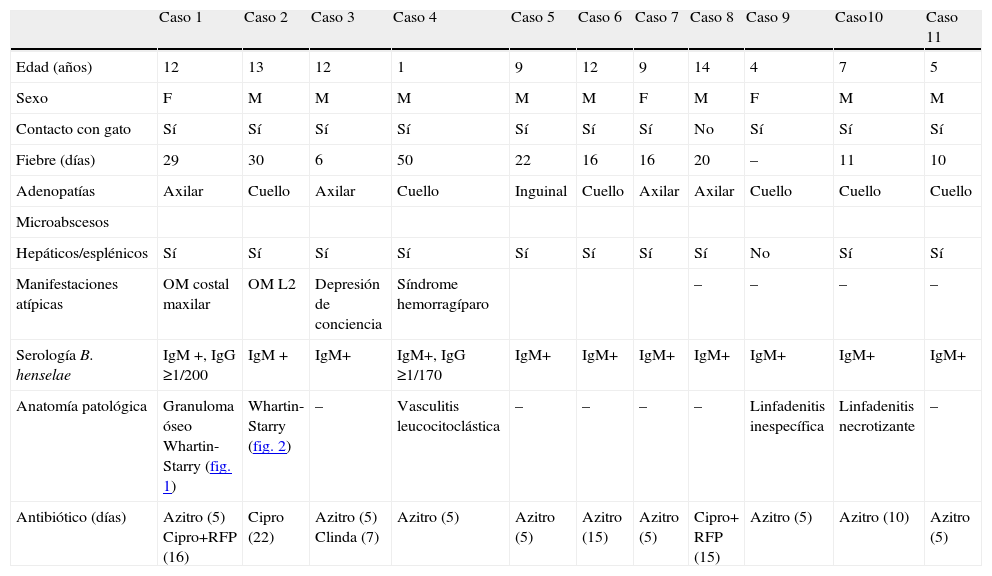
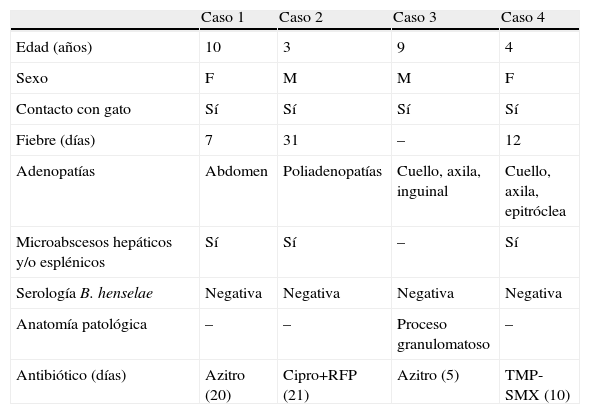
La tabla 1 muestra las características clínicas de los 11 niños con confirmación diagnóstica y en la tabla 2 se presentan los 4 niños con diagnóstico probable.
Características clínicas de los casos confirmados
| Caso 1 | Caso 2 | Caso 3 | Caso 4 | Caso 5 | Caso 6 | Caso 7 | Caso 8 | Caso 9 | Caso10 | Caso 11 | |
| Edad (años) | 12 | 13 | 12 | 1 | 9 | 12 | 9 | 14 | 4 | 7 | 5 |
| Sexo | F | M | M | M | M | M | F | M | F | M | M |
| Contacto con gato | Sí | Sí | Sí | Sí | Sí | Sí | Sí | No | Sí | Sí | Sí |
| Fiebre (días) | 29 | 30 | 6 | 50 | 22 | 16 | 16 | 20 | – | 11 | 10 |
| Adenopatías | Axilar | Cuello | Axilar | Cuello | Inguinal | Cuello | Axilar | Axilar | Cuello | Cuello | Cuello |
| Microabscesos | |||||||||||
| Hepáticos/esplénicos | Sí | Sí | Sí | Sí | Sí | Sí | Sí | Sí | No | Sí | Sí |
| Manifestaciones atípicas | OM costal maxilar | OM L2 | Depresión de conciencia | Síndrome hemorragíparo | – | – | – | – | |||
| Serología B. henselae | IgM +, IgG ≥1/200 | IgM + | IgM+ | IgM+, IgG ≥1/170 | IgM+ | IgM+ | IgM+ | IgM+ | IgM+ | IgM+ | IgM+ |
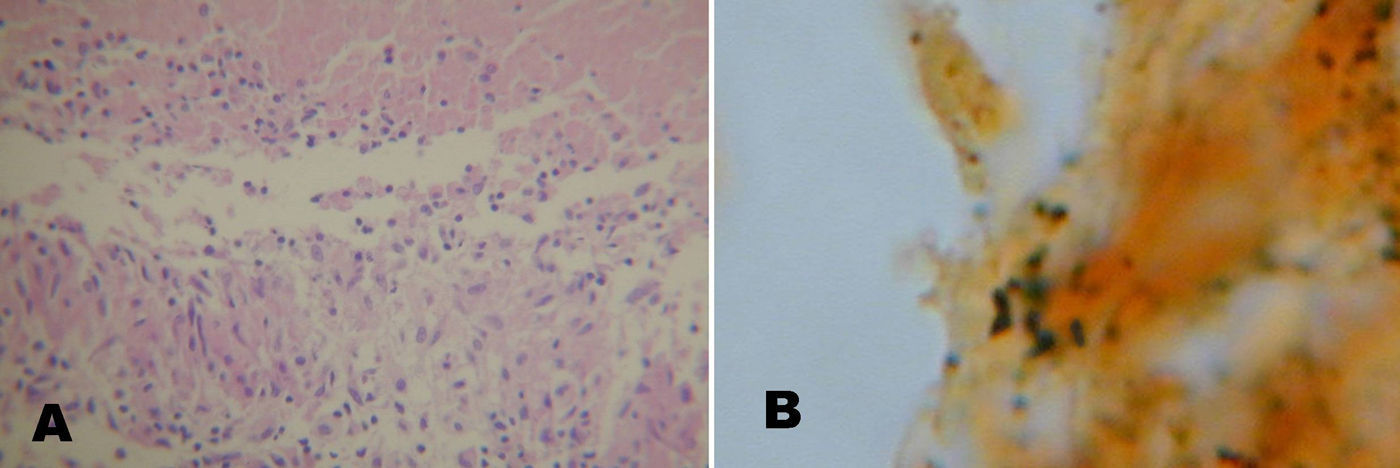
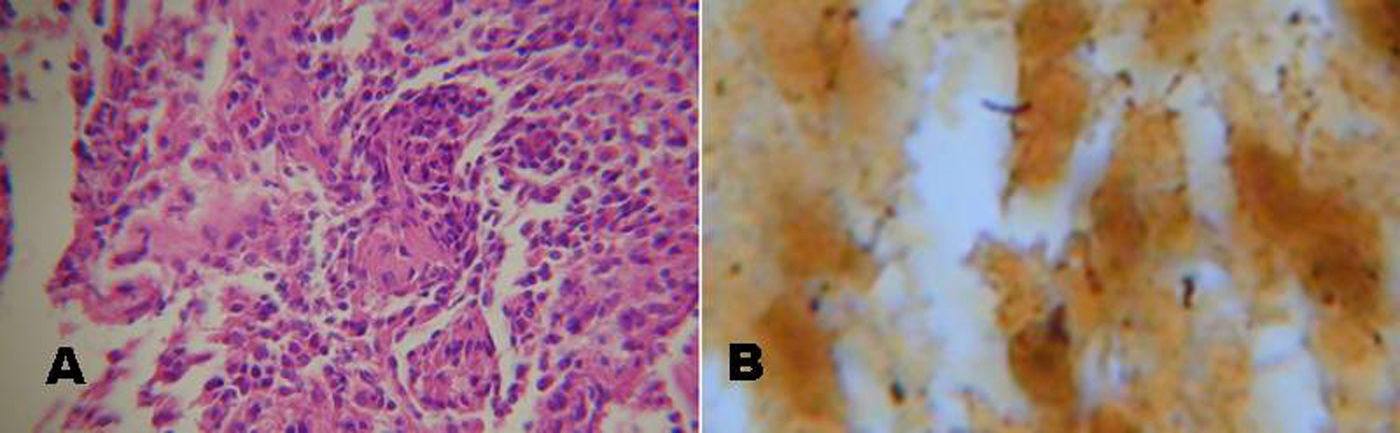
| Anatomía patológica | Granuloma óseo Whartin-Starry (fig. 1) | Whartin-Starry (fig. 2) | – | Vasculitis leucocitoclástica | – | – | – | – | Linfadenitis inespecífica | Linfadenitis necrotizante | – |
| Antibiótico (días) | Azitro (5) Cipro+RFP (16) | Cipro (22) | Azitro (5) Clinda (7) | Azitro (5) | Azitro (5) | Azitro (15) | Azitro (5) | Cipro+ RFP (15) | Azitro (5) | Azitro (10) | Azitro (5) |
Azitro: azitromicina; Cipro: ciprofloxacina; Clinda: clindamicina; F: femenino; M: masculino; OM: osteomielitis; L2: segunda vértebra lumbar; RFP: rifampicina. Todos los pacientes presentaron hemocultivos estériles y pruebas serológicas negativas para citomegalovirus, virus de Epstein Barr, virus de inmunodeficiencia humana y Toxoplasma gondii. El caso 3 se interpretó inicialmente como una encefalitis lo que fue descartado por la evolución y los exámenes complementarios: líquido cefalorraquídeo con citoquímico normal, bacteriológico estéril, investigación de Herpesvirus y Enterovirus por reacción en cadena de polimerasa negativos; tomografía computarizada de cráneo normal.
Características clínicas de los casos probables
| Caso 1 | Caso 2 | Caso 3 | Caso 4 | |
| Edad (años) | 10 | 3 | 9 | 4 |
| Sexo | F | M | M | F |
| Contacto con gato | Sí | Sí | Sí | Sí |
| Fiebre (días) | 7 | 31 | – | 12 |
| Adenopatías | Abdomen | Poliadenopatías | Cuello, axila, inguinal | Cuello, axila, epitróclea |
| Microabscesos hepáticos y/o esplénicos | Sí | Sí | – | Sí |
| Serología B. henselae | Negativa | Negativa | Negativa | Negativa |
| Anatomía patológica | – | – | Proceso granulomatoso | – |
| Antibiótico (días) | Azitro (20) | Cipro+RFP (21) | Azitro (5) | TMP-SMX (10) |
Azitro: azitromicina; Cipro: ciprofloxacina; F: femenino; M: masculino; RFP: rifampicina; TMP-SMX: trimetoprim-sulfametoxazol. El paciente 3 presentó pápula en el sitio de inoculación y conglomerado ganglionar locorregional. Todos los pacientes presentaron hemocultivos estériles y pruebas serológicas negativas para citomegalovirus, virus de Epstein Barr, virus de inmunodeficiencia humana y Toxoplasma gondii.
Destacamos que de los casos confirmados 1 presentó lumbalgia (caso 2), 2 astenia y adinamia (casos 5 y 10) y 1 vómitos (caso 4). De los casos sospechosos 1 se presentó con dolor abdominal (caso 1). Ningún paciente presentó diarrea, hepatitis o ictericia. En un solo paciente (caso 1 de los confirmados) se sospechó clínicamente endocarditis infecciosa siendo el ecocardiograma normal. No hubo manifestaciones oculares o retinianas y ningún paciente se presentó con un síndrome de Parinaud.
En esta serie no hubo casos fatales ni secuelas.
DiscusiónLa fiebre acompañada de adenopatías representa la forma de presentación habitual de la EAG5. En esta serie 13/15 presentaron fiebre, siendo prolongada en 8. Todos los pacientes tenían adenopatías.
La orientación diagnóstica se basó en la presencia de fiebre prolongada, adenopatías regionales, antecedente de contacto con gatos y presencia de microabscesos hepáticos y/o esplénicos.
El diagnostico se confirma mediante serología, reacción en cadena de polimerasa (RCP), histología y/o cultivo1,8.
El cultivo de muestras de sangre, ganglios linfáticos y otros tejidos carece de utilidad debido a que B. henselae crece muy lento en medios habituales4. La RCP en muestras de ganglio, biopsia o fluidos corporales es la prueba mas sensible y especifica8,10. Permite diferenciar especies de Bartonella, subespecies y cepas6.
En esta serie el diagnóstico se confirmó por serología en 9 niños y por serología más estudio anatomopatológico en dos. La serología por inmunofluorescencia indirecta (IFI) o ensayo por inmunoabsorción ligado a enzima, permite detectar IgG e IgM, específicas. En los primeros 10 a 14 días la serología puede ser negativa, desarrollándose posteriormente títulos detectables e inmunidad de por vida4. La técnica de IFI tiene mayor sensibilidad y especificidad para detectar tanto IgG como IgM4.
Se destaca la importancia de realizar biopsia de ganglio linfático o de lesiones viscerales en casos seleccionados con formas sistémicas de enfermedad. El estudio anatomopatológico puede mostrar el típico granuloma con necrosis central, y la tinción argéntica de Whartin-Starry los bacilos pleomórficos en las zonas de necrosis4,8,11,12.
Presentaron formas atípicas con compromiso hepático y/o esplénico 13 de 15 niños. Estas formas son esperables en el 5 a 25% de los casos4. La elevada frecuencia de estas manifestaciones constituye un sesgo en esta cohorte dado que se trata de niños hospitalizados con formas más graves de enfermedad. El compromiso hepatoesplénico se comprobó mediante ultrasonografía destacando la baja incidencia de síntomas abdominales. Se recomienda la evaluación abdominal con estudios imagenológicos en niños con fiebre prolongada. Aunque la tomografía computarizada es el estudio recomendado, la ecografía a cargo de un profesional experimentado tiene elevado rendimiento9,13,14. Estas lesiones tienen un curso benigno, autolimitado en 1–5 meses15. La ecografía es útil en el seguimiento. Las manifestaciones vinculadas a diseminación hematógena, son poco frecuentes. La osteomielitis unifocal, de vértebras y/o cráneo, representa un reto diagnóstico y terapéutico. En esta serie dos niños presentaron osteomielitis; uno de ellos multifocal6.
Actualmente se le da mayor relevancia a B. henselae como causa de encocarditis con hemocultivo negativo16 por lo que ante un paciente con fiebre prolongada estaría indicado realizar un ecocardiograma.
En pacientes inmunocompetentes la EAG generalmente es autolimitada. El tratamiento es controvertido1,4,5,7. En las formas típicas se recomienda azitromicina durante 5 a 7 días17,18. La evidencia disponible para el tratamiento de formas atípicas es escasa y deriva de comunicación de series de casos8. En la selección del antibiotico se debe considerar el estado inmunológico del paciente y la forma de presentación clínica8,19. En pacientes inmunodeprimidos20,21 y en aquellos con compromiso ocular20,22, endocárdico19, hepático15, encefálico23,24 y óseo25 se han comunicado beneficios de la asociación de rifampicina con claritromicina, gentamicina, ciprofloxacina, cotrimoxazol, o doxiciclina5,15. En esta serie todos los niños recibieron antibióticos y evolucionaron a la curación sin secuelas.
En resumen, en regiones con problemas de acceso a los métodos serológicos, el diagnóstico de EAG requiere un alto índice de sospecha, en todo niño que presente fiebre prolongada y adenomegalias.
En estos niños se recomienda realizar en forma sistemática ecografía de abdomen.
Se destaca la importancia del laboratorio de patología clínica en el diagnóstico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Al Dr. Eduardo Luis López, Director de la Carrera de Especialista en Infectología Pediátrica de la Facultad de Medicina de la Universidad de Buenos Aires y Jefe de la Unidad de Infectología del «Hospital de Niños Ricardo Gutierrez», Buenos Aires (Argentina) por haber posibilitado el estudio de los niños que se hospitalizaron en el Centro Hospitalario Pereira Rossell.