En niños, los resultados que muestran asociación entre la presencia de hiperlaxitud articular generalizada (HAG) y trastornos digestivos funcionales (TDF) son limitados y polémicos.
ObjetivoDeterminar la asociación entre HAG y TDF y la búsqueda de factores de riesgo para la HAG en niñas de una Institución Educativa Pública de Tuluá, Colombia.
Pacientes y métodosLas escolares completaron el Cuestionario de Roma IV para identificar TDF. Cada niña con diagnóstico de algún TDF fue apareado con control sano de la misma edad. La laxitud articular se evaluó según el puntaje de Beighton y se consideró HAG cuando fue ≥ 4. Se comparó la prevalencia de HAG en niñas con y sin TDF.
ResultadosEn el estudio participaron 921 niñas entre los 10 y 18 años de edad. Doscientas diecinueve (23,8%) niñas presentaron algún TDF. Fueron analizadas 169 niñas con TDF y 169 niñas controles sanas. No hubo diferencias significativas en la HAG entre las niñas con y sin diagnóstico de algún TDF (OR=1,12 IC95%=0,71-1,77 p=0,5838) ni se presentaron factores de riesgo.
ConclusiónEn este estudio no se logró determinar asociación entre HAG y la presencia de TDF, ni ningún factor de riesgo.
Although results show an association between the presence of generalised joint hypermobility (GJH) and functional gastrointestinal disorders (FGIDs) in children, they are limited and controversial.
ObjectiveTo determine the association between GJH and FGIDs and the search for risk factors for GJH in girls from a Public Educational Institution of Tuluá, Colombia.
Patients and methodsThe students completed the Rome IV Questionnaire to identify FGIDs. Each girl with a diagnosis of some FGIDs was matched with a healthy control of the same age. Joint laxity was assessed according to the Beighton score and was considered as GJH when it was ≥ 4. The prevalence of GJH was compared in girls with and without FGIDs.
ResultsOut of a total of 921 girls between 10 and 18 years of age that participated in the study, 219 (23.8%) of them had some FGIDs. The analysis was performed on a total of 169 girls with FGIDs and 169 healthy control girls. There were no significant differences in GJH between girls with and without a diagnosis of some FGIDs (OR=1.12: 95% CI; 0.71-1.77, P=.5838), nor were there any risk factors.
ConclusionIn this study, no relationship or any risk factor was found between GJH and the presence of FGIDs.
La hiperlaxitud articular generalizada (HAG) es definida como un aumento de la movilidad en varias articulaciones, determinada por aumento de la elasticidad del tejido conectivo1. Epidemiológicamente se utiliza la prueba de Beighton para identificar la HAG2, la cual ha demostrado una reproducibilidad de moderada a alta3,4, además, proporciona como auto-informe una evaluación válida y confiable5. La prevalencia de HAG en niños, con un puntaje de Beighton ≥ 4/9 está entre un 19,2% y 58,9%6–10, estando asociada al sexo femenino9–11 a la menor edad2,8,10,12–14, a la raza no caucásica10, a malnutrición6,9,13 a mayor actividad física6,9 a mayor estado socioeconómico6 y a mayor grado universitario materno9. La prevalencia de trastornos digestivos funcionales (TDF) en niños entre los 4 y 18 años de edad, según los actuales criterios de Roma IV, está entre un 21.2% y 25.0%, siendo los más frecuentes el estreñimiento funcional y la dispepsia funcional15,16.
En adultos, se ha demostrado que los síntomas digestivos funcionales están asociados a HAG, a síndrome de HAG (SHAG) y a síndrome de Ehlers-Danlos del tipo HAG (SED-HAG)17–24. La mayoría de los adultos con SED-HAG reportan síntomas digestivos, entre los más comunes se encuentran dolor epigástrico y estreñimiento22. En niños, los resultados que muestran asociación entre la presencia de TDF y SHAG, son limitados y polémicos25,26. La mayoría de los estudios realizados buscando esta asociación entre TDF y SHAG en niños y adultos, fueron realizados en pacientes que consultaron por síntomas digestivos18,19,21–24. Solo una investigación analizó la asociación entre TDF y SHAG a nivel poblacional24. Este trabajo no encontró asociación entre SHAG y TDF. Esos resultados aún no han sido replicados y hasta el momento, ninguna investigación analiza esta asociación usando los Criterios de Roma IV. En vista de los recientes trabajos que muestran una asociación entre ciertas glicoproteínas tales como glicoproteína-tenascina-X y las alteraciones de la función gástrica27, se considera importante realizar estudios que permitan demostrar si los TDF y la HAG están asociadas en niños a nivel poblacional, lo que podría explicar una fisiopatología común entre los trastornos del tejido conectivo y los TDF, lo que ayudará a entender la patogenia de los TDF que aún no está totalmente elucidada. Las posibles implicaciones de esta asociación excederían la edad pediátrica ya que un porcentaje de niños con TDF se convierten en adultos con TDF. El objetivo de esta investigación es identificar la asociación entre HAG y TDF y la búsqueda de factores de riesgo para la HAG en niñas de una Institución Educativa Pública de Tuluá, Colombia.
Pacientes y métodosEstudio de casos y controles pareados llevado a cabo entre el 27 de febrero y el 16 de mayo de 2018, en una Institución Educativa Pública Femenina del municipio de Tuluá, que se encuentra en la región central del Valle del Cauca, Colombia (219.138 habitantes). Inicialmente a niñas entre 10 y 18 años de edad les fue realizado el Cuestionario para Síntomas Digestivos Pediátricos Roma IV en español (QPGS-IV), que ha sido validado previamente por nuestro grupo de investigación28. Fueron excluidas las niñas que presentaron por encuesta trastornos orgánicos. Posteriormente fueron incluidas las niñas que presentaron algún TDF (casos), las cuales fueron apareadas con otras niñas de similar edad y grado escolar, que no reunieron los criterios para presentar algún TDF (controles). A ambos grupos de niñas, les fue realizada la prueba de Beighton para diagnosticar HAG2. Fueron recogidos datos sociodemográficos como raza, edad teniendo en cuenta si eran escolares o adolescentes, antecedentes de TDF en la familia y variables antropométricas como peso, talla y circunferencia de la cintura.
Según los Criterios de Roma IV fueron clasificadas en síndrome de vómito cíclico, náuseas y vómito funcional, síndrome de rumiación, aerofagia, dispepsia funcional, síndrome de intestino irritable, migraña abdominal, dolor abdominal no especificado de otra manera, estreñimiento funcional e incontinencia fecal funcional no retentiva. Según la prueba de Beighton las niñas con un puntaje ≥4/9 fueron diagnosticadas como HAG. Las niñas fueron divididas según grupos de edad, en escolares (10-12 años) y en adolescentes (13-18 años); según raza, en mestizas, afrodescendientes, blancas e indígenas; según la OMS en obesas, con sobrepeso, eutróficas, desnutridas moderadas o desnutridas graves, y según Vargas29 en obesas abdominales.
Los resultados son presentados como frecuencia (porcentaje) y promedio (desviacion estándar). Los datos fueron analizados en Stata 15, usando el chi cuadrado de Pearson o la prueba exacta de Fisher cuando fueron requeridas. Un análisis univariado, bivariado y multivariado por regresión múltiple fue realizado para investigar los posibles efectos sobre las variables de interés y el diagnóstico de HAG. Las asociaciones fueron calculadas por la proporción de probabilidades (OR) con su intervalo de confianza (IC) al 95%. Fue considerada una p<0,05 como significativa estadísticamente.
Los representantes legales de los niños participantes firmaron un consentimiento informado y todos los niños participantes firmaron un asentimiento informado. Esta investigación tuvo la aprobación del Comité de ética de la Universidad del Valle y la Rectoría de la Institución Educativa Pública Femenina.
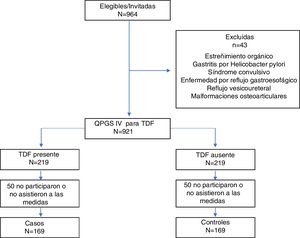
ResultadosGeneralidades. Fueron invitadas 964 niñas de 12,1±1,4 años de edad (rango 10-18 años) entre cuarto y octavo grado y a quienes firmaron el consentimiento informado de sus representantes legales junto con el asentimiento informado de las niñas, les fue realizado el Cuestionario para Síntomas Digestivos Pediátricos Roma IV en español (QPGS-IV). Fueron excluidas 43 niñas que presentaron por encuesta patologías como estreñimiento orgánico, gastritis por Helicobacter pylori, síndrome convulsivo, enfermedad por reflujo gastroesofágico, reflujo vesicoureteral y malformaciones osteoarticulares. Fueron reclutadas 219 niñas que presentaron algún TDF, que fueron apareadas con otras niñas de similar edad, sexo y grado escolar, que no reunieron los criterios para presentar algún TDF. A ambos grupos de niñas, les fueron tomadas las medidas de laxitud articular por medio de la prueba de Beighton. 50 niñas de cada grupo no asistieron a dichas medidas, quedando para el análisis final 169 niñas con TDF (casos) y 169 niñas sin TDF (controles) (fig. 1).
Características generales. Fueron incluidas 169 niñas con TDF (12,2±1,3 años) y 169 niñas sin TDF (12,4±1,5 años) entre los 10 y 17 años de edad, con predominio en ambos grupos de los niños entre los 10 y 12 años de edad, de raza mestiza, eutróficos y sin TDF intrafamiliares. En la tabla 1 se recogen las variables analizadas en ambos grupos, sin evidenciarse diferencias significativas. En las 338 niñas, los TDF más comunes en orden de frecuenia fueron el estreñimiento funcional (EF), el síndrome de vómito cíclico y la dispepsia funcional (DF) (tabla 2). Veintiun niñas presentaron 2 TDF, siendo las principales ssuperposiciones, el EF y la aerofagia (1,8%), el EF y el síndrome de rumación (1,5%) y el EF y la DF (1,2%).
Características generales de los casos y controles
| TDFs | Controles | p | |
|---|---|---|---|
| n=169 | n=169 | ||
| Variables Sociodemográficas | |||
| Edad (años) | 12,3+/-1,4 | ||
| Grupos de edad (años) | |||
| Escolares (10-12) | 92 (54,4) | ||
| Adolescentes (13-18) | 77 (45,6) | ||
| Raza | |||
| Mestiza | 80 (47,3) | 81 (47,9) | 0,50 |
| Afrodescendiente | 70 (41,4) | 71 (42,0) | |
| Blanco | 12 (7,2) | 13 (7,7) | |
| Indígena | 7 (4,1) | 4 (2,4) | |
| Variables Nutricionales | |||
| Según IMC | |||
| Con malnutrición | 66 (39,0) | 57 (33,7) | 0,18 |
| Sin malnutrición | 103 (61,0) | 112 (66,3) | |
| Según TE | |||
| Con talla alterada | 2 (1,2) | 0 (0,0) | 0,25 |
| Sin talla alterada | 167 (98,8) | 169 (100,0) | |
| Según circunferencia de la cintura | |||
| Con obesidad abdominal | 7 (4,1) | 5 (3,0) | 0,39 |
| Sin obsesidad abdominal | 162 (95,9) | 164 (97,0) | |
| Variables Familiares | |||
| TDFs intrafamiliar | |||
| Si | 3 (1,8) | 4 (2,4) | 0,5 |
| No | 166 (98,2) | 165 (97,6) |
TDFs=trastornos digestivos funcionales; IMC=índice de masa corporal; TE=talla para la edad
Los datos se expresan como media±desviación estándar o como n (%)
Diagnósticos de los trastornos digestivos funcionales
| Total | 338 (100,0) |
|---|---|
| Sin TDF | 169 (50,0) |
| Con TDF | 169 (50,0) |
| TDF asociados a náuseas y vómito | 40 (11,8) |
| Aerofagia | 9 (2,7) |
| Náuseas y vomito funcional | 13 (3,9) |
| Náusea funcional | 2 (0,6) |
| Vómito funcional | 11 (3,3) |
| Síndrome de rumiación | 3 (0,8) |
| Síndrome de vómito cíclico | 15 (4,4) |
| TDF asociados a dolor abdominal | 31 (9,2) |
| Dispepsia funcional | 14 (4,1) |
| Síndrome de distress postprandial | 13 (3,9) |
| Síndrome de dolor epigástrico | 1 (0,3) |
| Síndrome de intestino irritable | 9 (2,7) |
| SII con estreñimiento | 1 (0,3) |
| SII con diarrea | 0 (0,0) |
| SII mixto | 6 (1,8) |
| SII sin clasificar | 2 (0,6) |
| Migraña abdominal | 4 (1,2) |
| Dolor abdominal funcional no especificado de otra manera | 4 (1,2) |
| TDF asociados a la defecación | 98 (29,0) |
| Estreñimiento funcional | 98 (29,0) |
| Incontinencia fecal no retentiva | 0 (0,0) |
| Con 2 TDF | 21 (6,2) |
TDF=trastornos digestivos funcionales; SII=síndrome de intestino irritable
Los datos se expresan como n (%)
Asociaciones con HAG y factores de riesgo. El 44,1% de todas las niñas presentaron HAG por medio de la prueba de Beigthon; 45,6% en el grupo con TDF (casos) y 42,6% en el grupo sin TDF (controles) (OR=1,12 IC95%=0,71-1,77 p=0,5838). En el análisis multivariante no se encontraron diferencias significativas entre las niñas con y sin HAG (tabla 3).
Análisis multivariante de las niñas con y sin HAG
| HAG | |||
| Presente | Ausente | ||
| 149 (44,1) | 189 (55,9) | ||
| OR | IC95% | p | |
| Variables Sociodemográficas | |||
| Grupos de edad | 0,71 | 0,45-1,12 | 0,1297 |
| Raza | 1,20 | 0,76-1,90 | 0,3959 |
| Variables Nutricionales | |||
| Malnutrición según IMC | 0,8 | 0,49-1,28 | 0,3364 |
| Talla alterada según TE | n/a | ||
| Obesidad abdominal según circunferencia de la cintura | 1,49 | 0,67-3,33 | 0,2789 |
| Variables Familiares | |||
| TDF intra-familiares | 0,95 | 0,13-5,71 | 0,9474 |
| TDF | 1,12 | 0,71-1,77 | 0,5838 |
| TDF asociados a náuseas y vómito | 0.89 | 0.41-1.89 | 0.7543 |
| Aerofagia | 2.69 | 0.55-17.10 | 0.1563 |
| Náuseas y vomito funcional | 1.15 | 0.30-4.20 | 0.8032 |
| Náusea funcional | n/a | ||
| Vómito funcional | 0.76 | 0.15-3.16 | 0.6847 |
| Síndrome de rumiación | 2.69 | 0.13-160.55 | 0.4040 |
| Síndrome de vómito cíclico | 2.02 | 0.60-7.20 | 0.1933 |
| TDF asociados a dolor abdominal | 0.64 | 0.25-1.53 | 0.2817 |
| Dispepsia funcional | 0.74 | 0.18-2.61 | 0.6158 |
| Síndrome de distress postprandial | 0.84 | 0.20-3.06 | 0.7708 |
| Síndrome de dolor epigástrico | n/a | ||
| Síndrome de intestino irritable | 0.38 | 0.03-2.11 | 0.2267 |
| SII con estreñimiento | n/a | ||
| SII con diarrea | n/a | ||
| SII mixto | 0.67 | 0.05-4.85 | 0.6515 |
| SII sin clasificar | n/a | ||
| Migraña abdominal | 1.34 | 0.09-18.95 | 0.7676 |
| Dolor abdominal funcional no especificado de otra manera | 0.44 | 0.008-5.74 | 0.4811 |
| TDF asociados a la defecación | 1.09 | 0.64-1.86 | 0.7154 |
| Estreñimiento funcional | 1.09 | 0.64-1.86 | 0.7154 |
HAG=hiperlaxitud articular generalizada; IMC=índice de masa corporal; TE=talla para la edad; TDF=trastornos digestivos funcionales; SII=síndrome de intestino irritable; n/a=no aplica
Los datos ausencia o presencia de HAG se expresan como n (%)
Este estudio en niñas entre 10 y 17 años de edad no encontró asociación entre la presencia de TDF según los Criterios de Roma IV en español e HAG. Estos resultados son contrarios a lo descrito por Kovacic et al.25, quienes en un grupo de niños y adolescentes de una Clínica de TDF, principalmente con síndrome de intestino irritable y dispepsia funcional, encuentran 10,03 veces más oportunidad (IC95%=5,26-19,13 p=0,001) para presentar HAG que los adolescentes sanos de la población general y proponen, que una matriz alterada del tejido conectivo pudiere estar asociada a la fisiopatología de los TDF. Estos datos son consistentes a los previamente reportados por nosotros, pero en niños escolares de ambos géneros y con diagnóstico de TDF de acuerdo a los Criterios de Roma III9. Nuestros resultados no pueden ser comparados con lo descrito por Chelimsky et al.21, quienes en niñas con Síndrome Benigno de Hiperlaxitud Articular, no encontraron disfunción del sistema nervioso autónomo. La combinación de los hallazgos del estudio de Kovacic et al.25 y los estudios realizados en adultos que consultan por trastornos digestivos19,20,22–24, sugieren que cuando está presente la asociación HAG y TDF, se limita a pacientes que consultan debido a que la severidad de sus comorbilidades explica el desarrollo de los TDF; así mismo, sugieren la ausencia de una anormalidad orgánica que pudiera explicar esta asociación.
Nuestros resultados de prevalencia para presentar HAG en este grupo de niñas con y sin TDF fue del 44,1%; datos superiores al 32,9% de las niñas de nuestro otro trabajo de investigación de casos y controles de Cali, Colombia (2.445.281 habitantes)9; e inferiores a los descritos por Kovacic et al.25 en Estados Unidos, del 56,0%. Estas diferencias en las prevalencias las podríamos entender debido no solamente a las características poblacionales, etnicas y regionales, sino también al sexo, edad y cuestionario utilizado para identificar los TDF. Esta prevalencia global para HAG, está dentro del rango de otros estudios a nivel internacional que es relatada entre un 19,2% y 60,7%6–10.
Nosotros en este estudio, no encontramos asociación entre HAG y ninguna de las variables analizadas. En el caso de HAG y EF, que fue la principal causa de TDF en este grupo de niñas con una prevalencia del 29,0%; Reilly et al.20, demuestran que la HAG es mucho más alta en niños del género masculino con estreñimiento de tránsito lento (ETL), sugiriendo que una alteración en la síntesis del tejido conectivo puede jugar papel en la etiología del ETL. Sin embargo, hay que recordar que el ETL, es una condición orgánica y no funcional. Igualmente, Kajbafzadeh et al.26, en niños con otra patología orgánica, en este caso urológica, la disfunción para miccionar, reportan que el estreñimiento es más frecuente en pacientes masculinos con HAG que sin HAG. En nuestro estudio previo de casos y controles en niños de Cali, Colombia9, encontramos que asociación entre el género femenino y la menor edad se asociaron con la HAG. En la población general, se han encontrado asociaciones entre HAG y mayor nivel socioeconómico6, así como al sexo femenino9,10, a la menor edad2,8,10,12–14, a la raza no caucásica8, a malnutrición6,9,13, a mayor actividad física6, y a mayor grado universitario materno10.
Algunas de las fortalezas de este estudio incluyen el haber utilizado la misma metodología propuesta para FINDERS (Functional International Digestive Epidemiological Research Survey Group) de nuestro estudio previo realizado con la versión anterior de los Criterios de Roma11, el que las niñas fueron evaluadas por personal entrenado para la realización de la prueba de Beighton, el uso de cuestionarios validados para diagnosticar TDF en español y el contexto de nuestra investigación que nos permitió obtener datos de niños de la comunidad sin el sesgo de selección inherente a los patrones de consulta. Entre las debilidades del estudio están que solo se incluyeron niñas, de solo una Institución Educativa Pública más no junto con una Institución Educativa Privada, a las que no se les preguntaron sobre otras posibles comorbilidades que pudieran ser útiles para revisar el impacto de la HAG y los TDF; y que son niñas que asisten al colegio y no a consulta médica.
En conclusión, en este estudio de niñas entre 10 y 17 años de edad de una Institución Pública Educativa no se encontró asociación entre HAG y la presencia de TDF según los Criterios de Roma IV en español. Tampoco hemos podido identificar ningún factor de riesgo en las variables estudiadas para padecer HAG, por lo que parece necesario otro tipo de estudios que involucren niños que asistan a consultorios médicos especializados que pudieran sugerir si la laxitud del tejido conectivo se relaciona con los TDF de intensidad severa, así como la existencia de comorbilidades, que los lleva a asistir a una consulta médica.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses
Este artículo hace parte de una Tesis del Programa de Doctorado en Medicina Clínica y Salud Pública de la Universidad de Granada. Granada, España. Línea de investigación: Fisiopatología de las enfermedades médico-quirúrgicas.