El yodo es un oligoelemento cuyo déficit provoca diferentes complicaciones agrupadas bajo el nombre de trastornos por déficit de yodo. La ingesta de alimentos ricos en yodo es la única vía de administración del mismo. Se considera déficit leve de yodo una yoduria inferior a 100μg/l; aumentando la posibilidad de trastornos por déficit de yodo.
ObjetivoDeterminar la prevalencia de déficit de yodo en los niños de 6 años de la provincia de Lleida.
MétodosEstudio trasversal de selección aleatoria, en niños escolarizados en la provincia de Lleida. Tras la aceptación, se cumplimentó un cuestionario y se realizó un análisis de orina para determinar el nivel de yodo.
ResultadosInclusión de 328 niños (5 sin muestra de orina), 46,8% varones, 54,27% en escuelas públicas, 17,2% inmigrantes y 40,95% utilizaba el comedor escolar. El 62,42% comía pescado 2 o más veces a la semana, sal yodada el 60,98% y el 90,65% leche diariamente. La yoduria media se situó en 234,4μg/l (DT=133,7). El déficit de yodo fue establecido al 9,29% (6,12–12,45%) de la muestra, relacionándose significativamente con el tipo de centro (concertado o público), origen del niño, sal yodada, consumo de pescado y leche.
ConclusionesLa prevalencia de déficit leve de yodo en Lleida es inferior a la de estudios parecidos anteriores, mostrando unos buenos parámetros nutricionales. El déficit de yodo es superior en niños inmigrantes, aunque se presentan modificaciones nutricionales que pueden establecer mejoras superiores a la de la población autóctona.
Iodine is a dietary element, a deficiency of which leads to complications grouped with the name Iodine Deficiency Disorders (IDD). The intake of foods rich in iodine is the only route of iodine administration. Iodine is considered to deficient when its concentration is less than 100μg/L in urine, thus increasing the possibility of IDD.
AimTo determine the prevalence of iodine deficiency in 6-year-old school children in the region of Lleida.
MethodsA randomised cross-sectional study of 6-year-old school children in the area of Lleida was selected. After the acceptance, a questionnaire had to be filled in and a urine sample was collected to determine the urinary iodine.
ResultsA total of 328 subjects were included (5 without urine sample), 46.8% boys, 54.27% in public schools, 17.2% immigrants and 40.95% had lunch at school. The majority (62.42%) ate fish twice or more a week, 60.98% used iodised salt and 90.65% drank milk daily. The iodine mean was 234.4μg/l (SD=133.7). Only 9.29% (6.12–12.45%) had iodine deficiency which was associated to the type of school the children attended (private or public), immigrant origin, iodised salt, fish and milk nutrition.
ConclusionsThe prevalence of iodine deficiency in Lleida is lower than in previous publications, shown by the good nutrition parameters. The shortage of iodine is higher in immigrant boys, although better nutrition measures could be taken to improve their situation.
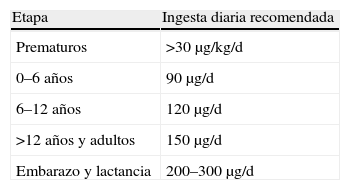
El yodo es un oligoelemento básico en nuestra alimentación, fundamental para la síntesis de las hormonas tiroideas1. Éstas son esenciales para el desarrollo del cerebro durante la etapa fetal y en el periodo posnatal, a la vez que tienen efecto sobre todos los tejidos del organismo. A pesar de ser un oligoelemento o micronutriente (necesario en muy pequeñas cantidades en nuestra dieta) no podemos almacenarlo y esto nos obliga a consumirlo diariamente. Cantidades recomendadas que oscilan entre 90–300μg diarias son suficientes para mantener un correcto balance de yodo (tabla 1)2. Las principales fuentes dietéticas de yodo (con más o menos variaciones) las encontramos en los productos marinos (pescado, marisco y algas) y la sal yodada.
Deficiencias de yodo (leves o graves) durante el periodo fetal y en los primeros años de vida1,3 pueden condicionar la aparición de un conjunto de manifestaciones que se agrupan bajo el título de trastornos por déficit de yodo (TDY): aumento de mortalidad infantil, bocio neonatal, hipotiroidismo y alteración de la capacidad intelectual4. Tan importante es el grado de deficiencia como el periodo de la vida en que se produce. Actualmente la deficiencia nutricional de yodo es la principal causa de retraso mental prevenible en el mundo5.
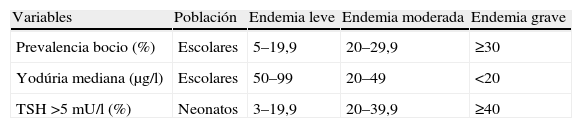
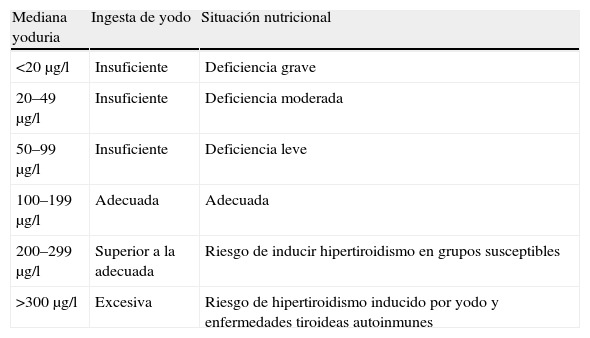
Una serie de indicadores nos marcan la situación de endemia de déficit de yodo y su gravedad. Entre ellos, el más utilizado es la yoduria de la población; se considera una nutrición deficiente en yodo si la mediana de la yoduria en aquella población es inferior a 100μg/l y nutrición suficiente si es superior a dicha cifra4,6. Otros parámetros que nos ayudan a definir la deficiencia de yodo (DY) y su gravedad quedan recogidos en las tablas 2 y 35.
Índices de gravedad de la situación de endemia
| Variables | Población | Endemia leve | Endemia moderada | Endemia grave |
| Prevalencia bocio (%) | Escolares | 5–19,9 | 20–29,9 | ≥30 |
| Yodúria mediana (μg/l) | Escolares | 50–99 | 20–49 | <20 |
| TSH >5mU/l (%) | Neonatos | 3–19,9 | 20–39,9 | ≥40 |
TSH: thyroid-stimulating hormone.
Fuente: WHO/UNICEF/ICCIDD.
Valores de yoduria para la clasificación nutricional de la ingesta de yodo en la población general
| Mediana yoduria | Ingesta de yodo | Situación nutricional |
| <20μg/l | Insuficiente | Deficiencia grave |
| 20–49μg/l | Insuficiente | Deficiencia moderada |
| 50–99μg/l | Insuficiente | Deficiencia leve |
| 100–199μg/l | Adecuada | Adecuada |
| 200–299μg/l | Superior a la adecuada | Riesgo de inducir hipertiroidismo en grupos susceptibles |
| >300μg/l | Excesiva | Riesgo de hipertiroidismo inducido por yodo y enfermedades tiroideas autoinmunes |
Fuente: Iodine Status Worldwide. WHO Global Database on Iodine Defciency. WHO 2004.
A pesar que tradicionalmente se sigue considerando España, en el contexto europeo, como país con DY7,8 y que periódicamente se hacen llamadas a resolver esta deficiencia con medidas de salud pública9, parece que no está ampliamente instaurado el hábito de consumir sal yodada. La yodación de la sal está reconocida como medida eficaz para eliminar o minimizar la DY5 debido al uso tan extendido de este producto en la cocina. Recientemente se presentó una campaña por parte del Ministerio de Sanidad y Consumo con escasa repercusión mediática10. Por otro lado, algunos estudios señalan otras fuentes no controladas de yodo como amortiguadoras de la DY11,12.
Desde 1995 la Sociedad Española de Endocrinologia y Nutrición, a través del grupo de trabajo de TDY, viene recomendando la realización de estudios para conocer la prevalencia de la DY en nuestro país para lanzar las recomendaciones necesarias en cuanto a yodoprofilaxis2.
Con una prevalencia de DY en escolares en el curso 1998–1999 en la zona de Cádiz del 28,2%13 y una gran variabilidad de endemia entre las diferentes comunidades autónomas en España antes del año 19937, numerosos estudios que describen la situación de la prevalencia de la DY en nuestro entorno empiezan a desmentir la situación referida de deficiencia12–16. De igual manera, las actualizaciones periódicas sobre el estado nutricional de yodo y sus consecuencias, a nivel europeo, apuntan en esta dirección17.
El objetivo de este estudio es conocer la prevalencia de la DY en la población pediátrica escolarizada de 6 años en las comarcas de Lleida, tomando como indicador la concentración de yodo en orina6. Conocer las características poblacionales y hábitos alimentarios de la muestra para estudiar las posibles asociaciones con el déficit de yodo.
El hecho de escoger a la población de estudio de esta edad responde a la escasez de trabajos descriptivos que se han recogido en la literatura; justamente en una población (la pediátrica) que, juntamente con la de las mujeres gestantes, forman los grupos diana en la lucha contra la DY. Por otra parte, la población escogida puede reflejar con teórica seguridad los hábitos nutricionales de sus núcleos familiares.
Material y métodoEstudio epidemiológico descriptivo transversal a partir de un universo de estudio que incluye a toda la población escolarizada de 6 años de la provincia de Lleida. El tamaño de la muestra fue calculado para estimar un IC con un error tipo 1 o significación del 95%. El objetivo principal no preveía el contraste de hipótesis por lo que no era necesario el cálculo del tamaño de muestra para estas pruebas. No obstante, en el desarrollo del estudio, se realizaron diferentes contrastes de hipótesis aunque estos no fueran el objetivo principal. En dichos contrastes estadísticos se fijó la significación (error tipo 1) al 95%. En cuanto al error tipo 2 o potencia estadística, depende el tamaño de cada contraste específico. Se calculó que una muestra de 332 niños es suficiente para estimar mediante un IC al 95% (amplitud total del 7%, estimación puntual del 10% y tasa de no respuesta del 15%), la proporción de niños con un déficit de yodo en orina en el ámbito. Se seleccionó aleatoriamente cada uno de los centros de los 240 existentes (en total 3.755 niños), facilitados por el Departament d’Educació de la Generalitat de Catalunya. La recogida de muestras se realizó entre marzo y junio de 2006.
Se registró el sexo, etnia/país de origen, encuesta alimentaria básica orientada a conocer el consumo de sal yodada y de pescado por un lado (fuentes más importantes de yodo) y a la vez, el consumo de leche y la utilización habitual del comedor escolar (no se conoce si se utiliza sal yodada en dichos comedores). Además, se obtiene una muestra aislada de orina y se determina la yoduria. Previamente a la realización de la encuesta y a la obtención de la muestra de orina, se obtuvo el consentimiento informado de los padres para la autorización de la participación de sus hijos en el estudio.
El método utilizado para la determinación de la yoduria consiste en la obtención de una muestra aislada de orina de primera hora de la mañana. Recogida en bote de orina estéril y obtención de 2 alícuotas de 2cc (muestra procesable y muestra centinela). Congelación hasta el tratamiento de la muestra. Determinación del yodo con el método de persulfato amónico18 (modificación del método clásico de Benotti, que comporta un cambio en la utilización del ácido clorhídrico por persulfato amónico como agente oxidante y para eliminar las sustancias inferferentes). Como estándar se ha utilizado el yodato potásico y se ha efectuado la lectura colorimétrica a 420nm. Dentro de la misma serie se ha obtenido un coeficiente de variación del 12% y entre series diferentes el CV es el 15,5%. Los análisis se efectuaron en el Laboratori d’Hormones de l’Hospital Clínic de Barcelona.
Las variables categóricas se describieron a partir del cuenteo de efectivos y porcentajes, las variables continuas se analizaron a partir del cuenteo de efectivos, la media y la DE, también se describió a partir de la mediana dada la asimetría de la variable. Se contrastó la igualdad de medias de yoduria a partir de la transformación logarítmica (normalización de la variable) y los contrastes t-Student y ANOVA, según se requiriera. Los contrastes de igualdad de proporciones se realizaron a partir de la prueba chi cuadrado. La asociación cruda entre el déficit de yodo y cada uno de los factores se estudió a partir del cálculo de la OR cruda y su IC. Se ajustó un modelo logístico multivariante para contrastar qué variables se asociaban estadísticamente al déficit de yodo, se comprobó la calibración del modelo a partir de la prueba Hosmer & Lemeshow, el poder discriminador se estudió a partir del estadístico C. Se fijó una significación del 95%. Se estudió la significación estadística de las interacciones entre 2 factores para todos los pares posibles.
ResultadosAnálisis descriptivo de la cohorteLa muestra quedó constituida por 328 niños de los colegios seleccionados; el 46,8% de ellos eran varones; 54,27% escolarizados en colegios públicos y el 17,2% inmigrantes. No se obtuvo la medición de yodo para 5 individuos (el análisis de déficit de yodo se realizó sobre 323 niños).
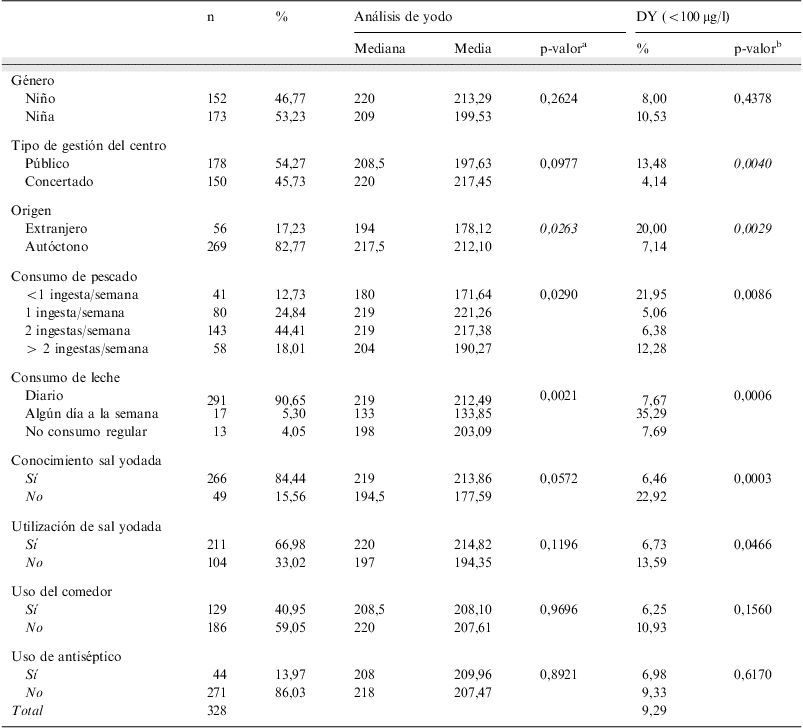
La ingesta de alimentos ricos en yodo se registró a partir de la encuesta alimentaria. El 62,42% consumía pescado 2 o más veces por semana, el 90,65% bebía leche diariamente y el consumo de sal yodada se situó en el 60,98% de la muestra. Casi la mitad de los escolares (40,95%) usaban el servicio de comedor escolar y el 86,03% no utilizó antiséptico yodado la semana previa a la recogida de la muestra. En la tabla 4 se presenta la frecuencia de cada una de las variables y su media y mediana de yoduria.
Medición de yodo y déficit de yodo (<100μg) en cada uno de los factores
| n | % | Análisis de yodo | DY (<100μg/l) | ||||
| Mediana | Media | p-valora | % | p-valorb | |||
| Género | |||||||
| Niño | 152 | 46,77 | 220 | 213,29 | 0,2624 | 8,00 | 0,4378 |
| Niña | 173 | 53,23 | 209 | 199,53 | 10,53 | ||
| Tipo de gestión del centro | |||||||
| Público | 178 | 54,27 | 208,5 | 197,63 | 0,0977 | 13,48 | 0,0040 |
| Concertado | 150 | 45,73 | 220 | 217,45 | 4,14 | ||
| Origen | |||||||
| Extranjero | 56 | 17,23 | 194 | 178,12 | 0,0263 | 20,00 | 0,0029 |
| Autóctono | 269 | 82,77 | 217,5 | 212,10 | 7,14 | ||
| Consumo de pescado | |||||||
| <1 ingesta/semana | 41 | 12,73 | 180 | 171,64 | 0,0290 | 21,95 | 0,0086 |
| 1 ingesta/semana | 80 | 24,84 | 219 | 221,26 | 5,06 | ||
| 2 ingestas/semana | 143 | 44,41 | 219 | 217,38 | 6,38 | ||
| > 2 ingestas/semana | 58 | 18,01 | 204 | 190,27 | 12,28 | ||
| Consumo de leche | |||||||
| Diario | 291 | 90,65 | 219 | 212,49 | 0,0021 | 7,67 | 0,0006 |
| Algún día a la semana | 17 | 5,30 | 133 | 133,85 | 35,29 | ||
| No consumo regular | 13 | 4,05 | 198 | 203,09 | 7,69 | ||
| Conocimiento sal yodada | |||||||
| Sí | 266 | 84,44 | 219 | 213,86 | 0,0572 | 6,46 | 0,0003 |
| No | 49 | 15,56 | 194,5 | 177,59 | 22,92 | ||
| Utilización de sal yodada | |||||||
| Sí | 211 | 66,98 | 220 | 214,82 | 0,1196 | 6,73 | 0,0466 |
| No | 104 | 33,02 | 197 | 194,35 | 13,59 | ||
| Uso del comedor | |||||||
| Sí | 129 | 40,95 | 208,5 | 208,10 | 0,9696 | 6,25 | 0,1560 |
| No | 186 | 59,05 | 220 | 207,61 | 10,93 | ||
| Uso de antiséptico | |||||||
| Sí | 44 | 13,97 | 208 | 209,96 | 0,8921 | 6,98 | 0,6170 |
| No | 271 | 86,03 | 218 | 207,47 | 9,33 | ||
| Total | 328 | 9,29 | |||||
DY: deficiencia de yodo.
Los contrastes se ejecutaron sobre la transformación logarítmica del valor de yodo, dado que no se podía rechazar la hipótesis de no normalidad (Kolmogorov-Smirnov). Los contrastes de variables con 2 niveles se realizaron a partir de la t-Student y ANOVA en el caso de variables con 3 o más niveles.
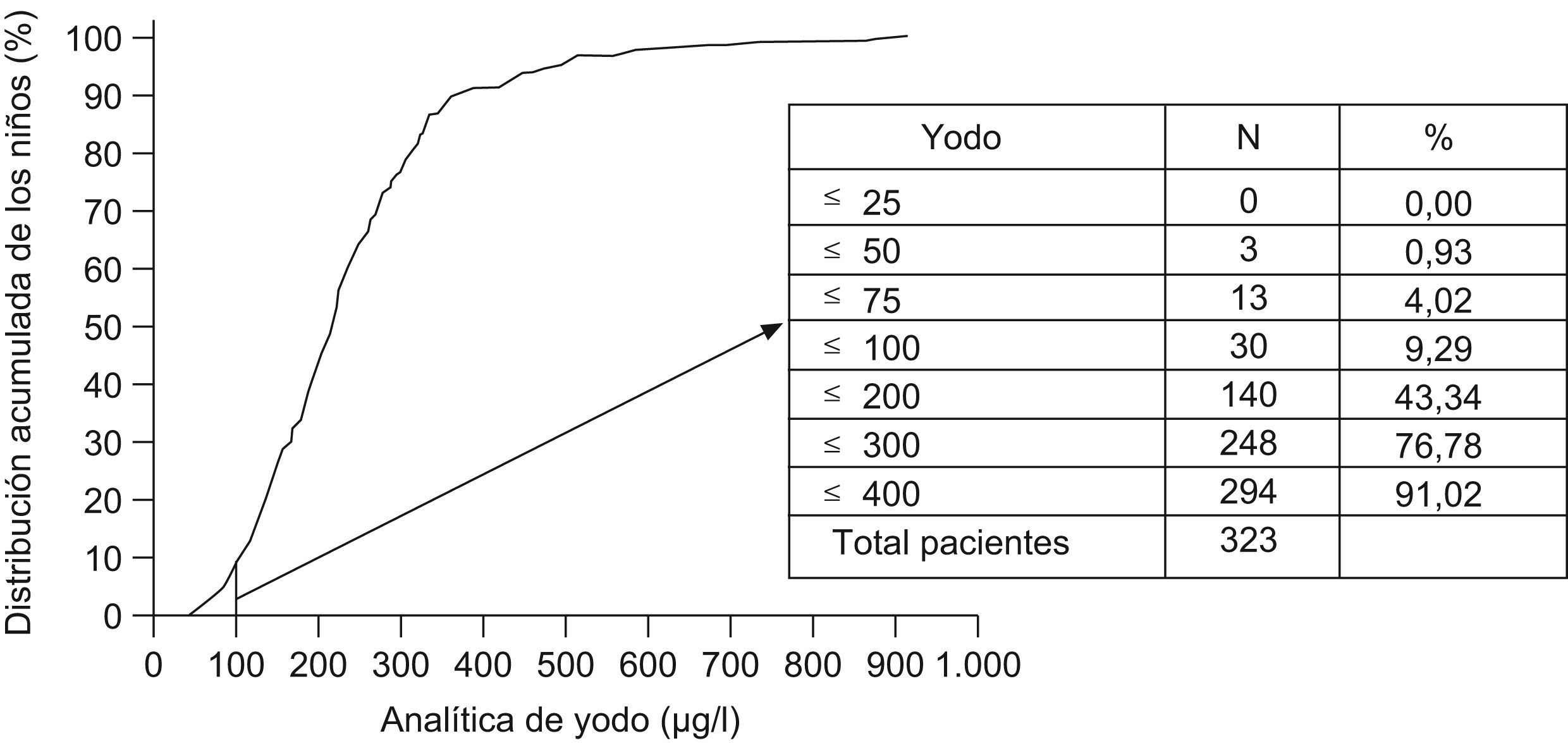
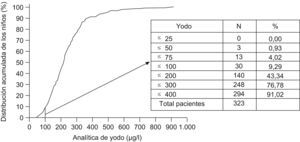
La yoduria media en la población seleccionada fue de 234,41μg/l (DT=133,7), considerada superior a la adecuada y el 9,29% (6,12–12,45%) tenia un déficit de yodo (mediana de sus yodurias inferior a 100μg/l). El 0,93% de los niños muestreados (n=3) tuvieron una deficiencia moderada de yodo y el 8,36% restante una deficiencia leve (entre 50–100μg/l). El 23,22% de los pacientes tenían un exceso de yodo en orina (>300μg/l) (fig. 1).
La yoduria media fue diferente según el origen del niño (178μg/l en inmigrantes vs. 212μg/l en autóctonos, p-valor=0,026), situándose la prevalencia de déficit en este colectivo en un 20% contra del 7,14% de los autóctonos, diferencia estadísticamente significativa. También se contrastó asociación entre el consumo de alimentos ricos en yodo y el déficit de este elemento. Así en los niños que consumen menos pescado, leche, no utilizan sal yodada y/o no conocen la sal yodada se establecen yodurias medias inferiores, o lo que es lo mismo, existe una proporción superior de niños con déficit de yodo. Se categorizó el consumo de pescado en: menos de una comida a la semana (n=40) y los que consumian una o más veces a la semana (n=277); se obtuvo que el 22,5% de los niños con un consumo bajo de pescado tenian déficit contra un 7,22% que lo presentaron entre los que lo consumian como mínimo una vez a la semana.
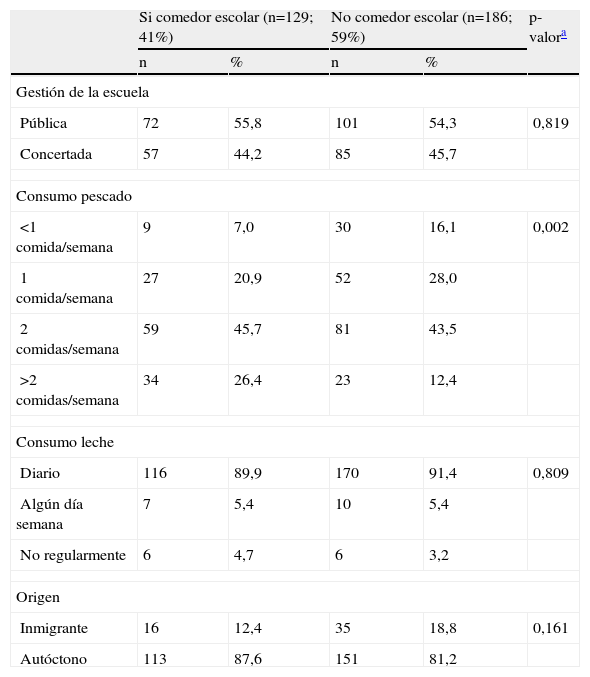
Uso del comedor escolarSe contrastó si la ingesta de alimentos ricos en yodo, la gestión de la escuela y el origen del niño dependía del hecho de utilizar o no el servicio de comedor escolar. El consumo de pescado fue el único alimento asociado al uso del comedor escolar, asociación estadísticamente significativa. Concretamente el mayor consumo de pescado se daba entre los niños que hacían uso del servicio. El consumo de leche fue parecido (sin diferencias estadísticamente significativas) entre niños que utilizaban y no utilizaban el comedor, el uso del comedor no se explicaba por el hecho de ser una escuela pública o privada y aunque parecía que los niños inmigrantes comían menos en el colegio, esta diferencia no alcanzó la significación estadística (tabla 5).
Prevalencia de la gestión escolar, consumo de pescado, leche y origen del niño según el uso de comedor escolar
| Si comedor escolar (n=129; 41%) | No comedor escolar (n=186; 59%) | p-valora | |||
| n | % | n | % | ||
| Gestión de la escuela | |||||
| Pública | 72 | 55,8 | 101 | 54,3 | 0,819 |
| Concertada | 57 | 44,2 | 85 | 45,7 | |
| Consumo pescado | |||||
| <1 comida/semana | 9 | 7,0 | 30 | 16,1 | 0,002 |
| 1 comida/semana | 27 | 20,9 | 52 | 28,0 | |
| 2 comidas/semana | 59 | 45,7 | 81 | 43,5 | |
| >2 comidas/semana | 34 | 26,4 | 23 | 12,4 | |
| Consumo leche | |||||
| Diario | 116 | 89,9 | 170 | 91,4 | 0,809 |
| Algún día semana | 7 | 5,4 | 10 | 5,4 | |
| No regularmente | 6 | 4,7 | 6 | 3,2 | |
| Origen | |||||
| Inmigrante | 16 | 12,4 | 35 | 18,8 | 0,161 |
| Autóctono | 113 | 87,6 | 151 | 81,2 | |
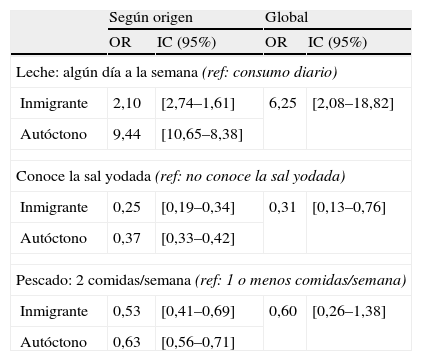
Efecto diferencial de la ingesta de productos al déficit de yodo según origen.
Los niños que declararon consumir leche «algún día a la semana» tenían un riesgo superior al déficit de yodo, OR cruda de 6,25 (IC: 2,08–18,82), que los niños que consumían este lácteo diariamente. No obstante el OR crudo varió notablemente entre niños inmigrantes (OR=2,1) y no inmigrantes (OR=9,44). De la misma forma se observaba que el conocer la sal yodada era un factor más protector para los inmigrantes que para los autóctonos (tabla 6).
Odds ratio crudo entre el déficit de yodo y la ingesta de pescado, leche y conocer sal yodada según origen del niño
| Según origen | Global | |||
| OR | IC (95%) | OR | IC (95%) | |
| Leche: algún día a la semana (ref: consumo diario) | ||||
| Inmigrante | 2,10 | [2,74–1,61] | 6,25 | [2,08–18,82] |
| Autóctono | 9,44 | [10,65–8,38] | ||
| Conoce la sal yodada (ref: no conoce la sal yodada) | ||||
| Inmigrante | 0,25 | [0,19–0,34] | 0,31 | [0,13–0,76] |
| Autóctono | 0,37 | [0,33–0,42] | ||
| Pescado: 2 comidas/semana (ref: 1 o menos comidas/semana) | ||||
| Inmigrante | 0,53 | [0,41–0,69] | 0,60 | [0,26–1,38] |
| Autóctono | 0,63 | [0,56–0,71] | ||
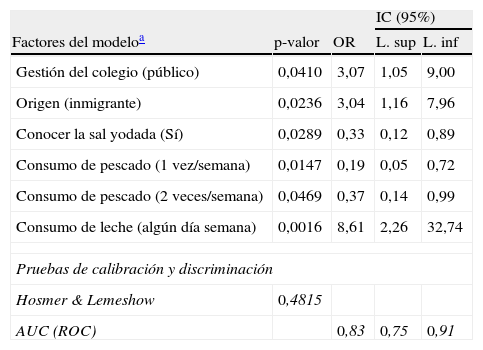
Con el objetivo de valorar cuáles eran los factores que se asociaban a un déficit de yodo, se ajustó un modelo logístico multivariante (tabla 7). Los factores que se asociaron al déficit de yodo fueron la gestión pública/concertada del centro, el origen del alumno, conocer la sal yodada y el consumo de alimentos ricos en yodo: pescado y leche.
Modelo logístico: déficit de yodo según los factores registrados
| IC (95%) | ||||
| Factores del modeloa | p-valor | OR | L. sup | L. inf |
| Gestión del colegio (público) | 0,0410 | 3,07 | 1,05 | 9,00 |
| Origen (inmigrante) | 0,0236 | 3,04 | 1,16 | 7,96 |
| Conocer la sal yodada (Sí) | 0,0289 | 0,33 | 0,12 | 0,89 |
| Consumo de pescado (1 vez/semana) | 0,0147 | 0,19 | 0,05 | 0,72 |
| Consumo de pescado (2 veces/semana) | 0,0469 | 0,37 | 0,14 | 0,99 |
| Consumo de leche (algún día semana) | 0,0016 | 8,61 | 2,26 | 32,74 |
| Pruebas de calibración y discriminación | ||||
| Hosmer & Lemeshow | 0,4815 | |||
| AUC (ROC) | 0,83 | 0,75 | 0,91 | |
El déficit de yodo se relaciona estadísticamente con la gestión del centro, teniendo los alumnos de centros públicos un riesgo 3,07 (IC: 1,05–9,00) veces superior de déficit que los alumnos de centros concertados. El mismo incremento de riesgo se calculó en los alumnos de origen extranjero (OR=3,04 [IC: 1,16–7,96]). Los alumnos con un consumo esporádico de leche («algún día a la semana») aumentaban el riesgo 8,6 (IC: 2,26–32,74) veces más que los niños que toman leche diariamente. Los factores protectores, que implicaban una reducción del riesgo de déficit de yodo fueron: conocer la sal yodada y el consumo de pescado. En cuanto al primero, se observó que los niños que conocían la sal yodada tenían un riesgo 0,33 (IC: 0,12–0,89) veces el riesgo de los que no la conocían. Contrariamente a lo esperado los alumnos con un consumo de pescado inferior a una comida por semana y un consumo de más de 2 comidas por semana eran más parecidos que los que consumían una o 2 comidas por semana. No se encontró ninguna explicación a este fenómeno, por lo que se decidió volver a agrupar la variable en 3 niveles: menos de una vez por semana o más de 2 veces por semana (categoría de referencia), una vez por semana y 2 veces por semana. En los 2 casos se constató un menor riesgo de déficit que el hecho de no comer pescado. No se contrastaron interacciones en la asociación de los factores y el origen del niño.
El modelo ajustado tenía buenas propiedades, no existía evidencia de falta de calibración (Hosmer-Lemeshow p-valor=0,4815) y el poder de discriminación era estadísticamente superior al 50% (curva Roc: 0,83 [IC: 0,75–0,91]).
DiscusiónLa yoduria mediana de una cohorte es un factor predictor de los TDY. En nuestro contexto se estudió el año 2001 una cohorte en Mataró (costa catalana), donde se concluyó que la yoduria mediana se situaba en 189μg/l14. En nuestro estudio, realizado con datos referentes al 2006 la yoduria mediana se situó en 214,5μg/l (media 234,4μg/l), resultando sustancialmente superior al obtenido en estudios anteriores. La conclusión de estos datos nos hace pensar en que existe una evolución temporal positiva en el consumo de alimentos ricos en yodo, que de entrada nos conduce a interpretar una mejora de los parámetros alimentarios en nuestro entorno. No obstante se debería reflexionar en qué factores se diferencia una cohorte como la de Mataró situada en la costa catalana de nuestra cohorte perteneciente a una zona alejada del mar.
Según la bibliografía, el conocer/consumir sal yodada es un factor determinante para la prevención de los TDY. En la encuesta catalana ENCAT 2002–2003 se registró que el 39% de los encuestados respondían afirmativamente a la pregunta sobre el consumo de sal yodada. En nuestro estudio dicho porcentaje fue del 66,98% hecho que refuerza la hipótesis que existe una evolución temporal en el consumo de productos ricos en yodo.
Al igual que en otros trabajos14, describimos el efecto de la DY en la población inmigrante. Es en este colectivo donde parece que es más importante mejorar el consumo de productos ricos en yodo. Especialmente entre los niños de origen inmigrante la ingesta de sal yodada y el aumento del consumo de pescado son factores que se asocian en mayor medida que los autóctonos a una reducción de la tasa de déficit de yodo. A parte de concluirse que los niños inmigrantes poseen una yoduria media inferior a los niños autóctonos, creemos aportar evidencias para afirmar que el consumo de alimentos «yodados» les afecta de forma diferente; el consumo deficiente de leche parece que afecta en menor medida a este colectivo que a los niños autóctonos, al igual que el conocimiento de la sal yodada en el colectivo inmigrante es más eficiente que el conocimiento de este producto en la cohorte autóctona. Concretamente, aunque los inmigrantes conocían en menor medida la sal yodada (60,8 vs. 89,0%), el hecho de conocerla se asociaba en menor medida con un déficit de yodo (OR: 0,25 vs. 0,37).
La utilización del comedor escolar se asocia a un consumo de pescado satisfactorio, comprobándose que los niños que no comen en el colegio consumen menos pescado que los que sí utilizan el servicio. Esta conclusión nos hace reflexionar que en los hogares el consumo de pescado es insuficiente y cuando un profesional es el encargado de elaborar la dieta, tiene en cuenta la dieta rica en pescados.
Los factores que se asocian de forma signficativa a un déficit de yodo y por lo tanto, a un aumento de trastornos provocados por tal déficit son las escuelas públicas, el origen inmigrante, el no conocimiento de la sal yodada y el consumo insuficiente de leche y pescado. El sexo, la utilización del comedor escolar y el uso de antisépticos no se asocian al déficit de yodo. Estos resultados concuerdan con los encontrados en otros estudios similares realizados en la población adulta y pediátrica y confirman la progresiva mejora en la DY en la población en nuestro entorno en general. Merece una mención aparte el hecho de asociarse, en nuestro estudio, la asistencia a una escuela pública y el mayor riesgo de presentar DY. Evidentemente no es el hecho de asistir a una escuela pública el desencadenante de un déficit de yodo, se trata de una variable de confusión, debemos preguntarnos las características diferenciales de los niños que asisten en escuelas públicas a los que asisten en escuelas privadas. Se comprobó que los inmigrantes no asistían en mayor proporción que los autóctonos a las escuelas públicas.
En resumen, la población escolar de 6 años en Lleida y sus comarcas parece no presentar cifras importantes de DY. Un 9,29% presenta un déficit leve no alcanzándose un 1% de déficit moderado. Se constata que la alimentación rica en lácteos, pescado y sal yodada contribuyen a estas cifras de yodosuficiencia y nuevamente se aprecian diferencias entre la población según su origen. La educación alimentaria, llevada a cabo a todos los niveles (ámbito familiar, escuela, consulta de pediatría y medios de comunicación), con especial hincapié en la dieta mediterránea, es la mejor forma de mantener uno de los pilares básicos de la salud: la nutrición.
FinanciaciónProyecto no financiado, este proyecto no ha sido presentado anteriormente en ninguna reunión, congreso o simposio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores desean expresar su agradecimiento a GREPEP: Grup de Recerca Pediatres de Ponent. Nuestro agradecimiento, también, para la Dra. Mercè Ribelles Casas del Laboratori Clínic ICS Lleida.