La osteogénesis imperfecta es una enfermedad caracterizada por fragilidad ósea, baja estatura, alteración dentaria, escleras azules, sordera prematura y una amplia variabilidad clínica. No existe tratamiento curativo pero sí varias medidas terapéuticas para mejorar la calidad de vida.
Pacientes y métodosSe evaluaron 65 niños atendidos en forma multidisciplinaria en un hospital pediátrico de julio a diciembre del 2007.
ResultadosDe los 65 pacientes, 35 corresponden al tipo I y 30 a los tipos III–IV. La edad media fue de 7,76 años (rango 1,89–19,91). El tiempo de seguimiento promedio fue de 4,75 años. La mayoría de los niños estaban escolarizados para la edad. El déficit de estatura promedio fue de -1,4 sDS para el tipo I y de -5,64 sDS para el tipo III–IV. El 19% presentó sobrepeso y el 11% obesidad. La edad promedio de enclavijado en miembros inferiores fue de 6,5 años. El 44,6% de los niños presentó escoliosis y se correlacionó a la severidad de la enfermedad. La evaluación de la funcionalidad motriz por la escala de Bleck mostró que el 93% de los niños con formas leves presentaban marcha útil así como el 28% de las formas severas. La silla de rueda fue utilizada por el 25% de los niños. La herencia familiar se constató en el 65% de los casos.
ConclusionesLa complejidad y la variabilidad de la enfermedad requieren un tratamiento multidisciplinario.
Osteogenesis Imperfecta (OI) is a genetic disease, in which the main clinical features are increased bone fragility, pathological fractures, blue sclera, dentinogenesis imperfecta and conductive or mixed hearing loss. Clinical variability is wide. Although there is no curative treatment, there are several therapeutic tools capable of improving the course of the condition and patient quality of life.
Patients and methodsSixty-five children seen in a Paediatric Hospital during six months in 2007 were evaluated.
ResultsThirty-five were type I OI, and thirty were types III–IV. Median age was 7.8 years (range 1.9–19.2); mean length of follow up was 4.7 years. The majority of children attended regular school for their corresponding age. Mean height was −1.4 sDS and −5.64 sDS in types I and III–IV respectively. Nineteen percent of patients were overweight and 11% were obese. Mean age at first orthopaedic surgery inserting telescopic rods was 6.5 years. Scoliosis was present in 44.6% of patients and was directly related to severity. Bleck′s motor scale showed that 93% of patients with mild forms and 29% of severe forms had a sustainable walking ability. A wheelchair was used by 25% of patients. Family inheritance was confirmed in 65% of cases.
ConclusionsIntegral care using a multidisciplinary approach is required due to the complexity and clinical variability of the condition.
La osteogénesis imperfecta (OI) es una enfermedad genética con una incidencia de 1 en 15.000 nacimientos1. El defecto molecular se traduce en una alteración en la producción del colágeno tipo I con la consecuente fragilidad ósea que predispone a fracturas. Los signos clínicos son baja estatura, dentinogénesis imperfecta, escleras azules, hiperlaxitud y sordera.
En más del 80% la OI se debe a una mutación en los genes que codifican la producción de las cadenas de colágeno tipo I2. La herencia es generalmente autosómica dominante por mutaciones de novo.
La variabilidad clínica es amplia3.Se clasifican en 4 grupos según Sillence4.
La OI tipo I es una forma leve. Las fracturas se presentan en el periodo postnatal, la estatura está poco comprometida y las escleras son azules. Puede acompañarse de alteraciones dentarias y sordera prematura. Radiológicamente hay osteopenia y huesos wormianos.
La OI tipo II es la forma más severa generalmente letal en el periodo perinatal. Presenta facies triangular, tórax estrecho, baja talla, incurvación de miembros y cráneo poco osificado. Se observan múltiples fracturas en costillas y huesos con severo déficit en la osificación.
La OI tipo III presenta baja estatura, escleras azuladas, deformaciones esqueléticas, compromiso respiratorio y retraso en la deambulación. Por el severo compromiso esquelético requiere más esfuerzos terapéuticos y adaptaciones para la vida diaria.
La OI tipo IV es una forma moderadamente severa con escleras blancas, menos compromiso de la estatura y menos deformaciones.
Recientemente se han adicionado otros tipos (V, VI, VII y VIII) todas de baja frecuencia. Si bien esta clasificación es ampliamente utilizada resulta poco practica debido a la amplia variabilidad en su expresión.
El pronóstico para un niño con OI es muy variable: muchos adultos llevan una vida independiente y el pronóstico para las formas severas dependerá de las deformaciones y el número de fracturas.
La variabilidad clínica y funcional de esta entidad requiere un tratamiento multidisciplinario5–9 y el objetivo del presente trabajo es describir la evaluación realizada en nuestros pacientes bajo este programa de atención.
Pacientes y métodosSe trata de un estudio descriptivo analítico transversal e interdisciplinario de una cohorte en seguimiento.
Se incluyeron todos los pacientes que concurrieron a la consulta programada o espontánea en el periodo de julio a diciembre del 2007.
Los criterios de inclusión fueron: pacientes con diagnóstico de OI, confirmado por clínica, radiología y consulta genética en edades comprendidas entre 2–18 años.
Se excluyeron los niños que presentaran simultáneamente enfermedad crónica no asociada con el diagnóstico de base.
El proyecto fue aprobado por la dirección de docencia e investigación y por el comité de ética del Hospital Garrahan. El consentimiento informado fue firmado por el adulto a cargo. Los niños mayores de 5 años y los adolescentes firmaron un asentimiento para participar en el estudio. La investigación fue patrocinada por la Fundación Hospital de Pediatría Prof. Dr. J.P. Garrahan.
La modalidad asistencial consiste en la atención conjunta y centralizada de los pacientes por las diferentes especialidades. La evaluación funcional del grado de movilidad e independencia es llevada a cabo por Kinesiología adecuando el programa de actividad física. La consulta ortopédica contempla la alteración de ejes, del estado articular, postural, el compromiso de la columna y la necesidad de realizar enclavijados endomedulares de huesos largos para aumentar su resistencia. La Unidad de Cuidados Paliativos evalúa la presencia de dolor e indica el tratamiento adecuado. El Servicio de Genética realiza la evaluación del grupo familiar y el asesoramiento genético. La evaluación clínica y coordinación está a cargo de los pediatras del Servicio de Crecimiento y Desarrollo que además evalúan la indicación de Pamindronato.
Las mediciones antropométricas estuvieron a cargo de una técnica antropometrista entrenada para trabajar según técnicas y normas estandarizadas en el laboratorio de antropometría del Servicio de Crecimiento y Desarrollo10. Su error técnico de medición es de 0,16cm para la estatura y de 0,10kg para el peso. En todos los niños se midió peso, estatura, estatura sentada, perímetro cefálico, índice masa corporal. Los resultados de peso y estatura se compararon con los estándares argentinos11 el resto de los resultados con referencias internacionales12–14.
El rol del genetista en este grupo multidisciplinario consistió en colaborar con la etapa diagnóstica realizando una completa anamnesis de la genealogía y en la caracterización clínico-radiológica. Se realizó un completo examen clínico de los padres, estudios radiológicos para identificar portadores y asesoramiento genético.
La evaluación kinésica incluyó la evaluación de la funcionalidad motriz para esto se utilizó la escala de Bleck15 basada en 4 funciones consideradas necesarias para un desempeño normal en la edad adulta. Estas 4 funciones son: independencia (escala de 0–5); actividad de la vida diaria (escala de 0–4); movilidad (escala de 0–4); deambulación (escala de 0–4). A mayor puntaje, mejor funcionalidad.
También se evaluó el rango de movilidad articular que se realizó con la escala de alineación y movimiento articular16. La escala presenta valores de 0–4 (0 no hay disminución del rango de movilidad articular; 4 excesiva limitación del rango de movilidad articular).
Para medir la fuerza muscular se utilizó la escala de graduación de la fuerza del Medical Research Council. Escala de 5–0 (5 fuerza normal; 0 ausencia de contracción visible o palpable)17.
Se confeccionó una guía de recolección de datos con la siguiente información:
- •
Características generales: edad; tipo de OI4; tiempo de seguimiento multidisciplinario; tipo de herencia; escolaridad adecuada a la edad (Sí/No).
- •
Las variables sociales incluyeron: índice de necesidades básicas insatisfechas18; educación materna: 4 niveles (sin educación o primaria incompleta; primaria completa o secundaria incompleta; secundaria completa o terciario incompletos; universitarios o terciarios completos); subsidio de discapacidad (Sí/No); obra social (Sí/No); distancia al hospital en kilómetros y procedencia.
- •
Variables antropométricas: estatura, estatura sentada, peso y perímetro cefálico.
- •
Variables de tratamiento: cirugía de enclavijado (Sí/No); edad de la primer cirugía de enclavijado; número de fracturas; Dosis de pamidronato (mg/kg); edad de inicio del tratamiento (años decimales); adherencia al tratamiento (Sí/No); presencia de escoliosis (radiografía de columna F y P); presencia de alteración de eje en los miembros; presencia de dolor.
Métodos estadísticos: se aplicaron test de comparación de 2 grupos de observaciones independientes test T; test de la mediana; test de chi cuadrado y coeficiente de correlación de Pearson. Se consideró un nivel ¿=0,05.
ResultadosCaracterísticas generales de los pacientesDel total de 65 pacientes, 35 corresponden al tipo I, 28 al tipo III y 2 pacientes corresponden al tipo IV. Para el análisis se consideró los pacientes tipo III y IV juntos.
La edad mediana fue de 7,76 años (1,89–18,91), el tipo I de 8,78 (2,37–17,42) y en el tipo III–IV de 7,59 años (1,89–18,91) sin diferencia entre ambos grupos.
El tiempo promedio de seguimiento fue de 4,75 años con un rango muy amplio entre 0,00–14,72 años. Dos pacientes fueron evaluados en la primera consulta al equipo.
El 100% de los niños en edad, estaban escolarizados (56 pacientes). La mayoría de ellos concurrían a escuela común, solo 2 de 56 se encontraban en escuela especial, para discapacidad motora. La necesidad de maestra domiciliaria se presentó en el 16% de los niños en el momento de la evaluación (9 pacientes) y en todos los casos relacionados con la presencia de fracturas o cursando posquirúrgico.
Analizando la genealogía encontramos que el 65% de los casos fueron familiares, todos de tipo autosómico dominantes entre las OI tipo I y IV, el resto de los pacientes se interpretaron como mutaciones de novo.
La frecuencia del ancestro afectado fue similar en padres y madres. En los casos de novo no se observaron casos de recurrencia en la hermandad.
Características socialesEncontramos que un 34,3% presentaban necesidades básicas insatisfechas, un 40,3% tenían subsidio de discapacidad y 61,2% poseían obra social. Al evaluar la educación materna encontramos 12% de madres con primario incompleto, 45% con secundario incompleto y 43% con secundario completo o título superior.
Con respecto a la procedencia de los pacientes el 44,6% (29 niños) vivían a menos de 30km del hospital (Área Metropolitana de Buenos Aires). El resto de los pacientes provenían de diferentes lugares del país.
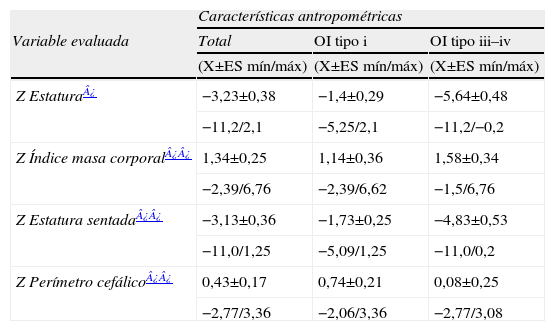
Características AntropométricasEl compromiso de la estatura en la OI es muy variable y está en estrecha relación con la gravedad de la enfermedad. Así el 69% de los pacientes con OI tipo I tenían una estatura normal para la población por el contrario solo un niño de las formas severas presentó una estatura normal. El compromiso del tronco acompañó al de estatura. La tabla 1 resume las características antropométricas.
Evaluación antropométrica: expresada en valores promedio (X) y rango (mín/máx) de puntaje Z
| Características antropométricas | |||
| Variable evaluada | Total | OI tipo i | OI tipo iii–iv |
| (X±ES mín/máx) | (X±ES mín/máx) | (X±ES mín/máx) | |
| Z Estatura¿ | −3,23±0,38 | −1,4±0,29 | −5,64±0,48 |
| −11,2/2,1 | −5,25/2,1 | −11,2/−0,2 | |
| Z Índice masa corporal¿¿ | 1,34±0,25 | 1,14±0,36 | 1,58±0,34 |
| −2,39/6,76 | −2,39/6,62 | −1,5/6,76 | |
| Z Estatura sentada¿¿ | −3,13±0,36 | −1,73±0,25 | −4,83±0,53 |
| −11,0/1,25 | −5,09/1,25 | −11,0/0,2 | |
| Z Perímetro cefálico¿¿ | 0,43±0,17 | 0,74±0,21 | 0,08±0,25 |
| −2,77/3,36 | −2,06/3,36 | −2,77/3,08 | |
OI: osteogénesis imperfecta.
La media del puntaje Z del IMC se encontró por encima del promedio12. Si aplicamos los puntos de cortes internacionales para el diagnóstico de obesidad19 encontramos que el 19% de los pacientes presentó sobrepeso y 11% obesidad.
El coeficiente de correlación de Pearson entre el puntaje Z del IMC y edad fue 0,31 (p=001) relacionando el aumento de peso con el aumento de la edad.
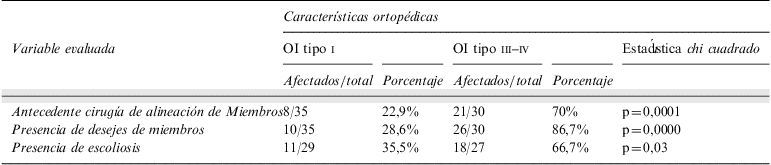
Evaluación del tratamientoAl evaluar las variables ortopédicas encontramos que la mediana del número de frácturas fue para el tipo leve de 4 (rango 0–35) y 22 (rango 2–100) para el tipo III–IV. Se realizaron osteotomias correctoras de la alteración de ejes con clavos endomedulares a una edad mediana de 5,73 años en las formas leves y de 6,5 años en el resto de los niños, esta diferencia no resultó estadísticamente significativa (chi cuadrado 0,00; p=1,00). El número de clavos utilizados en cada niño en la forma severas resultó en una mediana de 2 (rango 0–4), la diferencia con el tipo I fue estadísticamente significativa (chi cuadrado 14,77; p=0,005). Los niños con formas leves conservan los ejes de los cuatro miembros alineados en 71,4% y solamente lo hacen el 13,3% del resto, diferencia estadísticamente significativa. La presencia de escoliosis no se relacionó con la edad (test T p=0,57) pero sí con la severidad de la enfermedad (chi cuadrado 4,62; p=0,03).
En la tabla 2 se muestra la información relevante de la evaluación ortopédica.
Osteogénesis imperfecta: alteraciones de ejes de miembros, escoliosis y cirugías
| Características ortopédicas | |||||
| Variable evaluada | OI tipo i | OI tipo iii–iv | Estadística chi cuadrado | ||
| Afectados/total | Porcentaje | Afectados/total | Porcentaje | ||
| Antecedente cirugía de alineación de Miembros | 8/35 | 22,9% | 21/30 | 70% | p=0,0001 |
| Presencia de desejes de miembros | 10/35 | 28,6% | 26/30 | 86,7% | p=0,0000 |
| Presencia de escoliosis | 11/29 | 35,5% | 18/27 | 66,7% | p=0,03 |
OI: osteogénesis imperfecta.
Se observa un mayor número de intervenciones en las formas severas.
El 57% de los pacientes recibieron tratamiento con pamidronato (tipo I: 9; tipo III–IV: 29). La edad promedio de inicio en el tipo I fue de 7,9 (1,31–13,11) y de 3,8 en el tipo III–IV (0,01–15,17). Estos corresponden al 25% de los pacientes con OI tipo I y todos menos uno de los pacientes con OI tipo III–IV. La cuantificación de las dosis recibidas en el último año fue de 1,38mg/kg/año en el tipo I y de 4mg/kg/año en el tipo III–IV y la dosis acumulativa fue de 9,28 y 8,99mg/kg en los mismos grupos. La indicación de pamidronato, según los esquemas terapéuticos vigentes6–9 fue para las formas severas o por el compromiso severo de columna. No se realizó densitometría a todos los pacientes ya que no se cuenta con esta tecnología en el hospital.
Se consideró si el paciente presentaba adherencia al tratamiento en forma multidisciplinaria, teniendo en cuenta si concurría a los controles citados y cumplía las indicaciones médicas. La adherencia fue positiva en 68,7% de los pacientes y no se relacionó en forma significativa con la distancia al hospital (test de la mediana p=0,53).
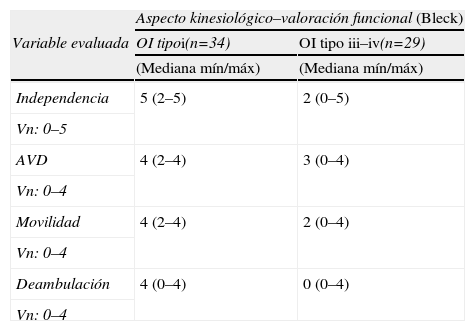
Evaluación kinésicaAplicando la Escala de Bleck para la evaluación funcional motriz, como se muestra en la tabla 3 observamos que en el 50% de los niños con OI tipo I logran el máximo puntaje en todos los ítems evaluados.
Valoración funcional (Escala de Bleck)15
| Aspecto kinesiológico–valoración funcional (Bleck) | ||
| Variable evaluada | OI tipoi(n=34) | OI tipo iii–iv(n=29) |
| (Mediana mín/máx) | (Mediana mín/máx) | |
| Independencia | 5 (2–5) | 2 (0–5) |
| Vn: 0–5 | ||
| AVD | 4 (2–4) | 3 (0–4) |
| Vn: 0–4 | ||
| Movilidad | 4 (2–4) | 2 (0–4) |
| Vn: 0–4 | ||
| Deambulación | 4 (0–4) | 0 (0–4) |
| Vn: 0–4 | ||
AVD: actividad de la vida diaria; OI: osteogénesis imperfecta.
El 50% de los niños con formas leves mostraron los valores más altos en todos los parámetros evaluados.
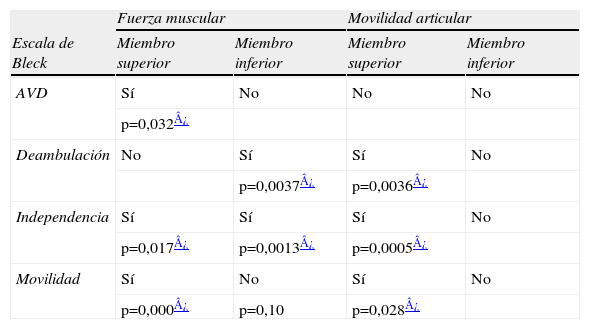
En el grupo de niños con OI tipo III–IV, la mediana varia según cada función. Se analizó la asociación del grado de funcionalidad (Bleck) con el grado de movilidad articular y la fuerza muscular (Medical Research Council). En la tabla 4 se muestra la relación positiva entre fuerza muscular y movilidad articular con la funcionalidad.
Asociación entre la escala de Bleck y las escalas de movilidad articular (JAM) y fuerza muscular (MRC)
| Fuerza muscular | Movilidad articular | |||
| Escala de Bleck | Miembro superior | Miembro inferior | Miembro superior | Miembro inferior |
| AVD | Sí | No | No | No |
| p=0,032¿ | ||||
| Deambulación | No | Sí | Sí | No |
| p=0,0037¿ | p=0,0036¿ | |||
| Independencia | Sí | Sí | Sí | No |
| p=0,017¿ | p=0,0013¿ | p=0,0005¿ | ||
| Movilidad | Sí | No | Sí | No |
| p=0,000¿ | p=0,10 | p=0,028¿ | ||
AVD: actividad de la vida diaria.
Se observa la importancia de mantener la movilidad articular y la fuerza muscular para el logro de una movilidad útil.
En las formas leves la deambulación comunitaria alcanza más del 70% y sumado a la deambulación domiciliaria alcanzan el 93%, quedando un grupo minoritario sin caminar en los periodos pos-fractura o cirugía.
En las formas severas el logro de la deambulación comunitaria fue del 21%, domiciliaria del 7% y el resto no deambula.
El uso de silla de ruedas se observó en 17 niños (25%) y 9 de ellos la utilizaban solo para traslado extradomiciliario al momento de la evaluación.
La evaluación por la Unidad de Cuidados Paliativos se realiza generalmente en la primera consulta al hospital en los niños con enfermedad severa y según necesidad en el resto de los niños. El 57,6% de los niños evaluados habían tenido contacto con la Unidad de Cuidados Paliativos y de estos el 50% se encontraba en seguimiento. El 53% conocía las correctas medidas a tener en cuenta frente a una fractura. Al momento de la evaluación 9 pacientes referían dolor, encontrándose un solo paciente sin tratamiento.
DiscusiónLa principal contribución de este trabajo es mostrar los resultados de la evaluación de niños con OI, atendidos con una modalidad multidisciplinaria.
Esta enfermedad hasta el momento no tiene un tratamiento curativo. Los objetivos terapéuticos son maximizar la función y disminuir la incapacidad.
Por la complejidad y la variabilidad de esta condición, el enfoque interdisciplinario mejora los resultados20,21.
Las indicaciones terapéuticas consistieron en un plan de vida saludable, recomendaciones dietéticas (dieta rica en lácteos, normocalórica), un programa de actividad física adecuado por edad, control del dolor y cuidados ortopédicos que incluyen: enclavijados intramedulares, uso de ortesis, tratamiento de las fracturas y de la escoliosis.
La adherencia al tratamiento no se encontró afectada por la distancia de origen al hospital. Probablemente, esto refleja que las características de la enfermedad y probablemente que los servicios ofrecidos serían un condicionante entre otros para el cumplimiento de las citaciones y de los tratamientos indicados.
El logro de una escolaridad adecuada a cada niño es un objetivo permanente del equipo terapéutico. Así se cumplió en la mayoría de los niños. La modalidad domiciliaria se observó solo en el posquirúrgico inmediato y en la etapa reciente de las fracturas. En nuestra experiencia fue importante en muchas oportunidades la presencia de un acompañante en las aulas y en otras ocasiones fueron necesarias adecuaciones edilicias para facilitar el normal desarrollo de la escolaridad.
La bibliografía refiere patrones de crecimiento diferentes según el tipo de OI. En nuestro estudio el 68,5% de los niños con OI tipo I tienen una estatura normal para población, no así la mayoría de los niños con tipo III que tienen un severo compromiso de la talla. El déficit de talla es comparable a otras series, y no existen evidencias de que el tratamiento con bifosfonatos afecte el crecimiento22. En nuestro grupo la tendencia la obesidad y al sobrepeso se encontró en una proporción mayor a la de los niños sin OI23 y fue aumentando con la edad. Este dato es de importancia terapéutica ya que nos permite implementar medidas preventivas a edades donde el sobrepeso no es todavía un problema.
El tratamiento médico incluye analgesia y en los últimos años se complementa con drogas antireabsortivas. La más utilizada es el pamidronato de uso cíclico endovenoso, los efectos benéficos más consistentes son el aumento de la densidad mineral ósea y la reducción del número de fracturas. Menos consistentes son los resultados en los efectos benéficos sobre la movilidad, calidad de vida y crecimiento5.
Las deformaciones óseas son debidas a fracturas que como resultado producen huesos curvos con mayor predisposición a nuevas fracturas y osteoporosis. El enclavijado endomedular es el tratamiento de elección para corregir y fortalecer la alteración de ejes de los huesos largos24. En nuestra experiencia el momento ideal es cuando se logra la bidipestación. Existen evidencias que el enclavijado junto con la terapia kinésica mejora el estado ambulatorio. En nuestro grupo el 43% de los niños presentaron escoliosis, cifra similar a las publicadas por otros autores referidas entre el 40–80%25. No encontramos relación con la edad pero sí con la forma, siendo más prevalente en el tipo III–IV.
La tarea más difícil es lograr un programa de actividad física, que permita mantener la actividad motriz. La medición de la escala de Bleck permitió conocer el compromiso de la funcionalidad. En nuestros resultados la mayoría de los niños con formas leves lograron una movilidad independiente mientras que los niños con formas severas lo hicieron en menor grado. Shapiro describe un 33% de deambulación en el tipo III mientras que en el tipo I 100% es deambulador26. Todos resultados concordantes con los nuestros. Engelbert en un estudio prospectivo de 4 años encuentra como variables predictoras de la deambulación solo el tipo de OI y la fuerza muscular y describe la perdida de habilidades motoras en relación con la edad y el sobrepeso27.
En los niños con OI tipo I la fuerza muscular y la movilidad articular fueron comparables a la población sana y en las formas severas enfatizamos la importancia de mantener la movilidad articular y la fuerza muscular para el logro de la independencia en las actividades de la vida diaria.
La disminución del dolor crónico mejora el cumplimiento de la actividad física y los resultados generales, por esta razón consideramos que el adecuado tratamiento del dolor es uno de los pilares fundamentales en la atención de niños con OI. La elección del analgésico adecuado, a la dosis correcta y en el momento oportuno facilita el alivio del síntoma28.
Brindar pautas a los padres para el manejo del dolor frente a eventuales fracturas antes de la consulta a un centro asistencial, es ofrecerles herramientas útiles para el cuidado integral del niño.
Por último es importante reforzar a los padres la necesidad de que el niño afectado tenga una nueva entrevista de asesoramiento genético cuando alcance la madurez reproductiva.
Estos resultados nos permiten conocer mejor las características de los pacientes que están bajo nuestra atención y de esta manera adecuar las medidas terapéuticas. Se trata de niños con una enfermedad crónica compleja que no tiene tratamiento curativo y que exige del equipo tratante compromiso a largo plazo y enfoque multidisciplinario.
FinanciaciónBeca de investigación «Fundación Hospital de Pediatría Prof. J.P. Garrahan», año 2007–2008.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores agradecen a los niños a y a sus familias por participar en este trabajo.