La exposición pasiva al humo de tabaco produce en el niño problemas respiratorios graves. El objetivo fue evaluar si la exposición al humo de tabaco del niño asmático incide sobre la gravedad del asma.
Material y métodosEstudio prospectivo multicéntrico en niños asmáticos, y sus padres, en 2007-2008, con encuesta de exposición, estudio de función pulmonar, determinación de cotinina en orina, y valoración de la gravedad del asma según la Guía GEMA. Las características de muestra se resumen empleando los estadígrafos adecuados y las comparaciones se realizan mediante las pruebas de la χ2 de Pearson, de la U de Mann-Whitney o de la t de Student, según la variable y la cantidad de grupos entre los que es comparada.
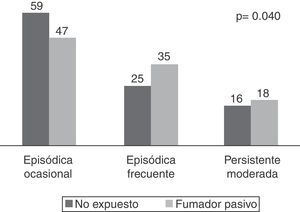
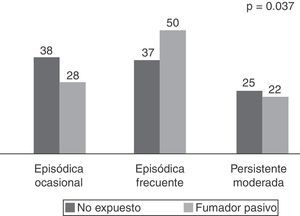
ResultadosSe incluyeron 484 grupos familiares, de 7 comunidades autónomas, 61% de niños del género masculino, el 56% con conviviente fumador en su entorno, 34% padres, 31% madres y 17% ambos. El 37% de los casos estaba expuesto en el domicilio, el 11% diariamente. El 94% eran fumadores pasivos desde su nacimiento. El 20% había sido expuesto durante todo el embarazo a 5±1 cigarrillos/día. Los expuestos lo estuvieron a 6±1 cigarrillos/día, un 27% hasta 10 cigarrillos/día y un 10% a más de 10. La gravedad del asma durante la encuesta fue mayor en los expuestos (episódica-ocasional 47%, episódica-frecuente 35% y persistente-moderada 18% versus 59%, 25% y 16%, respectivamente; p=0,040). La gravedad en el último año fue mayor en los expuestos (episódica-ocasional 22%, episódica-frecuente 37% y persistente-moderada 50% versus 38%, 28% y 25%, respectivamente; p=0,037). Los valores espirométricos patológicos fueron 64% en expuestos frente a 36% en no expuestos para FEV1 (p=0,003), 63% vs 38% para FVC (p=0,038) y 54% vs 46% para el PEF (p=0,050). La cotinina era mayor en expuestos: 51 (0-524) ng/ml vs 27 (0-116) ng/ml (p=0,032). Se observó asociación entre la cotinina y el grado de exposición: 120 (0-590) ng/ml para >10 cigarrillos/día frente a 44 (0-103) ng/ml para ≤10 cigarrillos/día (p=0,035), que corrobora la consistencia de los datos recabados.
ConclusiónLa exposición al humo de tabaco del niño asmático incide sobre la gravedad de su asma.
Environmental tobacco smoke (ETS) exposure produces serious respiratory problems in childhood. The aim of the study was to evaluate if environmental tobacco smoke affects the severity of asthma in asthmatic children.
Material and methodsA prospective, multicentre study was conducted on asthmatic children and their parents in 2007-2008, using an exposure questionnaire, pulmonary function, level of cotinine in urine, and evaluation of the severity of asthma according to GEMA guide. The characteristics of the sample are summarised using the appropriate statistical tools, and the comparisons were made using the Pearson chi2 test, Mann-Whitney U test or Student¿s t, according to the variable and number of groups compared.
ResultsFour hundred and eighty four households in 7 Autonomous Communities were included. The population included, 61% male children with asthma, 56% with a smoking caregiver in their home, 34% fathers, 31% mothers and 17% both. Home exposure was 37%, with 11% daily and 94% passive smokers since birth. There was 20% with exposure during whole period of pregnancy of 5±1 cigarettes/day. Children exposed to 6±1 cigarettes/day, 27%, up to 10 cigarettes/day, and 10% to more than 10. Severity of asthma during the survey was worse among those exposed (episodic-occasional 47%, episodic-frequent 35% and persistent-moderate 18% versus 59%, 25% and 16%, respectively, P=.040). Severity of asthma in the last year was worse in those exposed (episodic - occasional 22%, episodic - frequent 37% and persistent - moderate 50% versus 38%, 28% and 25% respectively, P=.037). The spirometry was abnormal in 64% of the exposed against to 36% in the non-exposed for FEV1 (P=.003, 63% vs 38% for FVC (P=.038), and 54% vs 46% for the PEF (P=.050). The cotinine was higher in exposed: 51 (0-524) ng/ml vs 27 (0-116) ng/ml (P=.032). A relationship was observed between cotinine and level of exposure: 120 (0-590) ng/ml for >10 cigarettes/day as opposed to 44 (0-103) ng/ml ≤10 cigarettes/day (P=.035), which corroborates the consistency of the data collected.
ConclusionsThe exposure of children with asthma to environmental tobacco smoke has a highly negative effect on the severity of their asthma.
El asma es la enfermedad respiratoria crónica más frecuente en la población infantil y constituye un problema importante de salud pública a nivel mundial.
Los estudios de prevalencia de asma demuestran que es elevada y que, además, está aumentando en los países industrializados1.
Existen muchos factores involucrados en el padecimiento de asma, siendo fundamentalmente de causa genética y medioambiental. La contaminación medioambiental podría ser responsable del aumento de prevalencia del asma2 en los últimos años. Dentro de los factores medioambientales, la exposición al humo del tabaco ocupa un lugar importante, observándose un incremento del 5% anual sobre la prevalencia de asma en la infancia, que ha sido relacionado con el aumento de consumo de cigarrillos en un largo periodo en EE. UU.3. También se reconoce que el tiempo de exposición al humo de tabaco puede ser el factor más importante para inducir asma4.
En la infancia, dicha exposición tiene lugar tanto durante la gestación, si la madre es fumadora, como de forma pasiva en su domicilio.
En este sentido, muchos autores han investigado el efecto de la exposición al humo de tabaco sobre la evolución del asma durante la infancia y en la vida adulta5-8.
La exposición al humo de tabaco durante la gestación se ha relacionado con aumento de la prevalencia del diagnóstico médico de asma, historia de sibilancias persistentes y con el ejercicio, y también episodios de sibilancias que requirieron medicación o visitas a urgencias en los últimos 12 meses9-11. Asimismo, se ha referido un incremento del riesgo de bronquiolitis durante la infancia12 y diagnóstico de asma durante los siete primeros años de la vida13.
Las evidencias científicas indican que la exposición al humo de tabaco incrementa la prevalencia de sibilancias, tos y flemas en la infancia14-17 y que puede actuar como desencadenante de las reagudizaciones asmáticas18.
Las consecuencias directas del humo de tabaco sobre el niño asmático, se han relacionado con un incremento de la gravedad, aumento de las crisis asmáticas, la necesidad de medicación de rescate, las visitas a urgencias, los ingresos hospitalarios, así como el absentismo escolar.
Sin embargo, son escasos los estudios que relacionen la gravedad del asma y la evolución de la misma, con el grado de exposición al humo de tabaco en niños. Por ello, un conjunto de miembros del Grupo de Tabaquismo en la infancia de la Sociedad Española de Neumología Pediátrica (SENP) propuso un proyecto de investigación para evaluar si la exposición al humo de tabaco en el domicilio, modifica la gravedad del asma en niños y adolescentes.
Material y métodosEstudio prospectivo multicéntrico realizado en niños mayores de 5 años diagnosticados de asma bronquial, o con alta sospecha de serlo, si son menores de 6 años y sus padres o cuidadores, para explorar la asociación entre exposición al humo de tabaco y gravedad del asma.
Previo al inicio del estudio se elaboró el cuestionario TABASMA, que se desarrolló a través de un proceso de cribado de los conceptos a abordar por un comité de expertos con validación posterior por un grupo de pediatras independiente. Se realizaron seis versiones del instrumento hasta su aprobación definitiva (anexo 2).
El estudio se desarrolló en consultas de neumología pediátrica hospitalaria y de pediatría de atención primaria, vinculadas a la SENP. Los niños asmáticos y sus progenitores o cuidadores fueron incluidos en el estudio durante el periodo de 1 año, desde mayo de 2007 hasta mayo de 2008, con el criterio de inclusión de ser niño o adolescente, de 1 a 14 años, con diagnóstico de asma si son mayores de 5 años, o con alta sospecha de serlo, si son menores de 6 años, independientemente de su gravedad, y sin ningún criterio de exclusión.
El sistema de muestreo se realizó de forma sistemática incluyendo al primer paciente que acudía a la consulta, en un día de la semana previamente prefijado por cada investigador, con el fin de minimizar los sesgos de edad, exposición al humo de tabaco, gravedad del asma e influencia estacional en la evolución del asma. Se incluyó un mínimo de 8-10 sujetos por trimestre e investigador.
Antes de ser incluido en el estudio se solicitó el consentimiento informado a los padres o cuidadores de los pacientes para su participación y la del niño. Obtenido el consentimiento, se realizó una encuesta empleando el cuestionario TABASMA a los padres y adolescentes asmáticos, con una valoración clínica de la gravedad del asma del niño empleando la clasificación del Consenso sobre tratamiento del Asma Infantil de las 5 Sociedades19: asma episódica ocasional (EO), episódica frecuente (EF), persistente moderada (PM) y persistente grave (PG). A un subgrupo de 251 niños, de 6 a 14 años, se les determinaron la espirometría y el test de broncodilatación, siguiendo las recomendaciones de la American Thoracic Society/European Respiratory Society20. Los resultados se expresaron como porcentaje de los valores teóricos de referencia21.
Para determinar los niveles de exposición del niño asmático al humo de tabaco, se registraron el tiempo de exposición en años y el número de cigarrillos fumados al día en el domicilio declarado por los padres o cuidadores. En un subgrupo de 104 niños se midió su nivel de cotinina en orina mediante técnica ELISA, con determinación cuantitativa o semicuantitativa según el método de DRG Diagnostics, y se estimaron la correlación y la concordancia de estos resultados con las estimaciones de exposición del niño a partir de las declaraciones referidas en la encuesta por los padres y convivientes sobre hábitos y frecuencia de consumo, con el objetivo de valorar la consistencia de la información recabada sobre la que opera el estudio.
El procesamiento estadístico de los datos obtenidos comienza con la descripción de la muestra resumiendo las variables nominales del cuestionario con la frecuencia relativa de sus categorías y las mediciones espirométricas y determinaciones de niveles de cotinina en orina con media±desviación estándar (DE) si se distribuyen de forma normal, o mediana (P5-P95) si no lo hacen. Las comparaciones para la inferencia estadística se realizaron mediante las pruebas de la χ2 de Pearson, de la U de Mann-Whitney o de la t de Student, según la naturaleza de la variable que se comparaba y la cantidad de grupos entre los que se comparó. Todas las pruebas de contraste de hipótesis son bilaterales, con un nivel de significación estadística de 0,05, y los cálculos se realizaron con ayuda del paquete de ordenador para análisis estadísticos SPSS 17.0 para Windows de IBM Co.
ResultadosSe realizaron un total de 484 encuestas, distribuidas por comunidades como se muestra en la tabla 1. Participaron un 61% hombres y un 39% mujeres, con una edad de 8 (1-14) años. Un 25% de la muestra quedó conformada por niños menores de 6 años. El 70% de la muestra de familias estudiadas habitaba en medio urbano, repartido entre la costa (42%) y el interior (58%). El 91% de los niños asistía a centros escolares. El 20% vivía en casas húmedas, el 30% en viviendas situadas en zonas con contaminación ambiental debida a altos niveles de polvo en suspensión, humos y gases industriales. El 28% convivía con animales; de ellos, el 70% eran perros.
El 56% de los niños tenía algún conviviente que fumaba en su entorno. Se declararon fumadores el 34% de los padres y el 31% de las madres, siendo en el 17% de los casos ambos padres fumadores. De los que se declararon fumadores, realizaban un consumo habitual —entendiendo como consumo habitual fumar al menos 1 cigarrillo al día— el 47% de los padres y el 53% de las madres.
El 37% de los niños se encontraban expuestos en el domicilio al humo de tabaco de sus padres o de otros convivientes, es decir, eran fumadores pasivos o involuntarios.
Fumaban dentro del domicilio el 22% de los padres y el 20% de las madres, estando expuesto al humo de tabaco diariamente en su domicilio el 11% de los niños.
Según el grado de exposición, estimado por el número de cigarrillos fumados al día en el domicilio, los niños estaban expuestos a 6±1 cigarrillos/día, un 27% expuestos a hasta 10 cigarrillos/día y un 10% expuestos a más de 10 cigarrillos/día.
El número de años de exposición al humo de tabaco variaba dependiendo de la edad del niño. Del total de fumadores involuntarios, el 94% había estado expuesto al tabaco desde su nacimiento en su domicilio.
Durante la gestación un 20% de los niños habían estado expuestos al humo de tabaco durante los 9 meses de embarazo de su madre, con una media de 5±1 cigarrillos/día.
Características del asmaLa distribución de la gravedad del asma presentada por el niño en el momento de la encuesta fue de un 54% para la EO y un 24% para EF, mientras la gravedad habitual en el último año fue de un 41% para la EO y un 39% para la EF; se identificaron solo 2 casos de asma persistente grave. La máxima gravedad en el último año fue de un 24% moderada y un 3% grave.
La edad de inicio del asma fue de 2 (1-3) años, siendo diagnosticados el 71% de estos pacientes en los 3 primeros años de vida.
Las patologías alérgicas que presentaban fueron: 53% dermatitis atópica, 61% rinitis y 25% conjuntivitis. En el 69% de los pacientes se demostró sensibilización alérgica, por prick-test y/o IgE específica, siendo el 61% a neumoalérgenos, el 2% a alimentos y el 6% a ambos (neumoalérgenos y alimentos).
La incidencia de asma en los familiares de primer grado fue: 17% padre, 18% madre y 27% hermanos.
En relación con el tratamiento para el asma, el 63% tomaba medicación; de ellos, el 65% de forma diaria, el 71% había tomado medicación en el último año y el 45% olvidaba tomar la medicación en un promedio de 2 (1-3) días a la semana. El 76% refería efectuar medidas medioambientales en su domicilio. De los padres que referían realizar medidas ambientales en el domicilio, el 75% eran no fumadores, el 17% fumaba uno de ellos y el 8% fumaban ambos (p<0,001).
Gravedad del asma y exposición al humo de tabacoLa gravedad del asma observada en el momento de la encuesta era superior en los niños fumadores pasivos o involuntarios diarios, como se observa en la fig. 1. Debido a la escasez del estrato para las comparaciones, se excluyeron los 2 casos de asma persistente grave.
Igualmente, los niños expuestos al humo de tabaco tenían mayor gravedad de su asma en el último año, como se aprecia en la fig. 2. No se encontró relación significativa entre la gravedad habitual en el último año y la exposición al humo de tabaco.
La asociación entre intensidad de exposición estimada por el número de cigarrillos a los que el niño está expuesto y la gravedad del asma no alcanzó la significación estadística.
Parámetros espirométricos y exposición al humo de tabacoLos niños fumadores pasivos tenían valores espirométricos patológicos del volumen espiratorio forzado en el primer segundo (FEV1<80%) y del flujo espiratorio máximo (FEM<80%) en mayor proporción que los no expuestos, y en el caso de la capacidad vital forzada (FVC<80%) se alcanzó una significación estadística marginal (p=0,050), como se muestra en la tabla 2. No se halló asociación con significación estadística entre la exposición al humo de tabaco con los valores patológicos de FEV1/FVC (<80%) ni con los de los flujos espiratorios forzados entre el 25-75% de la FVC (FEF25-75<65%).
Humo de tabaco y embarazoLos niños expuestos al humo de tabaco durante y después de la gestación, presentaban un cociente FEV1/FVC patológico en un 63% frente al grupo de niños expuestos solo después de la gestación, 38% (p=0,013). Para el resto de los parámetros, la asociación no alcanzó la significación estadística.
Consistencia de los datosEl nivel de cotinina en orina en el subgrupo de 104 niños a los que se les determinó, resultó mayor si existía el hábito de fumar dentro de su domicilio: 51 (0-524) ng/ml en los niños expuestos y 27 (0-116) ng/ml en los no expuestos (p=0,032). La comparación de los niveles de exposición al humo de tabaco con los de cotinina en orina arrojó diferencias significativas: en el niño no expuesto la cotinina fue de 27 (0-116) ng/ml frente al 31 (0-86) ng/ml en el fumador pasivo ocasional y de 60 (0-572), ng/ml en el fumador pasivo diario (p=0,018). Asimismo se manifestó una asociación entre el nivel de cotinina y el grado de exposición: en el niño expuesto a >10 cigarrillos/día de 120 (0-590) ng/ml y en el expuesto a ≤10 cigarrillos/día de 44 (0-103) ng/ml (p=0,035), lo que apunta a la honestidad de la declaración de exposición referida por los padres y corrobora la consistencia de los datos recabados.
DiscusiónEl hallazgo principal de nuestro estudio fue el establecimiento de una asociación entre la exposición al humo de tabaco y el empeoramiento del asma en el niño asmático. En este estudio el empeoramiento se midió con datos clínicos y de función pulmonar. La exposición a través de la declaración del hábito tabáquico de los convivientes. La valoración de la exposición posee una alta fiabilidad al haber sido contrastado con los niveles de cotinina en orina para un subgrupo de los niños valorados, obteniéndose una buena consistencia en la sinceridad de las declaraciones.
Más de la mitad de los pacientes encuestados con asma, se encontraban expuestos al humo de tabaco de forma involuntaria por algún conviviente. Del total de padres que se declararon fumadores, más de la mitad de las madres y casi la mitad de los padres son fumadores habituales, y aproximadamente un tercio de los niños se encontraban expuestos dentro del domicilio al humo de tabaco de sus padres o de algún conviviente. Del total de estos niños con asma, un quinto estuvieron expuestos al humo de tabaco durante todo el embarazo, y casi todos se encontraban expuestos desde su nacimiento hasta el inicio del estudio.
En relación con las medidas medioambientales necesarias para el control del asma, encontramos que tres cuartas partes de los encuestados referían practicarlas según las recomendaciones; sin embargo, se comprobó que los padres no fumadores las realizaban en una proporción superior en relación con los fumadores, descendiendo la práctica de las medidas cuando ambos padres eran fumadores.
Al valorar la gravedad del asma según los datos clínicos y de función pulmonar, obtuvimos en los niños fumadores pasivos mayor grado de severidad del asma, tanto en el momento de la encuesta, como en el último año, encontrándose la función pulmonar afectada en los parámetros del FEV1 y del FEM en mayor proporción que en los no expuestos al humo de tabaco.
Son numerosas las publicaciones que relacionan la exposición al humo del tabaco con la patología clínica de asma9,14,15 y la hiperrespuesta bronquial en el niño22. Nuestros resultados, tanto respecto de la frecuencia de exposición de los niños al humo de tabaco como del aumento de la gravedad del asma y la afectación de la función pulmonar, se encuentran en consonancia con los resultados de otros autores7,18,23,24.
El efecto de la exposición al humo del tabaco sobre la obstrucción bronquial23-26 muestra un descenso en los parámetros espirométricos. En los pacientes con asma expuestos al humo de tabaco, los efectos en la función pulmonar son diversos según distintos autores; unos encuentran descenso de FVC, FEV1 y FEF25-7518 y otros del FEM27. Nuestros resultados son coincidentes tanto con los estudios que obtienen una reducción del FEV1 como con los que observan una disminución del FEM. No obstante, son escasas las publicaciones que relacionan el efecto de la exposición al humo de tabaco en niños asmáticos con la función pulmonar.
Los resultados de la influencia de la exposición al humo de tabaco durante la gestación sobre la función pulmonar son controvertidos. En niños sanos expuestos, Gilliland et al.16 encontraron descensos del FEM, FEF25-75 y FEF75, y Moshammer et al.28 del FEV1, FEF25-75 y FEF25. Con respecto a los niños asmáticos expuestos, Palmer et al.27 obtuvieron una disminución de FEV1 y FEF25-75 y Henderson et al.29 obtuvieron descensos del FEF25-75 en relación con los sujetos asmáticos no expuestos durante la gestación. Sin embargo, Constant et al.30 no encontraron relación. En nuestro trabajo solamente hubo 10 niños (4%) expuestos solo durante la gestación, por lo que no se pudo realizar estudio estadístico. Al estudiar a los sujetos no expuestos durante ni después de la gestación, los casos de valores espirométricos patológicos encontrados fueron muy infrecuentes, por lo que no se pudo aplicar la prueba de comparación de la χ2 de Pearson, que exige frecuencias esperadas de celdas>5 (5 casos para FVC, 4 casos para FEV1,). Sin embargo, los pacientes expuestos durante y después de la gestación presentaron un descenso patológico del cociente FEV1/FVC mayor que los expuestos solo después de la gestación.
Entre las debilidades de nuestro estudio debemos considerar sus sesgos y limitaciones. Como sesgo potencial podemos considerar la ambigüedad en la definición de asma para niños pequeños, que se confirma, o no, al alcanzar mayor edad, y que conforman un cuarto de la muestra en nuestro estudio, con lo que podríamos estar infiriendo asociaciones entre el agravamiento del asma y la exposición al humo del tabaco en niños asmáticos, de los cuales algunos podrían no serlo. Este sesgo podría haberse minimizado en la etapa de procesamiento de datos con un análisis estratificado por edad en el límite de los 5 años. No se procedió con tal estrategia debido a que a los niños menores de 6 años, el estrato de interés, no se les realizó ninguna valoración espirométrica, por no contar entre los centros de estudio con la tecnología necesaria para ello, con lo que se obtendría un análisis desbalanceado en posibilidades comparativas. Por otra parte, el análisis conjunto permite una generalización global de resultados con independencia de la edad del niño asmático, que en el caso de que pudiera serlo al llegar a los 6 años, cumpliría una función preventiva.
Una limitación que podría haber influido en nuestros resultados fue la realización de las espirometrías a lo largo del año del periodo de estudio y, por tanto, no siempre coincidente con el momento de la realización de la encuesta, por lo que podría haberse producido un desfase entre la exposición y la manifestación del problema. Sin embargo, la exposición al humo del tabaco, por su carácter habitual, puede ser considerada como de carácter permanente, estable u homogénea en el tiempo, por lo que no queda claro si la determinación espirométrica en el momento de la encuesta habría modificado de manera sustancial las asociaciones entre la función pulmonar y la exposición al humo del tabaco.
Otra limitación de nuestro estudio es que se trata de un diseño de corte transversal, por lo que no podemos establecer una asociación causal entre tipo de tratamiento, adherencia a este y gravedad del asma, precisando para ello un estudio de seguimiento.
Por otra parte, nuestro estudio posee varias fortalezas, como ser una muestra representativa de niños asmáticos de carácter nacional, la estacionalidad del asma y, quizás la mayor, la consistencia de la medición de la exposición de los niños asmáticos al humo de tabaco a partir de las declaraciones de padres y cuidadores de sus hábitos y frecuencia de su consumo en el medio donde conviven con el niño, contrastadas con los valores de cotinina en orina en una submuestra de los niños, hallándose una fuerte correlación directa entre ambos, similar a la hallada entre exposición al humo del tabaco y niveles de cotinina por otros autores28,31-33. A partir de estos resultados, como un hallazgo colateral de importancia en nuestro estudio, podemos añadir que la información ofrecida por padres y cuidadores sobre exposición al tabaco para este tipo de estudios puede considerarse fiable.
Considerando sesgos y limitaciones de nuestro estudio, podemos concluir que la gravedad del asma en el niño que la presenta aumenta con la exposición al humo de tabaco consumido por sus familiares en el domicilio donde convive. No obstante, se requieren más estudios, preferiblemente con diseño de tipo seguimiento, para confirmar la replicación de esta asociación en diferentes medios y poblaciones diferentes.
Como conclusión de aplicación asistencial, consideramos que dada la elevada exposición involuntaria al humo de tabaco de los niños asmáticos, y su afectación en la gravedad del asma, es importante que especialmente en estos pacientes se realicen medidas de prevención para evitar dicha exposición, puesto que la población en general y los padres y madres aún conociendo la evolución de la enfermedad obstructiva de sus hijos, continúan exponiéndolos al humo de tabaco.
FinanciaciónEste estudio ha sido realizado con una beca de Investigación concedida por la Sociedad Española de Neumología Pediátrica en la convocatoria de 2006 y financiada por la empresa farmacéutica Merck-Sharp and Dohme.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Miembros del Grupo de Trabajo sobre Tabaquismo de la Infancia y Adolescencia de la Sociedad Española de Neumología Pediátrica participantes en el estudio: A. Callejón Callejón, L. Arranz Arana, J. Korta Murua, MM. Lertxundi Etxebarria, A. Bercedo Sanz, I. Úbeda Sansano, A. López-Silvarrey Varela, C.R. Rguez Fernández-Oliva, D. González Caballero y A. Sánchez Marenco.
Los nombres de los componentes del Grupo de Trabajo sobre Tabaquismo de la Infancia y Adolescencia de la Sociedad Española de Neumología Pediátrica están realacionados en el anexo 1.