En este artículo se recogen las recomendaciones para la prevención de la endocarditis infecciosa (EI), contenidas en las guías elaboradas por la American Heart Association (AHA) y la European Society of Cardiology (ESC) a partir de las cuales, se han consensuado las recomendaciones de la Sociedad Española de Cardiología Pediátrica y Cardiopatías Congénitas.
En los últimos años se ha producido un cambio considerable en las recomendaciones para la prevención de la EI, motivado principalmente por la falta de evidencia sobre la eficacia de la profilaxis antibiótica en su prevención y el riesgo de desarrollo de resistencias a los antibióticos utilizados. El cambio principal consiste en una reducción de las indicaciones de la profilaxis antibiótica, tanto en lo relativo a los pacientes como a los procedimientos considerados de riesgo. Las guías de práctica clínica y las recomendaciones deben asistir a los profesionales de la salud en la toma de decisiones clínicas en su ejercicio diario. No obstante, el juicio último sobre el cuidado de un paciente concreto lo debe tomar el médico responsable.
This article sets out the recommendations for the prevention of infective endocarditis (IE), contained in the guidelines developed by the American Heart Association (AHA) and the European Society of Cardiology (ESC), from which the recommendations of the Spanish Society of Paediatric Cardiology and Congenital Heart Disease have been agreed. In recent years, there has been a considerable change in the recommendations for the prevention of IE, mainly due to the lack of evidence on the effectiveness of antibiotic prophylaxis in prevention, and the risk of the development of antibiotic resistance. The main change is a reduction of the indications for antibiotic prophylaxis, both in terms of patients and procedures considered at risk. Clinical practice guidelines and recommendations should assist health professionals in making clinical decisions in their daily practice. However, the ultimate judgment regarding the care of a particular patient must be taken by the physician responsible.
La EI es un proceso inflamatorio de etiología infecciosa que afecta al endocardio y/o las válvulas cardiacas. La incidencia global de la EI varía de 3 a 10 casos/100.000 personas año1, suponiendo en la población pediátrica 1/1.300 ingresos hospitalarios anuales1. La mayor parte de niños con EI tienen factores de riesgo para la enfermedad, siendo el más importante la presencia de cardiopatías congénitas, presentes en el 35-50% de los niños con EI2. En ausencia de cardiopatía, los catéteres venosos centrales constituyen el principal factor de riesgo3 en niños ingresados en cuidados intensivos, neonatos prematuros, enfermos oncológicos e inmunodeprimidos. En el 8-10% de los niños con EI no se identifican factores de riesgo4. La EI es el resultado de una serie de interacciones entre los agentes patógenos vehiculados por la sangre, el endotelio dañado, la fibrina y las plaquetas2. La superficie endotelial se lesiona por el flujo turbulento en niños con cardiopatías congénitas o por agresión directa de catéteres centrales en niños sin cardiopatía. Sobre el endotelio dañado se depositan fibrina, plaquetas y hematíes formando un trombo aséptico. Una bacteriemia transitoria, que puede ocurrir en niños normales, condiciona el depósito de agentes patógenos en el trombo con aposición posterior de más fibrina y plaquetas que aíslan el germen de las defensas del huésped permitiendo la proliferación rápida del agente infeccioso y la formación de vegetaciones. Los patógenos más comunes asociados con la EI en niños son Streptococcus viridans y Staphylococcus aureus (S. aureus). Otros agentes menos frecuentes son Staphylococcus coagulasa negativo, Streptococcus del grupo A y B, Escherichia coli, Streptococcus pneumoniae y Haemophilus influenzae3.
ProfilaxisLa profilaxis de la EI pretende evitar el desarrollo de la enfermedad en pacientes de riesgo cuando son sometidos a procedimientos que pueden originar una bacteriemia. Las recomendaciones de profilaxis antibiótica en niños experimentaron un cambio significativo con las Guías de la American Heart Association revisadas en el año 20075 y de la Sociedad Europea de Cardiología del 20096. Uno de los aspectos más novedosos de estas guías consiste en el cambio en la manera de abordar la profilaxis de la enfermedad. Se enfatiza la importancia de una buena higiene oral y la necesidad de ser extremadamente cuidadosos en la asepsia durante la manipulación de catéteres y otros procedimientos invasivos. Estas medidas son, con toda seguridad, más útiles en la prevención de endocarditis relacionadas con microorganismos de la boca o endocarditis nosocomiales que la administración preventiva de antibióticos.
En los niños con cardiopatías congénitas el mantenimiento de una buena higiene oral con visitas regulares al odontólogo es más eficaz que la profilaxis antibiótica convencional en cuanto a la prevención de endocarditis.
Los cambios introducidos por las nuevas recomendaciones, dejando de administrar profilaxis antibiótica a un amplio grupo de pacientes como se venía haciendo hasta ahora, van a modificar la práctica clínica de médicos y dentistas, y la de los propios pacientes habituados a la normativa anterior, por lo que los autores de las guías comprenden a los profesionales que decidan mantener las normas clásicas. Los médicos también pueden temer consecuencias legales en caso de retirar la profilaxis, aunque infundadamente, ya que la adherencia a las guías de práctica clínica reconocidas proporciona una fuerte protección legal7.
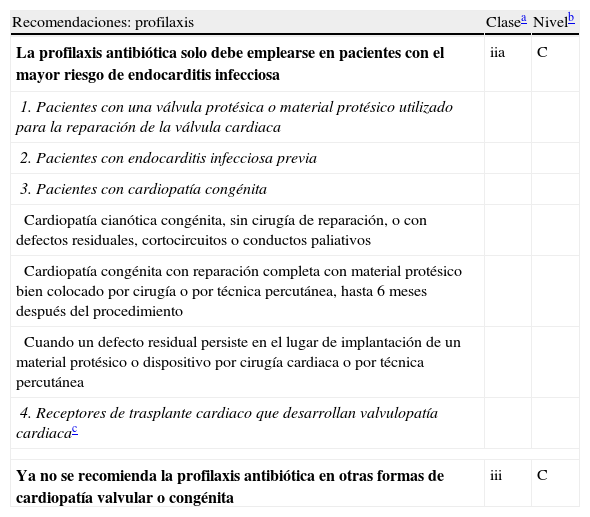
La Guía europea mantiene el principio de la profilaxis antibiótica cuando se llevan a cabo procedimientos con riesgo de EI en pacientes con cardiopatía predisponente, pero limitando su indicación a pacientes con el mayor riesgo de EI (tabla 1) que se sometan a los procedimientos de riesgo más elevado (tabla 2).
Cardiopatías con mayor riesgo de endocarditis infecciosa para las que se recomienda la profilaxis cuando se realiza un procedimiento de riesgo elevado
| Recomendaciones: profilaxis | Clasea | Nivelb |
| La profilaxis antibiótica solo debe emplearse en pacientes con el mayor riesgo de endocarditis infecciosa | iia | C |
| 1. Pacientes con una válvula protésica o material protésico utilizado para la reparación de la válvula cardiaca | ||
| 2. Pacientes con endocarditis infecciosa previa | ||
| 3. Pacientes con cardiopatía congénita | ||
| Cardiopatía cianótica congénita, sin cirugía de reparación, o con defectos residuales, cortocircuitos o conductos paliativos | ||
| Cardiopatía congénita con reparación completa con material protésico bien colocado por cirugía o por técnica percutánea, hasta 6 meses después del procedimiento | ||
| Cuando un defecto residual persiste en el lugar de implantación de un material protésico o dispositivo por cirugía cardiaca o por técnica percutánea | ||
| 4. Receptores de trasplante cardiaco que desarrollan valvulopatía cardiacac | ||
| Ya no se recomienda la profilaxis antibiótica en otras formas de cardiopatía valvular o congénita | iii | C |
Tomado de Habib et al.6
Clase de recomendación: clase iia: el peso de la evidencia/opinión está a favor de la utilidad/eficacia; clase iii: evidencia o acuerdo general de que el tratamiento no es útil/efectivo y en algunos casos puede ser perjudicial.
Recomendaciones para la profilaxis de endocarditis infecciosa en pacientes con mayor riesgo según el tipo de procedimiento
| Recomendaciones: profilaxis | Clasea | Nivelb |
| A. Procedimientos dentales | ||
| La profilaxis antibiótica debería plantearse para los procedimientos dentales que precisan manipulación de la región gingival o periapical de los dientes o la perforación de la mucosa oral | iia | C |
| La profilaxis antibiótica no se recomienda para las inyecciones de anestesia local en tejido no infectado, la eliminación de suturas, rayos X dentales, colocación o ajuste de aparatos o correctores prostodónticos u ortodónticos movibles | iii | C |
| Tampoco se recomienda la profilaxis después de la extracción de dientes deciduos o de traumatismo labial y de mucosa oral | ||
| B. Procedimientos del tracto respiratorioc | ||
| La profilaxis antibiótica no se recomienda para los procedimientos del tracto respiratorio, que incluyen la broncoscopia o laringoscopia, la intubación transnasal o endotraqueal | iii | C |
| La profilaxis antibiótica es razonable en pacientes sometidos a procedimientos invasivos del tracto/mucosa respiratorios, que impliquen incisión o biopsia de la mucosa respiratoria, por ejemplo, amigdalectomía y adenoidectomíad | iia | C |
| C. Procedimientos gastrointestinales o urogenitalesc | ||
| La profilaxis antibiótica no se recomienda en gastroscopia, colonoscopia, cistoscopia o ecocardiografía transesofágica | iii | C |
| D. Piel y tejido blandoc | ||
| La profilaxis antibiótica no se recomienda para ningún procedimiento | iii | C |
Clase de recomendación: clase iia: el peso de la evidencia/opinión está a favor de la utilidad/eficacia; clase iii: evidencia o acuerdo general de que el tratamiento no es útil/efectivo y en algunos casos puede ser perjudicial.
No hay evidencia de que la bacteriemia que resulta de procedimientos de los tractos respiratorio, gastrointestinal o genitourinario, así como procedimientos dermatológicos o traumatológicos, cause EI. Así, la profilaxis no se recomienda en pacientes que se sometan a tales procedimientos, salvo dentro de los procedimientos de tracto respiratorio, la amigdalectomía y adenoidectomía.
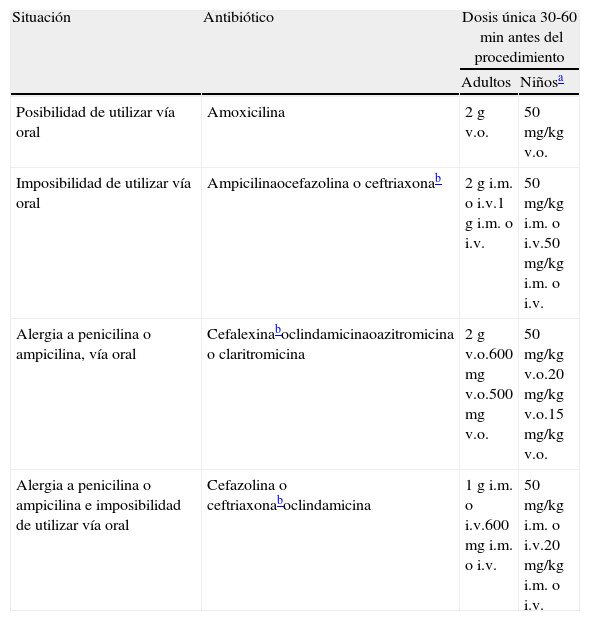
Los objetivos principales de la profilaxis antibiótica son los Streptococcus presentes en la flora oral. La tabla 3 resume los regímenes de profilaxis antibiótica recomendados antes de los procedimientos dentales.
Profilaxis recomendada para procedimientos dentales de riesgo
| Situación | Antibiótico | Dosis única 30-60min antes del procedimiento | |
| Adultos | Niñosa | ||
| Posibilidad de utilizar vía oral | Amoxicilina | 2g v.o. | 50 mg/kg v.o. |
| Imposibilidad de utilizar vía oral | Ampicilinaocefazolina o ceftriaxonab | 2g i.m. o i.v.1g i.m. o i.v. | 50 mg/kg i.m. o i.v.50 mg/kg i.m. o i.v. |
| Alergia a penicilina o ampicilina, vía oral | Cefalexinaboclindamicinaoazitromicina o claritromicina | 2 g v.o.600 mg v.o.500 mg v.o. | 50 mg/kg v.o.20 mg/kg v.o.15 mg/kg v.o. |
| Alergia a penicilina o ampicilina e imposibilidad de utilizar vía oral | Cefazolina o ceftriaxonaboclindamicina | 1g i.m. o i.v.600mg i.m. o i.v. | 50 mg/kg i.m. o i.v.20 mg/kg i.m. o i.v. |
Tomado de Wilson et al.5
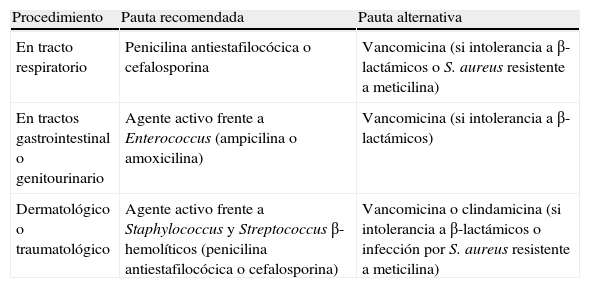
Los pacientes enumerados en la tabla 1 que se sometan a un procedimiento invasivo del tracto respiratorio, genitourinario o gastrointestinal, o a procedimientos dermatológicos o traumatológicos para tratar una infección confirmada (p. ej., abscesos cutáneos o infecciones óseas) deben recibir un régimen antibiótico adecuado en cada caso (tabla 4).
Profilaxis recomendada para determinados procedimientos en el contexto de una infección confirmadaa
| Procedimiento | Pauta recomendada | Pauta alternativa |
| En tracto respiratorio | Penicilina antiestafilocócica o cefalosporina | Vancomicina (si intolerancia a β-lactámicos o S. aureus resistente a meticilina) |
| En tractos gastrointestinal o genitourinario | Agente activo frente a Enterococcus (ampicilina o amoxicilina) | Vancomicina (si intolerancia a β-lactámicos) |
| Dermatológico o traumatológico | Agente activo frente a Staphylococcus y Streptococcus β-hemolíticos (penicilina antiestafilocócica o cefalosporina) | Vancomicina o clindamicina (si intolerancia a β-lactámicos o infección por S. aureus resistente a meticilina) |
Recomendaciones limitadas a aquellos pacientes con cardiopatías que predispongan a riesgo elevado de endocarditis (véase la tabla 1).
En los pacientes sometidos a cirugía cardiaca o vascular y en pacientes de riesgo que se someten a un implante de una válvula protésica o material protésico intravascular u otro tipo de material extraño, se considerará la administración de profilaxis antibiótica perioperatoria debido al elevado riesgo de infección y la posibilidad de evolución negativa. Dado que los microorganismos más frecuentes involucrados son estafilococos coagulasa negativos y S. aureus, se deberá seleccionar un régimen antibiótico de acuerdo con los patrones locales de resistencia. La profilaxis se iniciará inmediatamente antes del procedimiento, finalizando 48h después de la intervención1,5,6. Se recomienda encarecidamente eliminar las fuentes potenciales de la sepsis dental al menos 2 semanas antes del implante de una válvula protésica o de otro material extraño intracardiaco o intravascular, a menos que se trate de una intervención urgente.
No se recomienda realizar profilaxis antimicrobiana durante la inserción y la manipulación de catéteres venosos, siendo obligatorio adoptar las medidas asépticas necesarias para reducir la tasa de infección.
Estas nuevas recomendaciones están pendientes de difusión y aceptación por parte de los profesionales y pacientes o familiares, debiendo individualizar la decisión en cada caso concreto, sopesando la potencial eficacia del antibiótico, su necesidad y beneficio frente al riesgo de reacciones adversas y posible desarrollo de resistencias microbianas.
La práctica de tatuajes y piercing son un motivo de preocupación, especialmente en individuos con cardiopatías congénitas con elevada susceptibilidad de contraer EI. En la actualidad, no hay datos disponibles acerca de la incidencia de la EI después de tales procedimientos ni de la eficacia de los antibióticos para su prevención. La educación de los pacientes portadores de cardiopatías congénitas es primordial y se debe desaconsejar los procedimientos de perforación, especialmente en la lengua y las membranas mucosas, así como la realización de tatuajes. Si se llevan a cabo, deben realizarse bajo estrictas condiciones de esterilización, aunque no se recomienda la profilaxis antibiótica.
Dada la ausencia de evidencias que avalen cualquier recomendación relacionada con la profilaxis antibiótica de la EI, las guías analizadas proponen la realización de estudios prospectivos, que permitan hacer un seguimiento de las nuevas recomendaciones y evaluar sus posibles repercusiones en cuanto a la incidencia y gravedad de la EI.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Alados Arboledas FJ, Alcalde Martín C, Aparicio García P, Baño Rodrigo A, Barcudi Abbona MS, Barrios Tascón A, Bernaldez Torralva CM, Blanco Rodríguez C, Blazquez Trigo S, Caldeiro Diaz MJ, Cantero Tejedor MT, Carrasco Moreno JI, Carretero Bellón JM, Casanova Gómez M, Cobo Limones F, Collell Hernandez R, Cuenca Peiro V, De Caro Adalgisa P, Deiros Bronte Lucia, Del Rey Megías L, Diez Tomas JJ, Domínguez Garcia O, Duque Bedoya J, Echeverria Nava FE, Fernandez Soria MT, Gallego Garcia de Vinuesa AP, Garrido-Lestache Rodríguez Monte ME, Giner Crespo M, Gonzalez Marín MA, Gonzalez Carrasco E, Grueso Montero J, Guillen Rodríguez I, Haro Gómez M, Hernández Blanco A, Herranz Sánchez Y, Herrera Del Rey C, Ibañez Fernandez A, Iñigo Martin G, Izquierdo Riezu, MA, Izquierdo Fos I, Jiménez Montañés L, Jiménez Casso MS, Lopez Zea M, Lopez Abel B, Luaces Gonzalez J, Mairal Cazcarra JA, Manso Garcia B, Maravall Llagaria M, Martin De Lara I, Martínez Soto MI, Martínez Oloron P, Medrano López C, Moruno Tirado A, Ortega Montes A, Ortigado Matamala A, Oulego Erroz I, Perera Carrillo CJ, Pérez Muñuzuri A, Pérez Campos D, Pérez-Piaya Moreno MR, Perin F, Pinto Fuentes I, Puigdevall Dalmau MA, Quero Jiménez MC, Raga Poveda MT, Raposo Sonnenfeld I, Rellan Rodríguez S, Rey García SM, Rezola Arcelus E, Rissech Payret M, Romero Vivas F, Romero Ibarra C, Rueda Nuñez F, Sabate Rotes A, Salido Peracaula C, Sánchez Andres A, Serna Gomez JA, Serrano Robles MI, Siles A, Soriano Belmonte D, Sorli Garcia M, Suarez Cabrera P, Tamariz-Martel Moreno R, Tamariz-Martel Moreno A, Tejero Hernandez MA, Usano Carrasco AI, Valero Adan MT, Vicente Cuevas FJM, Villagra Albert S, Villalba Nogales J.