Sr. Editor:
El tratamiento de las infecciones causadas por Staphylococcus aureus puede verse comprometido por los problemas provenientes de la resistencia a meticilina y, por extensión, a todos los antibióticos betalactámicos. Desde el punto de vista epidemiológico pueden diferenciarse dos tipos de infecciones causadas por S. aureus resistente a meticilina (SARM): las de origen nosocomial y las adquiridas en la comunidad (SARM-AC). Estas últimas se describieron a principios de la década de 1990 y se han diseminado en diversos países con gran rapidez hasta constituir un importante problema de salud pública en la actualidad1.
En España, los aislamientos de SARM-AC son aún relativamente infrecuentes. Se han descrito muy recientemente en distintas áreas geográficas2,3, sobre todo en población de origen ecuatoriano y por cepas clonalmente relacionadas, lo que alerta sobre la posible emergencia de este tipo de infecciones en nuestro medio. A este respecto presentamos un caso con características fenotípicas de infección por SARM-AC y transmisión intrafamiliar prolongada con expresividad clínica.
Varón de 8 años, ingresado por fiebre y dolor intenso con signos inflamatorios en el tobillo derecho tras un antecedente traumático leve. Varios miembros de la familia y el propio paciente habían presentado a lo largo de los últimos 2 años forunculosis y/o celulitis recidivante que habían precisado drenaje quirúrgico.
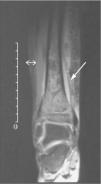
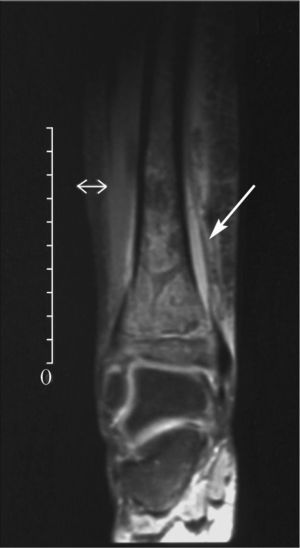
Ante la sospecha de osteomielitis, se inició tratamiento antibiótico empírico intravenoso con cloxacilina y cefotaxima. Por la persistencia de la fiebre y del dolor intenso, tras 48h de tratamiento antibiótico se realizó resonancia magnética en la que se apreció una imagen compatible con una fractura tibial distal por epifisiólisis y signos de infección ósea con absceso subperióstico. Se realizaron desbridamiento y curetaje, y en el cultivo de material óseo se aisló S. aureus con resistencia a oxacilina y sensible al resto de antibióticos no betalactámicos. Con estos resultados se instauró antibioterapia con clindamicina intravenosa con buena respuesta clínica. Asimismo, se confirmó la colonización nasal por SARM en el paciente y sus familiares, y se procedió a la administración de mupirocina intranasal. El seguimiento posterior permitió documentar la erradicación del estado de portador y de las infecciones cutáneas recurrentes en todos los casos.
Nuestro paciente presentó una osteomielitis estafilocócica complicada con un absceso subperióstico (fig. 1). El patrón fenotípico de resistencias fue el característico del SARM-AC y no hubo contacto personal ni familiar con el medio hospitalario. El caso es significativo, además, porque existió una transmisión intrafamiliar de S. aureus con una elevada expresividad clínica, posiblemente en relación con una virulencia incrementada del germen, aunque este aspecto, al igual que las resistencias genotípicas características de los SARM-AC (SCCmec tipo IV), no pudieron ser documentados desde el punto de vista molecular.
La transmisión intrafamiliar del SARM-AC se ha estudiado mediante el análisis de los aislamientos correspondientes a SARM durante 2 años en los Países Bajos4. Este estudio indicó que los familiares pueden servir como reservorio de estas cepas virulentas de SARM y que la transmisión ocurre entre los distintos miembros de la familia, como pudimos comprobar en nuestro caso.
Los factores de virulencia son relevantes en la historia natural de las infecciones por SARM-AC. En un estudio de infecciones musculoesqueléticas en niños se encontró que los genes que codificaban dos reconocidos determinantes de virulencia como la leucocidina Panton-Valentine (PVL) y fnbB (proteína que se une a la fibronectina) estaban presentes en una mayor proporción en los casos causados por cepas de SARM-AC (el 87 y el 90 %, respectivamente), comparados con las infecciones por S. aureus sensibles a meticilina (el 24 y el 64 %)5. La frecuente asociación del SARM-AC con factores de virulencia condiciona habitualmente un espectro de enfermedad de mayor gravedad, entre las que se incluyen infecciones cutáneas recurrentes, osteomielitis multifocal, abscesos subperiósticos, piomiositis, neumonías necrosantes y/o empiema pleural6–8. En nuestro caso, la enfermedad cursó de forma agresiva con un absceso subperióstico desde el comienzo de la clínica y con antecedentes familiares de infecciones cutáneas de repetición que requirieron tratamiento quirúrgico, lo que nos lleva a pensar que, aun faltando el estudio de los genes asociados con factores de virulencia del SARM-AC aislado, es probable su presencia dadas las manifestaciones clínicas descritas.
La clindamicina, en combinación con un adecuado drenaje quirúrgico, ha sido usada con éxito en el tratamiento de infecciones cutáneas e invasivas por SARM-AC en niños, como ocurrió en el presente caso9. Sin embargo, hay que tener en cuenta la posibilidad de aparición de resistencias inducidas a la clindamicina en cepas resistentes a eritromicina de tipo ermB, que debe ser evaluada por el test de difusión de doble disco10.
Como conclusión, este caso nos recuerda que debemos reforzar la vigilancia epidemiológica para detectar la posible emergencia de las cepas de SARM-AC en nuestro medio.