Un lactobezoar es una masa compacta de restos de leche sin digerir, localizada en el tracto digestivo, generalmente en el estómago o intestino1. Pese a ser el tipo de bezoar más frecuente en la infancia, son excepcionales los casos publicados más allá del periodo neonatal2.
Se presenta el caso clínico de una niña de 4 años y 5 meses de edad, sin antecedentes personales ni familiares patológicos reseñables, que había presentado polidipsia, poliuria con nicturia, polifagia y pérdida de 2kg de peso en las 2 semanas previas a su consulta, acompañadas desde 6h antes de su ingreso de dolor abdominal y vómitos, en probable relación con la cetoacidosis que mostraba en el inicio clínico de una diabetes mellitus (glucemia 844mg/dl, cetonemia 7,7mmol/l, pH 7, 22, bicarbonato 13,5mmol/l).
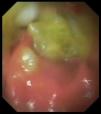
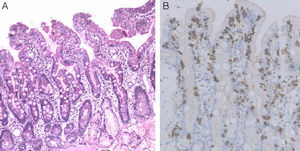
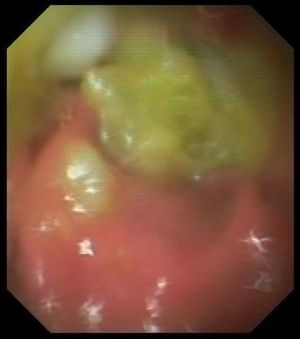
El estudio de autoinmunidad detectó la presencia de anticuerpos antiislotes pancreáticos (ICA: 20 unidades JDF), antitirosín fosfatasa (IA2: 95,83 U/ml) y antiglutamato descarboxilasa (GAD-65: 78,25 U/ml). Además, se objetivó la existencia de anticuerpos antitransglutaminasa tisular IgA (106 U/ml), antiendomisio IgA (1/640) y antigliadina IgA (53 U/ml). El estudio histológico de la biopsia intestinal mediante endoscopia digestiva alta mostró una atrofia vellositaria parcial tipo 3a de la clasificación de Marsh modificada, confirmando el diagnóstico de enfermedad celíaca (fig. 1). Incidentalmente, se detectó la presencia de un lactobezoar gástrico (fig. 2).
Estudio histopatológico, compatible con el diagnóstico de enfermedad celíaca. A) Mucosa duodenal, con linfocitos intraepiteliales, hiperplasia de criptas y atrofia parcial de vellosidades intestinales (grado 3a de la clasificación de Marsh modificada). B) Análisis inmunohistoquímico que muestra linfocitos intraepiteliales CD3 positivos.
La paciente, que no había presentado previamente semiología digestiva, recibía una alimentación variada adecuada a su edad, con una ingesta láctea aproximada de 500 cc/día. Tras el tránsito del tratamiento inicial —con insulinoterapia y la fluidoterapia por vía intravenosa— al definitivo —mediante administración subcutánea de análogos de insulina y control de la ingesta de hidratos de carbono—, se indicó dieta exenta de gluten y acidificación de las comidas (con vinagre y zumos de cítricos) para facilitar la resolución espontánea del lactobezoar, permaneciendo la paciente asintomática en revisiones posteriores.
Hasta la actualidad, todos los casos de lactobezoar se han descrito en la infancia, siendo más frecuentes en el periodo neonatal (máxima incidencia entre los 4 y 10 días de edad), fundamentalmente en recién nacidos pretérmino de muy bajo peso3. En efecto, son excepcionales los casos publicados en mayores de 3 años4 y, hasta la fecha, ninguno en pacientes diabéticos ni celíacos.
Se desconoce la causa exacta por la que se acumulan restos de leche sin digerir, habiéndose postulado una etiología multifactorial con factores favorecedores como la prematuridad y el bajo peso al nacer, la menor secreción de ácidos gástricos, el enlentecimiento en el vaciado gástrico y la excesiva densidad, alto contenido calórico, de caseína y de triglicéridos de cadena media y larga en los preparados lácteos2,5. Sin embargo, se han descrito casos clínicos de lactobezoar también en neonatos a término y lactantes alimentados con leche materna, leche de vaca e incluso leche de soja2,6.
Las manifestaciones clínicas pueden ser muy variadas, desde casos asintomáticos detectados de forma casual, como el que presentamos, hasta casos graves con signos y síntomas de sangrado, obstrucción y perforación gástrica2. Lo más frecuente es la aparición de distensión abdominal, vómitos no biliosos y diarrea7, que pueden verse acompañados de alteraciones hemodinámicas y metabólicas secundarias2. En la exploración física ocasionalmente es posible palpar una masa gástrica7.
Las pruebas de imagen pueden ayudar al diagnóstico, apareciendo una masa en la luz del estómago en la radiografía simple, sobre todo si hay abundante aire intragástrico o tras la ingesta de contraste8. La detección mediante ecografía de una masa hiperecogénica con ecogenicidad heterogénea en la luz gástrica puede ser, asimismo, indicativa9.
No existen guías consensuadas para el tratamiento de los lactobezoares. En general, se adopta una actitud expectante, ya que suelen resolverse espontáneamente, si bien se puede instaurar dieta absoluta, junto con fluidoterapia por vía intravenosa, o bien lavados gástricos con suero fisiológico para acelerar su desintegración2. En casos excepcionales que presentan complicaciones (obstrucción, perforación gástrica), puede ser necesaria la intervención quirúrgica urgente10.
En nuestro conocimiento, hasta la fecha es el primer caso publicado de lactobezoar en un paciente con diabetes y enfermedad celíaca. El hallazgo de este en el momento del inicio de la diabetes hace improbable la eventual implicación de una gastroparesia diabética como factor etiológico. Posiblemente por la inespecificidad de los síntomas, lo excepcional de las complicaciones y su habitual resolución espontánea, la formación de un lactobezoar pueda pasar inadvertida, salvo en hallazgos casuales, como el presentado.