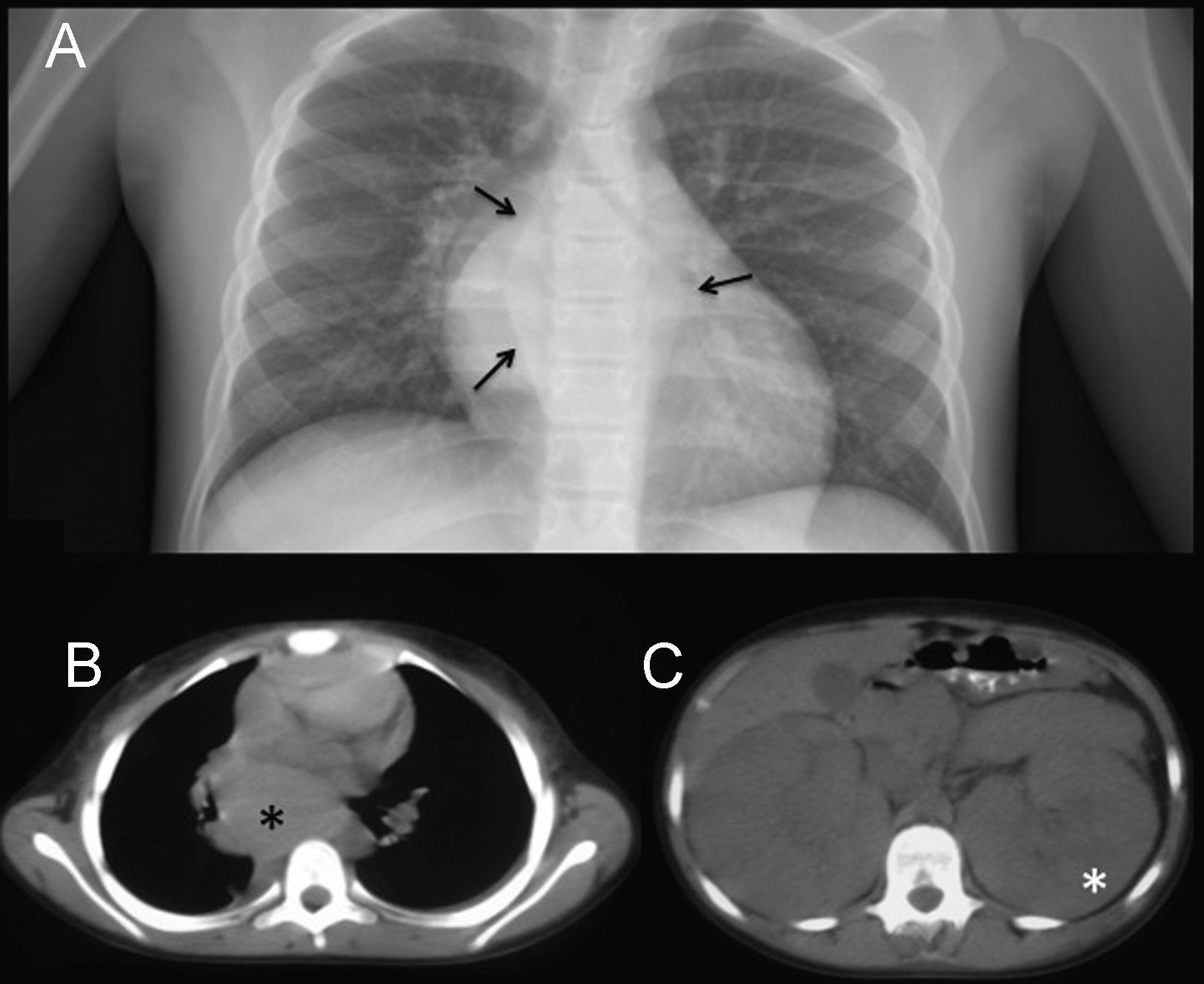
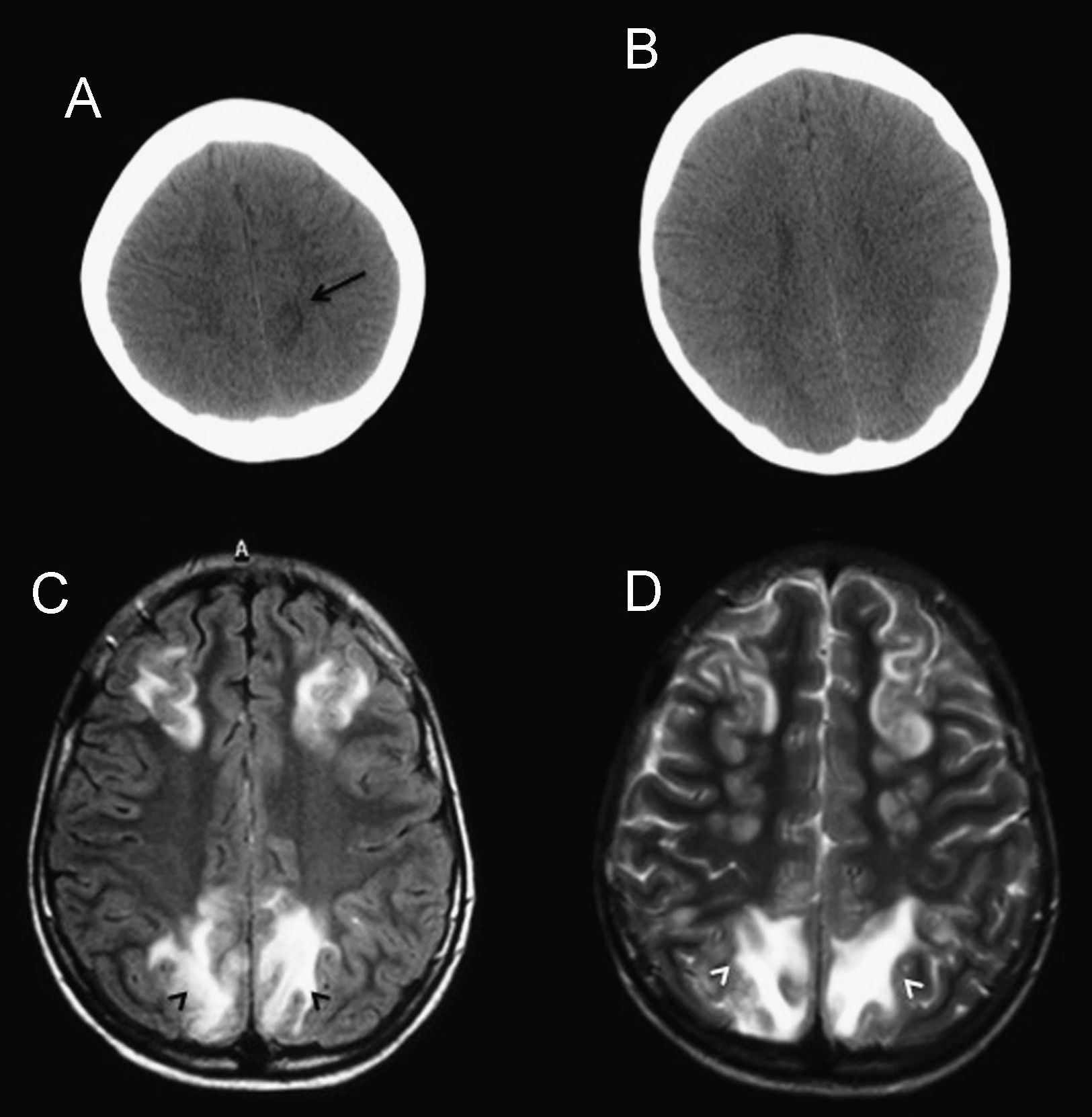
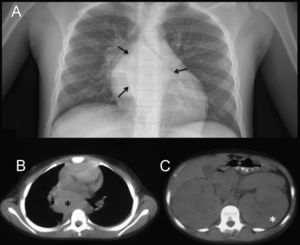
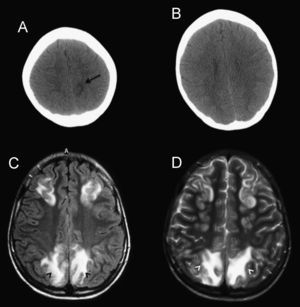
Recientemente ha acaecido en nuestro centro el caso de un varón de 11 años de edad, de origen magrebí, derivado por síndrome nefrótico y datos analíticos de insuficiencia renal aguda. En su valoración inicial se solicitó una radiografía simple de tórax (fig. 1A), que mostró una masa mediastínica (flechas). La bioquímica evidenció un aumento en cifras de creatinina de 2,12mg/dl (hasta 1,1) y urea de 71mg/dl (hasta 40), con incremento de reactantes de fase aguda. Se realizó una TC toracoabdominal, sin contraste iv por la insuficiencia renal aguda, en la que se observó una masa mediastínica retrocardial (fig. 1B, asterisco) de 5×7cm, isodensa respecto al músculo, que se extendía desde el receso pleuroacigoesofágico hasta la cúpula diafragmática derecha. Los riñones estaban muy aumentados de tamaño (fig. 1C, asterisco), sin evidencia de lesión focal. Se realizó una toracoscopia al paciente con tomas de biopsia. El estudio histopatológico de la masa mediastínica posterior mostró un linfoma de Burkitt (LB) (inmunohistoquímica: CD10, CD20 y CD79a positivos, con negatividad para CD3, Bcl6 y TdT, como patrón histoquímico propio de LB1). Se probó una traslocación c-Myc 8p:24 en el 39% de las células tumorales. Con el resultado intraoperatorio de LB, se administró quimioterapia intratecal (metotrexato e hidrocortisona). Se trasladó al paciente a la UCI; en ese momento presentaba una PA de 140/60mmHg, hipocalcemia de 7,33mg/dl (normal desde 8,8), normohipouricemia, normofosforemia e hiperuremia de 196mg/dl, con disminución en el ritmo de la diuresis. A las 72h de estancia en la UCI se inició un primer ciclo quimioterapéutico con vincristina y ciclofosfamida; durante las horas posteriores apareció un deterioro del nivel de consciencia, sin crisis convulsiva, que requirió de intubación y ventilación mecánica. La TC craneal (figs. 2A,B) evidenció una lesión hipodensa de 15mm en la sustancia blanca parietal parasagital izquierda (flecha), sin signos de territorialidad vascular. A las 24 h de la TC se le realizó una RM sin contraste iv, que mostró lesiones coalescentes en la sustancia blanca, occipitoparietofrontales, bilaterales y simétricas, hiperintensas en secuencias FLAIR (fig. 2C, cabezas de flecha) y potenciadas en T2 (fig. 2D, cabezas de flecha), hallazgos que iban de acuerdo con la existencia de un síndrome de leucoencefalopatía posterior reversible (PRES). Se trató con isoprotenerol, con normalización de las cifras tensionales. Se realizó una RM de control (no mostrada) y 15 días después mostró la desaparición de las lesiones estructurales.
Estudio toracoabdominal al ingreso. A) Radiografía posteroanterior de tórax, que muestra una masa retrocardial (flechas), que se hacia visible debido a que no hacía «signo de la silueta» cardiaca por interposición de parénquima pulmonar. B) TC torácico sin contraste intravenoso que confirma la disposición mediastínica posterior (asterisco) de la masa torácica, isodensa respecto al músculo. C) TC abdominal sin contraste intravenoso ni oral, que objetiva un aumento del tamaño renal (asterisco), bilateral y simétrico, sin evidencia de lesión focal.
Estudio cerebral. A, B) TC craneal sin contraste intravenoso que demuestra un lesión focal hipodensa en sustancia blanca parietal (flecha en A). C) RM cerebral: secuencia FLAIR. D) Secuencia potenciada en T2, donde se muestra hiperintensidades en sustancia blanca bilateral, en cortes similares al de la figura B y donde no había traducción tomográfica de las lesiones.
Es por todos conocida la dificultad diagnóstica del LB. En nuestro caso, el diagnóstico histológico vino precedido de la realización de una toracoscopia, un procedimiento seguro, rápido y preciso en el diagnóstico del LB, pero que se ha ilustrado poco en la literatura médica actual2. El elevado índice proliferativo de este tumor obliga a una poliquimioterapia intensiva, que provoca, adicionalmente, una amplia lisis tumoral. El síndrome de lisis tumoral se ha indicado como un factor en el desarrollo del PRES, por un mecanismo aún no establecido, al igual que la hipertensión arterial3. Existen descritos múltiples factores asociados al desarrollo del PRES: la encefalopatía hipertensiva, la eclampsia, la enfermedad renal, el tratamiento inmunosupresor o distintas enfermedades hematológicas o conectivopatías4. Entre estos factores, también podemos considerar actualmente al LB como una causa directa o indirecta5. Aunque la hipercalcemia ya se ha reportado como causa del PRES en un paciente con LB6, en nuestro caso, los niveles de calcio se mantuvieron bajos, y consideramos la aparición del PRES como consecuencia de la combinación de la hipertensión arterial y el síndrome de lisis tumoral por el inicio de la quimioterapia. Una vez que se controlaron ambas causas, el cuadro neurológico cedió y se pudo continuar el tratamiento, tal como propone la literatura médica actual3.