La drepanocitosis es una anemia emergente en Europa que condiciona una elevada morbilidad con complicaciones agudas y crónicas. El manejo de estos pacientes es complejo y requiere atención interdisciplinar. El objetivo del estudio es analizar las características y el manejo de los pacientes con drepanocitosis que ingresan por complicaciones agudas.
MétodosEstudio descriptivo retrospectivo de los ingresos por complicaciones agudas de pacientes con drepanocitosis menores de 16 años en un hospital terciario entre 2010 y 2020. Se revisaron los datos clínicos, analíticos y radiológicos.
ResultadosSe incluyeron 71 ingresos correspondientes a 25 pacientes, el 40% diagnosticados por cribado neonatal. Los ingresos se incrementaron de forma progresiva durante este periodo. Los diagnósticos más frecuentes fueron la crisis vasooclusiva (35,2%), el síndrome febril (33,8%) y el síndrome torácico agudo (32,3%). Nueve pacientes precisaron ingreso en cuidados intensivos. En 20 ingresos se obtuvo documentación microbiológica, 60% bacterias. En el 86% se administró antibioterapia y 28% precisaron analgesia con opioides. El 89% cumplían la pauta de vacunación adecuada y el 41% recibían hidroxiurea previo al ingreso.
ConclusionesLas complicaciones agudas que precisan ingreso hospitalario son frecuentes en los pacientes con drepanocitosis, siendo las más habituales la crisis vasooclusiva y el síndrome febril. Esto conlleva un uso elevado de antibioterapia y opioides. El diagnóstico precoz facilita el reconocimiento de complicaciones de riesgo vital como el síndrome torácico agudo y el secuestro esplénico. A pesar de las medidas preventivas y los tratamientos indicados en la actualidad, estas complicaciones agudas precisan manejo hospitalario.
Sickle cell disease is an emerging anemia in Europe leading to high morbidity with severe acute complications requiring hospital admission and chronic consequences. The management of these patients is complex and needs interdisciplinary care. The objective is to analyze clinical characteristics and management of patients with sickle cell disease admitted for acute complications.
MethodsRetrospective descriptive study of admissions for acute complications of patients with sickle cell disease under 16 years of age in a tertiary hospital between 2010 and 2020. Clinical, laboratory and radiological data were reviewed.
ResultsWe included 71 admissions corresponding to 25 patients, 40% diagnosed by neonatal screening. Admissions increased during this period. The most frequent diagnoses were vaso-occlusive crisis (35.2%), febrile syndrome (33.8%) and acute chest syndrome (32.3%). Nine patients required critical care at PICU. Positive microbiological results were confirmed in 20 cases, bacterial in 60%. Antibiotic therapy was administered in 86% of cases and the vaccination schedule of asplenia was adequately fulfilled by 89%. Opioid analgesia was required in 28%. Chronic therapy with hydroxyurea prior to admission was used in 41%.
ConclusionsAcute complications requiring hospital admission are frequent in patients with sickle cell disease, being vaso-occlusive crisis and febrile syndrome the most common. These patients need a high use of antibiotics and opioid analgesia. Prior diagnosis facilitates the recognition of life-threatening complications such as acute chest syndrome and splenic sequestration. Despite the prophylactic and therapeutic measures currently provided to these patients, many patients suffer acute complications that require hospital management.
La anemia de células falciformes (ACF) o drepanocitosis es la hemoglobinopatía estructural de herencia autosómica recesiva más prevalente a nivel mundial. Se produce por una mutación en la cadena beta de la globina cuyo producto, denominado hemoglobina S (HbS), es menos soluble que la hemoglobina del adulto (HbA) y la fetal (HbF)1. Bajo la denominación de drepanocitosis se incluyen aquellos síndromes con HbS en homocigosis (HbSS) o coheredado con una mutación en el otro alelo de la beta globina (HbS-β talasemia, HbSC…)2,3.
La menor solubilidad de la HbS favorece su polimerización en condiciones de hipoxia y conlleva la falciformación de los hematíes. A nivel de la microvasculatura, esta alteración morfológica genera fenómenos vasooclusivos y anemia hemolítica, responsables de las principales complicaciones agudas y crónicas de esta enfermedad; entre las que se encuentran el síndrome torácico agudo (STA), secuestro esplénico, ictus y crisis de dolor vasooclusivo (CVO). A nivel esplénico, la vasooclusión repetida provoca hipoesplenismo a una edad temprana y mayor riesgo de infección, fundamentalmente por gérmenes encapsulados4.
La drepanocitosis es considerada un problema de salud pública por distintas organizaciones internacionales, como la ONU y la OMS. Las zonas geográficas más afectadas son África subsahariana, así como zonas tropicales de Asia y América. Sin embargo, los flujos migratorios en las últimas décadas han determinado que se convierta en una enfermedad emergente en países europeos y en el norte del continente americano5. En España, los datos aportados por el registro de hemoglobinopatías de la Sociedad Española de Hemato-Oncología Pediátrica (SEHOP) muestran un incremento de casos registrados. Además, desde el 2003, el número de nuevos casos nacidos en territorio nacional supera a los importados6.
La ACF está incluida en los programas de cribado neonatal de aplicación universal en España. En particular, su inclusión dentro de la comunidad autónoma vasca tuvo lugar a partir del año 2011. Los datos del cribado concuerdan con los obtenidos en el registro de la SEHOP, mostrando un aumento desde 0,28 casos/1000 recién nacidos vivos en 2012 hasta 0,42/1000 recién nacidos vivos en el año 2018 7,8.
El cribado neonatal permite la detección precoz de esta condición y la implementación de medidas preventivas (vacunación, profilaxis antiinfecciosa y educación sanitaria a las familias) que han demostrado en diversos estudios su beneficio en la supervivencia y calidad de vida3,9,10. Además, la incorporación al tratamiento habitual de la hidroxiurea a partir de los resultados del estudio BABY-HUG 2011 11–13, ha supuesto un marcado descenso de crisis de dolor y hospitalizaciones y una mejoría de parámetros analíticos.
El objetivo del presente estudio es analizar las características clínicas y epidemiológicas de los pacientes con ACF que precisan ingreso hospitalario por complicaciones agudas.
MétodosSe realizó un estudio descriptivo retrospectivo de los ingresos de pacientes pediátricos afectos de drepanocitosis desde enero de 2010 hasta diciembre de 2020.
Se incluyeron los ingresos en la planta de hospitalización y Unidad de Cuidados Intensivos pediátricos (UCIP) de todos los pacientes con ACF debidos a patología aguda relacionada con su enfermedad de base. Se consideraron criterios de exclusión las intervenciones programadas, los ingresos para la realización de pruebas complementarias, los ingresos en otros centros hospitalarios y la edad en el momento del ingreso igual o superior a 16 años.
La recogida de datos se realizó mediante la revisión de la historia clínica informatizada. Se registraron las características epidemiológicas y clínicas (sexo, edad al ingreso, fenotipo de la enfermedad y asociación con otras hemoglobinopatías, antecedentes familiares y cribado neonatal), las pruebas complementarias realizadas y los tratamientos administrados durante su estancia.
Los datos se registraron y analizaron con la versión 23 del programa SPSS (IBM, Armonk NY). Las variables fueron en su mayoría categóricas y se expresaron en forma de porcentajes y números absolutos. Se analizaron mediante la prueba de «χ2» y el «test exacto Fisher». Las variables cuantitativas se expresaron mediante la media (x̄) y la desviación estándar cuando se trataba de una distribución normal y el análisis estadístico para la comparación de medias se realizó mediante la t de Student y ANOVA. Cuando la distribución de la variable no era normal se expresó con la mediana y el rango intercuartílico y se analizó mediante la U de Mann Whitney. Se consideraron estadísticamente significativos los valores de p inferiores a 0,05.
Este estudio está aprobado por el Comité de Ética de la Investigación con medicamentos de Euskadi como parte del «Registro Español Pediátrico de Hemoglobinopatías de la Sociedad Española de Hematología y Oncología Pediátricas. Epidemiología de las hemoglobinopatías en España».
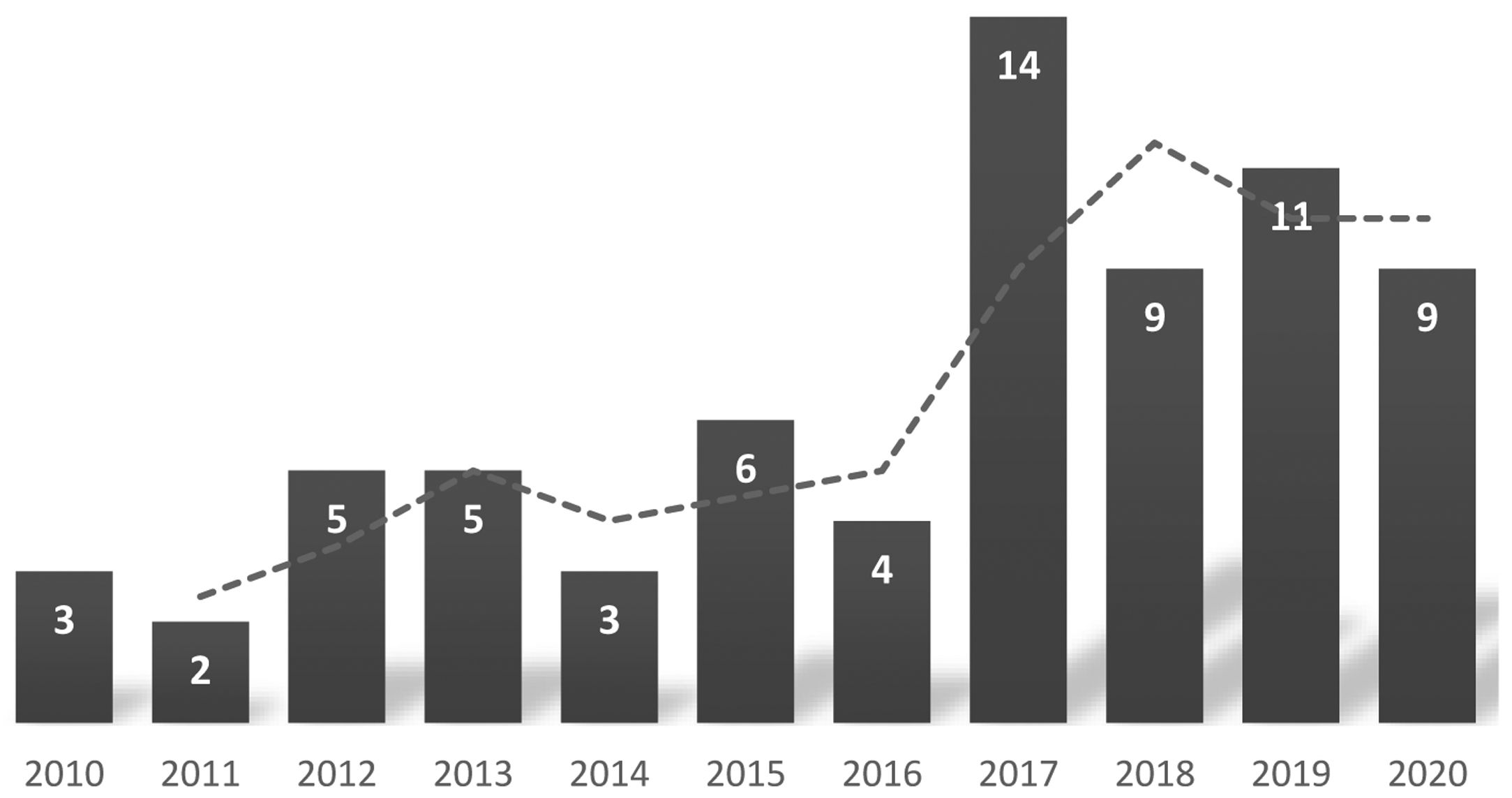
ResultadosCaracterísticas generalesDurante el periodo del estudio se realizó seguimiento de 35 pacientes afectos de drepanocitosis en nuestro centro, registrándose 71 ingresos correspondientes a 25 pacientes. La media de ingresos por paciente fue de 2,8 episodios por año, con gran variabilidad (6 pacientes solo uno y uno 8 ingresos). Las características de la muestra se detallan en la tabla 1. No se encontraron diferencias significativas en cuanto al sexo en los ingresos ni en el total de pacientes. La figura 1 muestra un aumento de los ingresos por año. Durante los 11 años del estudio, 7 pacientes perdieron seguimiento en nuestro centro
Características de la muestra
| Pacientes | n=25 | % | |
|---|---|---|---|
| Sexo | Mujer | 11 | 44 |
| Hombre | 14 | 56 | |
| Diagnóstico por cribado | Sí | 10 | 40 |
| No | 15 | 60 | |
| Fenotipo | HbSS | 23 | 92 |
| HbSC | 2 | 8 | |
| Nacidos en España | Sí | 17 | 68 |
| No | 5 | 20 | |
| Desconocido | 3 | 12 | |
| Progenitores | N=50 | % | |
|---|---|---|---|
| Continente de origen | África | 44 | 88 |
| Asia | 2 | 4 | |
| América | 2 | 4 | |
| Desconocido | 2 | 4 |
| Media | DE | Rango | |
|---|---|---|---|
| Edad actual | 9,36 | 4,39 | 0,7-16,6 |
| Edad al diagnóstico* | 1,65 | 1,29 | 0,4-5,1 |
Los diagnósticos más comunes fueron CVO, síndrome febril, STA y secuestro esplénico, por orden de frecuencia. Ocho pacientes asociaron STA con CVO. Otros diagnósticos fueron malaria en un caso y anemia en 2. En la tabla 2 se detallan los motivos de ingreso en relación con el fenotipo de la enfermedad.
Motivos de ingreso según fenotipo
| Motivos de ingreso | HbSS(n=61) | HbSC(n=10) | p | Total(n=71) |
|---|---|---|---|---|
| Crisis vasooclusiva | 26,2% (16) | 10% (1) | ns | 23,9% (17) |
| Síndrome torácico agudo | 16,4% (10) | 50% (5) | 0,014 | 21,1% (15) |
| Síndrome torácico agudo+crisis vasooclusiva | 11,5% (7) | 10% (1) | ns | 11,3% (8) |
| Síndrome febril | 36,0% (22) | 20% (2) | ns | 33,8% (24) |
| Secuestro esplénico | 4,9% (3) | 10% (1) | ns | 5,6% (4) |
| Otros | 4,9% (3) | 0% (0) | ns | 4,2% (3) |
ns: no significativo.
La edad media al ingreso fue de 5,7 años (IC95% [4,7-6,8]), siendo la mayor edad al ingreso 15,1 años y la menor un mes. La mediana de edad del primer ingreso fue de 1,7 años. Los secuestros esplénicos ocurrieron en edades más tempranas que el resto de los diagnósticos (1,7 años; IC95% [0-5,3] vs. 5,9 años; IC95% [4,8-6,9]; p=0,02) mientras que las CVO ocurrieron en niños de mayor edad (8,8 años; IC95% [7,3-10,3] vs. 4,0 años; IC95% [2,8-5,1]; p<0,001). En el 88,7% de los ingresos (n=63) los pacientes estaban correctamente vacunados. En el 71,8% (n=51) recibían profilaxis antibiótica con penicilina, 83,8% entre los menores de 6 años y 58,8% en los mayores. En el 67,1% de los episodios los pacientes se encontraban en tratamiento con ácido fólico y en el 41,4% con hidroxiurea. Un paciente recibe régimen hipertransfusional tras 3 secuestros esplénicos en los primeros 12 meses de vida.
La mediana de la duración del ingreso fue 6 días [rango intercuartílico: 4-8]. Como muestra la tabla 3, la combinación de CVO y STA se asoció a hospitalizaciones más prolongadas en comparación con los que presentaron STA aislado (p=0,046).
Variables clínicas y analíticas por diagnósticos
| Total | CVO | STA | STA+CVO | SF | SE | Otros | p | |
|---|---|---|---|---|---|---|---|---|
| % (n) | 100% (71) | 23,9% (17) | 21,1% (15) | 11,3% (8) | 33,8% (24) | 5,6% (4) | 4,2% (3) | |
| Días de ingreso* | 6,78±5,53 | 7,38±7,58 | 5,33±2,35 | 11,88±6,42 | 5,61±3,56 | 6,00±2,45 | 1,67±0,58 | 0,014 |
| Edad al ingreso (años)* | 5,55±4,28 | 8,13±3,98 | 4,45±4,00 | 9,4±1,6 | 3,77±3,93 | 1,67±2,27 | 5,97±3,82 | 0,014 |
| Hb mínima (g/dl)* | 7,11±1,82 | 7,49±1,54 | 7,80±0,87 | 6,76±1,42 | 7,22±1,65 | 2,68±1,93 | 6,43±0,85 | <0,001 |
| PCR máxima (mg/l)* | 78,74±76,51 | 60,90±69,34 | 128,89±86,00 | 126,08±76,62 | 56,70±59,51 | 15,44±16,15 | 11,89±14,11 | 0,004 |
| Fiebre | 73,2% (52) | 35,3% (6) | 80% (12) | 87,5% (7) | 100% (24) | 50% (2) | 33,3% (1) | <0,001 |
| Aislamiento de germen | 28,2% (20) | 11,8% (2) | 40% (6) | 25% (2) | 29,2% (7) | 50% (2) | 33,3% (1) | ns |
| Radiografía de tórax realizada | 66,2% (47) | 17,6% (3) | 100% (15) | 100% (8) | 62,5% (15) | 75% (3) | 100% (3) | <0,001 |
| Radiografía de tórax patológica | 35,2% (25) | 0% (0) | 100% (15) | 100% (8) | 6,7% (1) | 25% (1) | 0% (0) | <0,001 |
| Antibioterapia | 85,9% (61) | 64,7% (11) | 100% (15) | 100% (8) | 95,8% (23) | 75% (3) | 33,3% (1) | 0,001 |
| Transfusión | 25,4% (18) | 5,9% (1) | 13,3% (2) | 37,5% (3) | 29,2% (7) | 100% (4) | 33,3% (1) | 0,004 |
| Oxigenoterapia | 28,2% (20) | 11,8% (2) | 40% (6) | 100% (8) | 8,3% (2) | 50% (2) | 0% (0) | <0,001 |
| Opioides | 28,2% (20) | 58,8% (10) | 0% (0) | 87,5% (7) | 12,5% (3) | 0% (0) | 0% (0) | <0,001 |
| Hiperhidratación | 25,4% (18) | 58,8% (10) | 26,7% (4) | 12,5% (1) | 1,52% (3) | 0% (0) | 0% (0) | 0,008 |
| Ingreso en UCIP | 12,7% (9) | 11,8% (2) | 6,7% (1) | 25% (2) | 8,3% (2) | 50% (2) | 0% (0) | ns |
CVO: crisis vasooclusiva; Hb: hemoglobina; ns: no significativo; SE: secuestro esplénico; SF: síndrome febril; STA: síndrome torácico agudo; UCIP: Unidad de Cuidados Intensivos Pediátricos.
Se registraron un total de 9 ingresos en UCIP (12,6%), correspondientes a 4 pacientes. El secuestro esplénico precisó ingreso en UCIP en el 50% frente al 10,4% del resto de complicaciones agudas (OR: 8,6 [1,0-70,7]; p=0,02). El principal motivo de ingreso en UCIP fue la CVO grave definida por datos asociados de STA, infección o dolor refractario (55,5%). Dos de los casos ingresaron por shock hipovolémico con anemización grave secundaria a secuestro esplénico y otro paciente con STA por necesidades de soporte respiratorio. Un paciente precisó ingreso por sepsis tardía por Streptococcus agalactiae. Ninguno necesitó ventilación mecánica invasiva, inótropos ni procedimientos de aféresis.
Características clínico-analíticas (tabla 3)En 52 ingresos se registró fiebre. Las cifras de PCR fueron superiores a 20mg/L en el 63,4% (n=45) de los ingresos. Los pacientes con STA presentaron mayor elevación de PCR que el resto de los pacientes (123,1mg/L, IC95% [87,9-158,3] vs. 53,3mg/L, IC95% [36,6-73,5]; p<0,001).
La media de hemoglobina mínima durante el ingreso fue 7,1g/dl (IC95% [6,6-7,5]), siendo significativamente menor en pacientes con secuestro esplénico frente al resto (2,7g/dl; IC95% [0-5,7] vs. 7,3g/dl; IC95% [6,9-7,7]; p<0,001). Se realizó radiografía de tórax en 47 episodios, siendo más frecuentes las consolidaciones unilaterales (15 casos) frente a la afectación bilateral (10 casos). Se aislaron patógenos en 20 ingresos (28,2%), cuyos detalles se muestran en la tabla 4. En el 33% de los ingresos por STA y síndrome febril se documentaron aislamientos microbiológicos, con una diferencia no significativa respecto al resto de diagnósticos (17,2%). Los STA fueron en su mayoría desencadenados por virus respiratorios confirmados microbiológicamente. El parvovirus B19 provocó crisis aplásica en 2 pacientes. Un lactante presento sepsis tardía por Streptococcus agalactiae.
Resultados microbiológicos
| Aislamiento microbiológico (n=20) | n | Germen | N |
|---|---|---|---|
| Bacterias (n=11) | |||
| Cocos grampositivos | 6 | ECN | 3 |
| Streptococcus agalactiae | 1 | ||
| Streptococcus pyogenes | 1 | ||
| Streptococcus viridans | 1 | ||
| Bacilos gramnegativos | 5 | Salmonella spp. | 4 |
| Acinetobacter | 1 | ||
| Virus (n=7) | |||
| Virus respiratorios | 5 | VRS+Rhinovirus | 2 |
| Adenoviridae | 1 | ||
| Influenzavirus A | 1 | ||
| Parainfluenza+Enterovirus | 1 | ||
| SARS COV-2 | 1 | ||
| Otros virus | 2 | Parvoviridae B19 | 2 |
| Otros | 1 | Plasmodium falciparum | 1 |
ECN: estafilococos coagulasa negativos; VRS: virus respiratorio sincitial.
En el 85,9% (n=61) de los episodios se administró antibioterapia, en la mayoría (42; 68,9%) con más de un fármaco. Los antibióticos empleados con mayor frecuencia fueron las cefalosporinas de tercera generación (59; 96,2%), seguida por los macrólidos (24; 39,3%) y otros betalactámicos (20; 32,8%). Los macrólidos se utilizaron generalmente en combinación con una cefalosporina u otros betalactámicos. Dos pacientes recibieron oseltamivir, en un caso por infección confirmada por Influenza y en otro caso de forma empírica en época epidémica.
Se utilizó oxigenoterapia en 20 episodios (28,2%), siendo más frecuente en los ingresos por STA en comparación al resto de los diagnósticos (62,5 vs. 10,6%; OR: 14,0 [4,0-48,5]; p<0,001). En un caso fue necesaria la ventilación no invasiva y en otro la oxigenoterapia de alto flujo. Tres pacientes con STA precisaron broncodilatadores.
La analgesia con opioides se empleó en 20 ingresos (28,2%); con mayor frecuencia en pacientes con CVO frente al resto de la muestra (68 vs. 6,5%; OR: 30,5 [7,2-128,7]; p<0,001). Dos pacientes con síndrome febril precisaron una dosis puntual de opioides por dolor abdominal, sin llegar a considerarse una CVO. Diez pacientes con CVO recibieron perfusión continua de opioide.
En 18 ingresos (25,4%) se realizó al menos una transfusión de hematíes; presentando en 2 casos reacción postransfusional. Los 4 ingresos por secuestro esplénico precisaron soporte de hemoderivados.
Desde el inicio de la pandemia COVID-19, un paciente ingresó por infección por SARS-CoV2 con neumonía bilateral. Recibió tratamiento según los protocolos vigentes en abril de 2020 con lopinavir-ritonavir, heparina, corticoides y oxigenoterapia de bajo flujo con buena evolución.
No se registró ningún ictus ni fallecimiento en los ingresos estudiados. Asimismo, ningún paciente falleció durante su atención en el servicio de Urgencias.
DiscusiónLos pacientes diagnosticados de ACF presentan un riesgo elevado de complicaciones agudas graves que precisan ingreso hospitalario, en ocasiones en unidades de críticos. El diagnóstico diferencial y el manejo de estos pacientes son complejos y requiere una atención interdisciplinar14.
El principal motivo de ingreso fue la CVO, similar a lo descrito en otras publicaciones15. Se correspondieron a CVO moderadas y graves que no respondieron a la analgesia habitual en domicilio y, por tanto, precisaron opioides en un elevado porcentaje de casos. Cabe destacar que un tercio de los pacientes que ingresaron por CVO desarrollaron STA como complicación secundaria, siendo la necesidad de opioides mayor en estos pacientes. Esta asociación está ampliamente documentada y podría deberse a la presencia de mecanismos patogénicos interrelacionados (liberación de embolismos grasos debido a necrosis de médula ósea al torrente circulatorio, oclusión de microvasculatura pulmonar y necrosis y la hipoventilación/atelectasias secundarias al dolor y/o tratamiento con opioides)16–18. La concurrencia de ambas complicaciones se asocia a un incremento de la morbilidad y de la duración del ingreso16–18. Sin embargo, no se conocen con exactitud las características clínico-analíticas que conllevan mayor riesgo de desarrollar esta complicación secundaria16. Entre las estrategias de prevención del STA propuestas por la SEHOP19 están el tratamiento óptimo del dolor provocado por la CVO, la monitorización cardiorrespiratoria, la fisioterapia respiratoria mediante inspirometría incentivada y la movilización precoz.
Otra complicación frecuente fue el síndrome febril que precisa antibioterapia intravenosa de amplio espectro. Teniendo en cuenta la asplenia funcional e inmunosupresión que padecen estos pacientes, se deben establecer pautas específicas de vacunación y considerar el mayor riesgo de sufrir infecciones bacterianas graves. En esta serie destaca la utilización de cefalosporinas de tercera generación como principal antibiótico. Las condensaciones pulmonares se observaron en casi la mitad de las radiografías de tórax realizadas, siendo difícil el diagnóstico diferencial entre neumonía y STA.
Un elevado porcentaje de pacientes recibió antibioterapia durante el ingreso, en más de 2 tercios combinando diferentes grupos terapéuticos. Este manejo es congruente con las guías terapéuticas actuales, debido al mayor riesgo de infecciones por bacterias encapsuladas. Sin embargo, el empleo tan frecuente de antibioterapia contrasta con el número de aislamientos bacterianos en nuestra muestra (tabla 4). No se aisló en ninguno de los ingresos Streptococcus pneumoniae, Haemophilus influenzae b ni Neisseria meningitidis, probablemente debido a la pauta vacunal y profilaxis antibiótica. Destaca el aislamiento de Salmonella spp. en un tercio de las infecciones bacterianas. Los factores que incrementan la susceptibilidad a estos patógenos son el estado de asplenia funcional, los defectos de la opsonización y una alteración en la inmunidad humoral20. Los segundos agentes microbiológicos más frecuentes fueron los virus respiratorios, la mayoría de ellos detectados en el contexto de STA.
En nuestro estudio, únicamente un paciente con drepanocitosis precisó ingreso por neumonía bilateral por SARS-CoV2 con buena evolución con los tratamientos implementados, como ha sido descrito en otras publicaciones21. Estudios recientes indican que la pandemia por COVID-19 ha repercutido en el seguimiento de los pacientes con drepanocitosis, con una disminución de la adherencia a las guías de screening y la implementación rutinaria de la telemedicina22.
Un amplio porcentaje de los pacientes cumplía con la cobertura vacunal adecuada y la profilaxis antibiótica indicada. Entre las causas de cobertura incompleta se encuentra el difícil cumplimiento de medidas preventivas en este grupo poblacional, la barrera idiomática, la no conciencia de enfermedad y los cambios frecuentes de domicilio y viajes a los países de origen23.
Como complicaciones graves de riesgo vital destacan los secuestros esplénicos. Aunque son infrecuentes, su reconocimiento precoz es crucial, ya que se trata de una urgencia médica con alto riesgo de shock hipovolémico por atrapamiento de sangre en el bazo. Ocurre típicamente en individuos entre los 3 meses y 2 años, cuyos bazos aún no se han fibrosado por infartos esplénicos de repetición y presenta una alta tasa de recurrencia19. En nuestra muestra, 3 de los 4 episodios de secuestro esplénico se dieron en la misma paciente que comenzó con 2,5 meses de vida con shock hipovolémico (hemoglobina mínima de 1,3g/dl) y esplenomegalia. Gracias al diagnóstico previo de drepanocitosis en el cribado neonatal, se estableció rápidamente la sospecha diagnóstica y su tratamiento inmediato. Posteriormente, presentó recurrencia a los 5 y a los 11 meses de vida. Tras ello, precisó iniciar un régimen hipertransfusional como prevención de nuevos episodios con tratamiento quelante con deferasirox a partir de los 19 meses. La mitad de los secuestros esplénicos ingresaron en UCIP y no se registraron fallecimientos. La casuística registrada es similar a la publicada en otras series24.
La mayor parte de los pacientes incluidos en el estudio constituyen la primera generación nacida en España, con más del 90% de los progenitores originarios del continente africano. Este hecho concuerda con lo descrito en estudios previos en nuestro país6, destino actual de la inmigración desde regiones donde la drepanocitosis es endémica25. Estos flujos migratorios han condicionado un aumento de los diagnósticos de drepanocitosis en la infancia y del número de hospitalizaciones anuales secundarias a complicaciones agudas (fig. 1). El incremento de los casos diagnosticados en España los últimos años5,6 ha contribuido a aumentar la preocupación por mejorar su manejo y a la elaboración de protocolos de actuación basados en la evidencia y recomendación de expertos19.
A pesar de que la mayoría de los pacientes nacieron en territorio nacional, poco más de un tercio se diagnosticaron por cribado neonatal, datos similares a los publicados en la última actualización del registro español de hemoglobinopatías26. Esto se debe a que parte de estos pacientes nacieron en lugares donde todavía no se habían implantado estos programas de salud pública. Aunque en el momento actual se realiza en todas las comunidades autónomas de España, es importante mantener un alto nivel de sospecha en pacientes inmigrantes de zonas endémicas carentes de cribado. El diagnóstico precoz facilita el reconocimiento de complicaciones de riesgo vital, como el STA y el secuestro esplénico, como se ha demostrado en esta serie. Además, la implantación temprana de medidas preventivas contribuye a reducir las complicaciones graves y mejora de la supervivencia a largo plazo14.
Durante el periodo de estudio se han modificado las recomendaciones sobre el tratamiento con hidroxiurea en la edad pediátrica. Hasta el año 2011 esta terapia estaba limitada a pacientes con repetidas complicaciones y por ello el porcentaje de pacientes que recibían este fármaco es más bajo en los primeros años del estudio. Actualmente es recomendable su inicio en aquellos pacientes con ACF (HbSS o Sbeta talasemia) a partir de los 9 meses, incluso en asintomáticos11–13. En esta serie se han revisado los últimos 11 años y se han incluido pacientes heterocigotos SC y menores de 9 meses, por lo que solo un 40% recibían este tratamiento en el momento del ingreso. En los últimos años la terapia con hidroxiurea se ha generalizado en todos los HbSS y Sbeta, aunque se han observado problemas de adherencia al tratamiento en algunos pacientes.
Las principales limitaciones de nuestro estudio derivan de su carácter retrospectivo y la influencia de las modificaciones recientes de las guías de actuación terapéutica19. Además, las características de esta población (frecuentes cambios de domicilio, baja conciencia de enfermedad...) pueden generar una infraestimación de las complicaciones reales con consultas e ingresos en otros centros y pérdidas de seguimiento.
En conclusión, la drepanocitosis es una enfermedad emergente en nuestro entorno, con complicaciones agudas que frecuentemente precisan ingreso y múltiples tratamientos. El diagnóstico precoz por cribado neonatal, las medidas preventivas y los tratamientos indicados en la actualidad contribuyen a mejorar el pronóstico de la enfermedad, disminuyendo la comorbilidad a corto y largo plazo. Por lo tanto, es preciso integrar el seguimiento de estos pacientes en todos los niveles asistenciales del sistema sanitario (atención primaria y hospitalaria) con el fin de conseguir una mejor adhesión al tratamiento y a las medidas preventivas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecemos la colaboración a los pacientes y familiares y a todo el equipo de pediatras y enfermeras encargados de su atención, tanto en el hospital como en atención primaria.