Introducción
El crecimiento intrauterino depende de la interacción entre factores maternos, placentarios y fetales. Cuando la función placentaria y los factores ambientales maternos son normales, el genoma fetal es el controlador principal del crecimiento. Diversas hormonas y factores de crecimiento influyen en el crecimiento fetal. Los más relevantes son: la insulina, el sistema denominado insulin-like growth factors (IGF), las adipocitocinas, la adiponectina, la grelina, el lactógeno placentario, etc. 1-5.
El crecimiento neonatal se valora habitualmente usando las medidas antropométricas del recién nacido obtenidas inmediatamente después de nacer y con relación a su edad gestacional 6-9. Siguiendo las recomendaciones de Styne 10, los recién nacidos con un peso al nacer entre los percentiles 10 y 90 de las curvas de crecimiento intrauterino se consideran adecuados para la edad gestacional (AEG), los que se sitúan por encima del percentil 90 son grandes para la edad gestacional (GEG) y los que están por debajo del percentil 10 son pequeños para la edad gestacional (PEG). El crecimiento intrauterino normal se ve afectado por la raza, sexo, altitud, índice de masa corporal (IMC) materno, ganancia materna de peso durante la gestación, tabaquismo materno y otros factores sociodemográficos 11-13.
Esta clasificación de los recién nacidos según el crecimiento intrauterino es de gran utilidad porque permite identificar no sólo a los recién nacidos con mayor morbilidad y mortalidad en el período neonatal 14,15, sino también a aquellos con mayor riesgo de desarrollar en la edad adulta enfermedades metabólicas y cardiovasculares 16-19, e incluso puede tener repercusiones en la siguiente generación 20.
El objetivo de nuestro trabajo es analizar la influencia del crecimiento intrauterino sobre la morbilidad y la mortalidad neonatal de los recién nacidos en nuestro hospital, dado que en los últimos 5 años son escasas las publicaciones que analicen la influencia de la prematuridad 21 o el padecimiento de enfermedades específicas 22.
Sujetos y métodos
Es un estudio retrospectivo de unas cohortes de los recién nacidos vivos en nuestro hospital (de referencia y nivel terciario) entre enero de 1999 y diciembre de 2003, para analizar la morbilidad de diferentes enfermedades y la mortalidad neonatal (0 a 28 días), según fueran AEG, GEG o PEG.
Las medidas de peso de los recién nacidos se realizaron tras su traslado al servicio de neonatología con una balanza mecánica Secca® que tiene un rango de lectura de 0,1 a 15 kg y un margen de error de 10 g. La edad gestacional se calculó utilizando la fecha del último período menstrual en las mujeres con ciclos regulares y/o mediante examen ecográfico realizado antes de la semana 20 del embarazo y que estuviese en concordancia con la fecha de la última regla con variación de ± 1 semana, y en caso de discordancia se aplicaba la valoración la edad gestacional según la escala de Ballard 23. Las curvas de crecimiento intrauterino utilizadas por nosotros fueron las de la Child Growth Foundation 24, por ser curvas percentiladas diferenciadas según el sexo.
Las variables recogidas desde su nacimiento hasta el momento de su alta hospitalaria fueron: peso, edad gestacional, sexo, tipo de parto, Apgar y la presentación de dificultad respiratoria (Silverman > 3), traumatismo obstétrico (incluyendo cefalohematoma), malformaciones congénitas, hipoglucemia (glucemia < 40 mg/dl), hipocalcemia (calcemia sérica < 7 mg/dl), hiperbilirrubinemia (bilirrubina sérica total > 12,9 mg/dl), cardiopatía, sepsis y el tipo de alta hospitalaria.
Se consideraron prematuros los nacidos entre las 24 y 37 semanas (36 semanas y 6 días). Los recién nacidos que pesaron 4.000 g o más se consideraron macrosómicos. Como malformaciones congénitas se incluyeron tanto las mayores (aquellas que tienen repercusiones estéticas importantes y/o que por su implicación patológica sobre el individuo precisan tratamiento quirúrgico y/o médico, ya sea de forma inmediata o retrasada) como las menores (aquellas que por su escasa repercusión clínica no requieren una obligada atención médica o quirúrgica, y que están presentes en menos del 4 % de los recién nacidos de un mismo grupo racial) 25. Se ha considerado que un neonato presentaba sepsis cuando tenía síntomas indicativos y alteraciones en el hemograma con elevación de la proteína C reactiva (> 12 mg/l) y/o el hemocultivo era positivo, incluyéndose tanto las sepsis precoces (inicio antes de las 72 h de vida) como las tardías.
Se recogieron también los antecedentes obstétricos de diabetes (pregestacional o gestacional), hipertensión materna, consumo de tabaco (≥ 10 cigarrillos al día) o drogas durante el embarazo, por estar relacionados con el patrón de crecimiento intrauterino.
Análisis estadístico
Los datos de las variables neonatales se recogieron en una base de datos en Access 97, utilizando para los diagnósticos la codificación de la novena edición de la Clasificación Internacional de Enfermedades (CIE-9). Las variables analizadas fueron posteriormente exportadas al paquete estadístico SPSS 12.0 para Windows. Se han comparado las frecuencias de estas variables en los tres grupos en relación con el conjunto de la muestra, aplicando para ello el test de la ji cuadrado (χ 2). Se aceptó una p < 0,05 como indicativa de significación estadística.
Resultados
Durante dicho período nacieron en nuestra maternidad 12.311 recién nacidos vivos, de los que el 90,8 % fueron AEG, el 6,1 % GEG y el 3,1 % PEG. El 5,5 % fueron macrosómicos. La distribución por sexos fue: 52,58 % niños y 47,42 % niñas. Según su crecimiento intrauterino y sexo fueron niños el 51,89 % de los AEG, el 66,75 % de los GEG y el 45,08 % de los PEG. Fallecieron el 0,39 % de los recién nacidos, de los cuales eran niños el 59,18 %, no siendo estadísticamente significativas las diferencias entre las tasas de mortalidad por sexo (χ 2 = 0,615).
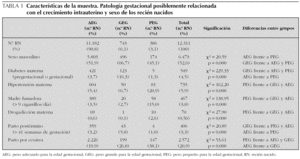
En la tabla 1 se recogen las características de la muestra, enfermedad gestacional relacionada con el crecimiento intrauterino y resultados del estudio estadístico. En los hijos de madre diabética existió un incremento significativo de GEG en relación con el conjunto de la muestra y, por el contrario, existió una mayor tasa de recién nacidos PEG cuando existían antecedentes maternos de hipertensión, tabaquismo o drogadicción que cuando no había dichos antecedentes.
De los 11.096 recién nacidos no prematuros, nacieron con más de 41 semanas de gestación el 3,89 % de los que pesaron menos de 4.000 g y el 6,5 % de los macrosómicos (χ 2 = 9,32; p = 0,002).
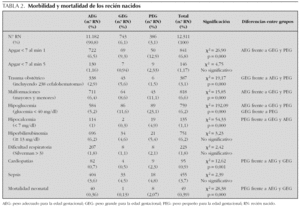
En la tabla 2 se refieren los datos de morbilidad y mortalidad neonatal, así como los resultados del estudio estadístico y las diferencias entre los grupos según el patrón de crecimiento intrauterino. En los recién nacidos GEG se observa un incremento significativo de la incidencia de traumatismos obstétricos, hipoglucemia e hipocalcemia en relación a los AEG y PEG. Por el contrario, en los PEG la tasa de malformaciones congénitas, cardiopatías congénitas y mortalidad neonatal fue significativamente más elevada.
Nacieron con una edad gestacional entre 24 y 37 semanas 1.215 recién nacidos pretérmino, lo que representa el 9,89 % de todos los recién nacidos en nuestro hospital, siendo niños el 56,6 % de los prematuros. Eran AEG el 93,3 % y PEG el 6,7 %. Fallecieron el 2,63 % de los recién nacidos pretérminos y de ellos fueron PEG el 25 % y AEG el 75 %. De los pretérminos fallecidos eran niños el 59,4 %, no existiendo diferencias estadísticamente significativas respecto a las tasas de mortalidad por sexo (χ 2 = 0,016).
Analizando por separado la mortalidad de los recién nacidos a término (0,15 %) y la de los pretérminos (2,6 %), fue significativamente más alta en los pretérminos (χ 2 = 163,769; p = 0,000). No existieron diferencias estadísticamente significativas, según fueran pretérminos o no, para la mortalidad por sexo (χ 2 = 0,071) y patrón de crecimiento intrauterino (χ 2 = 0,052).
Discusión
Al comparar la mortalidad neonatal en nuestro hospital con la referida por otros autores en nuestro país 26,27, se observa una cifra más alta (3,9/1.000 recién nacidos vivos) que en La Rioja el año 1998 (3,68/10.000 recién nacidos vivos), la Comunidad de Valencia en el año 2000 (2,5/1.000 recién nacidos vivos), Madrid en el año 2000 (3,1/1.000) y el País Vasco y Navarra en el año 2000 (2,1/1.000), lo cual se explicaría porque en todos estos casos se trataba de valores globales de comunidades en las que se integran los resultados obtenidos por hospitales de diferente nivel asistencial, y en nuestro caso se trata de un solo hospital de referencia para Tenerife y La Palma, que asiste a un número elevado de embarazos de riesgo. Esto explica también nuestro mayor número de recién nacidos pretérmino (9,89 % de todos los recién nacidos frente a 9 % en la Comunidad de Valencia en el año 2002) 28.
En nuestro hospital la mortalidad de los recién nacidos pretérmino fue 17 veces mayor que la de los nacidos a término. Al comparar nuestros datos con los de la Comunidad de Valencia 28, de nuevo se observa que es ligeramente superior a la referida para los pretérminos (24,9 ), siendo válidas para explicar dichas diferencias las razones dadas anteriormente. Nuestros datos de mortalidad neonatal de los recién nacidos pretérmino tampoco se pueden comparar con otras publicaciones españolas referidas a los recién nacidos de menos de 1.500 g 21, por ser mayor el riesgo y la mortalidad en estos recién nacidos de muy bajo peso (188 ).
A continuación analizamos nuestros datos relacionados con el patrón de crecimiento intrauterino (tablas 1 y 2). Hemos encontrado un predominio de sexo masculino en el grupo de GEG respecto a los AEG y los PEG, y un predominio de niñas en el grupo de PEG. También en otros estudios se ha encontrado el predominio del sexo masculino en los niños GEG y en los macrosómicos 12.
Nuestra tasa de recién nacidos macrosómicos (5,5 %) es superponible a la referida en la encuesta de Mortalidad Perinatal de España 12, que señala una disminución de su frecuencia desde el 8,2 al 5,8 % en el período estudiado (1980-1992). Por el contrario, en un estudio efectuado en Montreal 29, se observó un incremento en la media del peso al nacer de los recién nacidos y del porcentaje de recién nacidos a término GEG desde el 8 al 11,5 % entre los años 1978 y 1996, pero esta tendencia no se observó en los pretérmino de 34 a 36 semanas de gestación. La tendencia al incremento de peso guardaba relación con la elevación del IMC materno previo al embarazo, la mayor ganancia de peso durante la gestación, la tasa de diabetes gestacional y porcentaje de neonatos posmaduros, la reducción sustancial del número de madres fumadoras y otros cambios en los factores sociodemográficos 29. Posiblemente el elevado número de recién nacidos pretérmino en nuestra muestra y las diferencias en los factores sociodemográficos podrían explicar nuestra menor incidencia de GEG, aunque también en la Comunidad de Valencia se ha encontrado que sólo el 4,6 % de los recién nacidos vivos pesaron más de 3.999 g 28.
Respecto a la tasa de PEG, existen grandes variaciones geográficas y las diferencias también pueden deberse a los diversos criterios utilizados para su definición: peso inferior al percentil 10, 5 o 3 de las curvas de crecimiento, peso al nacer por debajo de 1 o 2 desviaciones estándar (DE) del valor de la media, tipo de curvas utilizadas, etc. En cualquier caso, se ha observado una tendencia a disminuir la tasa de recién nacidos PEG 29,30. La incidencia de PEG en Estados Unidos era del 9 % entre los nacidos a término en el año 2000 30 y del 2,3 % si el criterio era estar por debajo de 2 DE respecto al peso medio al nacer 31; en Canadá eran PEG el 7,5 % de los recién nacidos durante el período 1994-1996 29, en Suecia eran PEG el 2,2 % de los recién nacidos a término y el 3,8 % de los posmaduros 32 y en nuestro hospital eran PEG el 2,75 % de los recién nacidos entre 37 y 42 semanas y el 6,7 % de los pretérmino.
La existencia de diabetes materna (pregestacional o gestacional) fue significativamente más alta en el grupo de recién nacidos GEG respecto a los otros dos grupos. En Estados Unidos el 0,2-0,3 % de los embarazos están complicados por diabetes pregestacional y además presentan diabetes gestacional el 1-5 % 33, cifras similares a las encontradas por nosotros de 4,5 % para el conjunto de nuestros recién nacidos, pero inferiores al 10 % encontrado por otros autores en nuestro país 22, lo cual podría deberse a que en nuestro hospital el registro de la diabetes materna gestacional se realiza cuando ésta ha precisado algún tratamiento o seguimiento especial.
También fue significativamente más alto el porcentaje de recién nacidos GEG entre los nacidos con más de 41 semanas de gestación (tabla 1), dato también referido en otros trabajos 29. Por el contrario, la tasa de recién nacidos PEG fue significativamente mayor cuando existían antecedentes maternos de hipertensión, consumo de tabaco o drogas, que son factores bien conocidos que influyen de forma negativa sobre el crecimiento fetal.
La proporción de recién nacidos con un test de Apgar al minuto inferior a 7 fue significativamente mayor en los PEG y también fue mayor en los GEG respecto a los AEG, hecho también señalado por otros autores para los macrosómicos 34, y que coincide también con el mayor porcentaje de nacimientos por cesárea en dichos grupos. Diversos estudios observan también una mayor incidencia del padecimiento de asfixia neonatal en los recién nacidos PEG 15,35. En nuestra serie, si bien el Apgar a los 5 min inferior a 7 se encontró con mayor frecuencia en los recién nacidos PEG, las diferencias no fueron estadísticamente significativas respecto a los otros grupos.
La existencia de traumatismo obstétrico fue significativamente mayor en el grupo de neonatos GEG respecto a los otros grupos. Se ha señalado que en los recién nacidos macrosómicos existe casi tres veces mayor incidencia de traumatismo obstétrico 34 que en los AEG, siendo muy frecuente la distocia de hombros en los macrosómicos cuando el parto es por vía vaginal.
También fue más elevada la tasa de malformaciones congénitas e hipoglucemia en los recién nacidos PEG y GEG que en los AEG. Alrededor del 30 % de los hijos de madre diabética presentaron hipoglucemia neonatal 36 debido al hiperinsulinismo fetal y se ha encontrado un 20 % de hipoglucemias en los recién nacidos GEG que no son hijos de madre diabética 37. En los PEG la hipoglucemia es una complicación frecuente 38 y algunos estudios refieren que es del 25 % 39, cifra muy similar a la hallada por nosotros. En un estudio retrospectivo de 31.897 recién nacidos con malformaciones congénitas, de los cuales 800 fueron GEG (5,8 %), se ha encontrado una asociación entre un mayor peso al nacer y cinco anomalías congénitas: pies calcáneo valgus, hidrocefalia, angiomatosis, subluxación de caderas y nevos pigmentados no marronáceos 40. En los recién nacidos hijos de madre diabética el riesgo de malformaciones congénitas es 2-8 veces mayor que en la población de recién nacidos en general 33,34,41,42 y está especialmente relacionada con la agenesia del sacro y el síndrome de regresión caudal (agenesia o hipoplasia del fémur y agenesia del sacro). La anencefalia, el meningocele, la holoprosencefalia y los defectos cardíacos 42 también son más frecuentes en los hijos de madre diabética que en la población neonatal en general. En cuanto a la mayor frecuencia de malformaciones congénitas en los PEG, es un dato referido en otras publicaciones 38,43.
En nuestra serie la existencia de hipocalcemia y cardiopatía congénita fue significativamente más alta en el grupo de recién nacidos PEG que en los otros grupos. Se ha señalado que la hipocalcemia era más frecuente en los GEG 44, puesto que aproximadamente el 35-50 % de los hijos de madre diabética dependiente de insulina desarrollan hipocalcemia. Respecto a las cardiopatías, si bien la miocardiopatía hipertrófica es más frecuente en los hijos de madre diabética (10-20 %) 45, las cardiopatías en general (defectos de los cojinetes endocárdicos, coartación aórtica, etc.) son más frecuentes en los recién nacidos PEG 43,46.
La tasa de mortalidad neonatal fue significativamente mayor en los recién nacidos PEG (5,75 veces más que en los AEG). En Suecia, la tasa de mortalidad de los PEG nacidos a término fue 7,5 veces mayor que la de los AEG 30 y en Dallas era tres veces mayor para los PEG respecto a la de los AEG situados entre los percentiles 10 y 25, mientras que fue 10 veces mayor respecto a los recién nacidos a término situados entre los percentiles 25 y 75 15. En Israel, la mortalidad de los pretérminos PEG fue 4,5 mayor que la de los AEG 47. Estos trabajos coinciden en señalar que el peso al nacer por debajo del percentil 3 sería el dato que sirve para identificar a los recién nacidos de mayor riesgo y peor pronóstico.
Como conclusiones de nuestro estudio, se puede afirmar que tras haber analizado una amplia muestra de 12.311 recién nacidos hemos observado que muestran una peor evolución los recién nacidos que presentan una desviación del patrón de crecimiento intrauterino, teniendo un peor pronóstico los PEG y en menor cuantía los GEG respecto a los recién nacidos AEG.