Las infecciones son una causa importante de morbimortalidad en los pacientes con cáncer (mortalidad estimada en 3%). La neutropenia febril conlleva con frecuencia el ingreso hospitalario de los pacientes oncológicos, incrementando el riesgo de infección nosocomial así como los costes sanitarios por ingresos.
MétodosEstudio observacional ambispectivo (01/07/2015 - 31/12/2018) de los episodios de neutropenia febril posquimioterapia en población pediátrica. Se recogieron edad, sexo, percentil de peso (OMS), estancia hospitalaria (días), temperature (oC), aislamiento de germen, foco infeccioso, profilaxis o no antibiótica y antifúngica, cifras de hemoglobina (g/dl), plaquetas (/mm3), neutrófilos (/mm3), linfocitos (/mm3), monocitos (/mm3), proteína C reactiva (PCR) (mg/L) y procalcitonina (PCT) (ng/ml) al ingreso y días con neutropenia<500/mm3. El análisis estadístico se realizó con el programa SPSSv.23.
ResultadosDe 69 pacientes, se registraron 101 episodios. La estancia media fue de 7,43 días (mediana 6 días). Se aisló germen en un 44,6% de los episodios, no identificándose foco infeccioso en un 36% de los mismos. Se halló correlación inversa entre hemoglobina, plaquetas y linfocitos al ingreso con la estancia hospitalaria (-0,356 (p 0,001); -0,216 (p 0,042) y -0,216 (p 0,042) respectivamente). La estancia media fue mayor si al ingreso presentaron PCR>90mg/L (10,94 vs. 6,66 días p 0,017), si PCT>1ng/ml (16,50 vs. 6,77 días p 0,0002), si ≤100 neutrófilos (8,27 vs. 5,04 días p 0,039) y si hubo aislamiento microbiológico (9,54 vs. 5,78 días p 0,006).
ConclusiónLa relación entre hemoglobina, plaquetas y linfocitos al ingreso con la estancia media es inversamente proporcional. Además, aquellos pacientes con ≤100 neutrófilos al ingreso, PCR>90mg/L y PCT>1ng/ml presentaron mayor estancia media. Estos factores podrían ser importantes en el manejo de la neutropenia febril en el paciente con cáncer infantil.
Infections are significant cause of morbidity and mortality in cancer patients (mortality is estimated at around 3%). Febrile neutropenia often leads to the hospitalisation of cancer patients, increasing the risk of nosocomial infection, as well as health costs due to the hospital admission.
MethodsAn ambispective (01 July 2015 – 12 July 2018) observational study was conducted on all episodes of chemotherapy-induced febrile neutropenia in a paediatric population. A record was made of age, gender, weight percentile (WHO), length of hospital stay (days), temperature (oC), microbial isolation, infectious source, antibiotic or antifungal prophylaxis, haemoglobin (g/dl), platelets (/mm3), neutrophils (/mm3), lymphocytes (/mm3), monocytes (/mm3), CRP (mg/L) and procalcitonin (PCT) (ng/ml) on admission, and days with neutropenia<500/mm3. Statistical analysis was performed using the SPSSv.23 program.
ResultsThe study included 69 patients, and 101 episodes were recorded. The mean stay was 7.43 days (median 6 days). Microbial isolation was found in 44.6% of the episodes, with no infectious source identified in 36% of them. An inverse correlation was found between haemoglobin, platelets, and lymphocytes on admission and the hospital stay (-0.356: P=.001, -0.216: P=.042, and -0.216: P=.042, respectively). The mean stay was greater if there was a CRP>90mg/L (10.94 vs. 6.66 days, P=.017), if PCT>1ng/ml (16.50 vs. 6.77 days, P=.0002), if ≤ 100 neutrophils (8.27 vs. 5.04 days P=.039) on admission, and if there was microbe isolation (9.54 vs. 5.78 days P=.006).
ConclusionThe relationship between haemoglobin, platelets, and lymphocytes on admission and the mean stay is inversely proportional. In addition, those patients with ≤100 neutrophils, CRP>90mg/L, and PCT>1ng/ml on admission had a longer hospital stay.
La neutropenia febril es una complicación frecuente en aquellos niños que reciben tratamientos con quimioterapia1. Hasta un tercio de los episodios de neutropenia posquimioterapia cursan con fiebre2. Esto supone 0,76 episodios de fiebre por cada 30 días de neutropenia. Diversos estudios señalan que la infección es grave hasta en un 25% de los episodios, con una mortalidad global situada en torno al 3%3.
La evidencia parece indicar que un tratamiento antimicrobiano adecuado y precoz disminuye la mortalidad por infección bacteriana4. Por otro lado, el retraso en la administración de antimicrobianos se ha correlacionado con peor pronóstico5.
Por esta razón, los pacientes con neutropenia febril posquimioterapia sufren largos periodos de ingreso y reciben antibioterapia de amplio espectro3–5. El tiempo de hospitalización supone tanto para los pacientes como para sus familias una alteración importante en su calidad de vida6. Resulta esencial que los profesionales de la salud conozcamos el manejo adecuado de estos episodios, tanto en el Servicio de Urgencias como posteriormente en la hospitalización.
Se han identificado las neoplasias hematológicas7, la duración de la neutropenia7, la sepsis8, la hipotensión8, la raza no blanca9 y los niños mayores de 12 años9, como factores de riesgo asociados a mayor estancia media.
En cuanto a los factores estimulantes de colonias de granulocitos (G-CSF), se han asociado de forma significativa a menor estancia media (1-2 días)10,11. En población pediátrica, las guías recomiendan usarlos como prevención primaria y secundaria o como tratamiento solo en aquellos pacientes clasificados como de alto riesgo12.
Además, los episodios de neutropenia febril posquimioterapia suponen un importante costo para el sistema nacional de salud8,13, tanto en costes directos como indirectos.
Por estos motivos es importante identificar aquellos factores que se asocian a mayor estancia media hospitalaria.
El objetivo principal de este estudio es identificar los factores de riesgo que se relacionen con una mayor estancia hospitalaria, en los episodios de neutropenia febril asociados a quimioterapia en nuestro centro, en un periodo de 3 años.
Como objetivos secundarios se encuentran describir el patrón de aislamientos microbiológicos y de focos de infección en nuestros pacientes.
MétodosRealizamos un estudio observacional ambispectivo (01/07/2015 - 31/12/2018) de los episodios de neutropenia febril asociados a quimioterapia en pacientes pediátricos en un hospital terciario.
Como criterios de inclusión se utilizaron: edad de 0 a 18 años, tratamiento activo con quimioterapia por el Servicio de Oncohematología Pediátrica, temperatura axilar ≥ 38°C, neutrófilos absolutos ≤ 500/mm3.
Como criterios de exclusión se consideraron: edad> 18 años, neutropenia de cualquier causa no relacionada con la quimioterapia, recuento de neutrófilos absolutos> 500/mm3 (neutropenias moderadas y leves que no precisan ingreso).
Se recogieron como variables edad, sexo, percentil de peso, temperatura (oC), aislamiento de germen (hemocultivo, urocultivo, coprocultivo, cultivo faríngeo, test rápido VRS e Influenza A y B [Alere BinaxNOW ® RSV y BinaxNOW ® Influenza A & B]), presencia o no de profilaxis antibiótica y/o antifúngica, hemoglobina (g/dl), plaquetas (/mm3), neutrófilos (/mm3), linfocitos (/mm3), monocitos (/mm3), proteína C reactiva (PCR) (mg/L) y procalcitonina (PCT) (ng/ml) al ingreso, días en neutropenia <500/mm3, foco infeccioso y estancia hospitalaria (días).
Se analizó mediante R de Pearson la correlación existente entre estancia hospitalaria y percentil de peso, temperatura, hemoglobina, plaquetas, neutrófilos, linfocitos, monocitos, PCR, PCT y días de neutropenia <500/mm3.
También se analizaron por subgrupos mediante t de Student aquellos pacientes con neutrófilos al ingreso ≤ 100/mm3, PCR ≥ 90mg/L, PCT> 1 ng/ml, aislamiento microbiológico, foco infeccioso, profilaxis antibiótica y/o antifúngica con la estancia media hospitalaria.
Los datos personales de los participantes se tratarán conforme a la legalidad vigente y se mantendrá la confidencialidad de los mismos. En ningún informe o publicación se incluirán datos que puedan permitir la identificación de los pacientes. El estudio ha sido aprobado por el Comité Ético de Investigación Clínica.
Para su análisis se utilizó el paquete de datos estadístico SPSS v.23. Consideramos p<0,05 como estadísticamente significativo.
ResultadosDurante el periodo de estudio, cumplieron los criterios de inclusión 69 pacientes, con un total de 101 episodios de neutropenia febril posquimioterapia.
La estancia hospitalaria media fue de 7,38 días (mediana de 6 días). El resto de medianas fueron edad 6 años, percentil de peso 25, fiebre 38,2°C, hemoglobina 8,9g/dL, plaquetas 54.000/mm3, neutrófilos 100/mm3, linfocitos 200/mm3, monocitos 0/mm3, PCR 46mg/L, PCT 0,26 ng/ml, días con <500 neutrófilos/mm3 3 días.
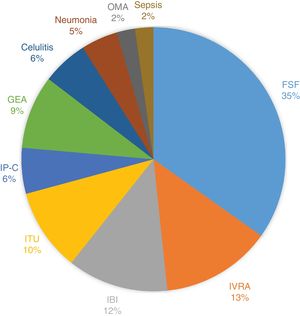
Se obtuvo aislamiento microbiológico en 45 episodios (44,6%). La distribución de los focos de infección se resume en el figura 1.
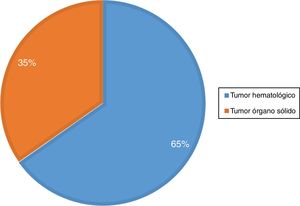
La distribución del tipo de patología oncológica se detalla en el figura 2.
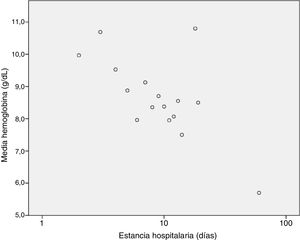
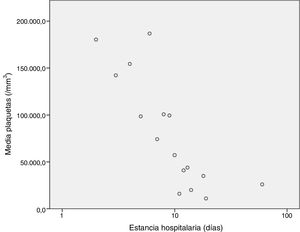
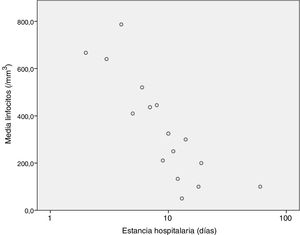
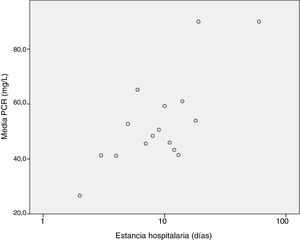
Analizamos la correlación existente entre la estancia hospitalaria y el resto de variables cuantitativas, obteniendo significación estadística en hemoglobina (-0,307 p=0,002), plaquetas (-0,215 p=0,031), linfocitos al ingreso (-0,205 p0,04) y PCR (0,204 p=0,041) con representación en las figuras 3-6. El resto no fueron estadísticamente significativos, aunque los neutrófilos al ingreso tienden a la significación estadística (-0,191 p0,056).
El resto del análisis se detalla en la tabla 1.
Análisis de estancia media por subgrupos. Se utilizó t de Student para el análisis de los datos
| n (N=101) | Estancia media (días) | p | |
|---|---|---|---|
| Neutrófilos (mm/3) | 0,039 | ||
| >100 | 30 | 5,04 | |
| ≤100 | 71 | 8,27 | |
| PCT (ng/ml) | 0,0002 | ||
| ≥1 | 6 | 16,50 | |
| <1 | 95 | 6,77 | |
| Aislamiento microbiológico | 0,004 | ||
| Positivo | 45 | 9,60 | |
| Negativo | 56 | 5,59 | |
| Profilaxis antibiótica | 0,165 | ||
| Sí | 74 | 7,91 | |
| No | 27 | ||
| Profilaxis antifúngica | 0,938 | ||
| Sí | 6 | 7,50 | |
| No | 95 | 7,37 | |
| Tipo de tumor | 0,073 | ||
| Tumor hematológico | 66 | 6,11 | |
| Tumor de órgano sólido | 35 | 8,05 |
La estancia media comunicada en la bibliografía se sitúa entre los 5 a los 19,7 días por episodio7–9,13,14, dependiendo de las series. En nuestra muestra se sitúa dentro de este rango, y coincide con la mayoría de los estudios8,9,13,14.
En nuestra muestra se obtuvo un porcentaje de aislamientos microbiológicos ligeramente superior a lo publicado, que se sitúa entre un 10-40%2,15,16. Esto puede explicarse en parte porque una parte importante (44-57%) de las infecciones en estos episodios se producen por virus17, y en época epidémica en nuestro centro se realiza test rápido de virus respiratorio sincitial y gripe.
Por otro lado, la proporción de focos de infección sí concuerda con la bibliografía18: 32% de los episodios son fiebre sin foco (35% en nuestra muestra), 20% de bacteriemia (infección bacteriana invasiva 12% sumado a infección asociada a catéter central 6%).
Es importante resaltar que aquellos episodios en los que se identificó el microorganismo causal de la infección presentaron 4 días más de estancia media hospitalaria (estadísticamente significativo). Esto puede estar en relación tanto con una mayor gravedad del cuadro como con la intención de completar los días de tratamiento antibiótico que requiera cada infección.
En cuanto a los factores asociados a mayor estancia media, los resultados sugieren que existe una correlación inversa entre la hemoglobina, plaquetas y linfocitos y la estancia hospitalaria, factores estos que no se habían descrito previamente. También existe correlación, esta vez directa, entre estancia media y cifra de PCR al ingreso, lo cual es bastante lógico y concuerda con la bibliografía.
También encontramos una relación estadísticamente significativa entre la PCT y neutrófilos al ingreso con una mayor estancia hospitalaria. Estos factores han sido previamente descritos en la literatura como predictores de mal pronóstico19,20, pero no como factor asociado a mayor estancia media. Estos resultados son congruentes con lo publicado, ya que los episodios con peor pronóstico pueden presentar mayor estancia hospitalaria.
A pesar de que no hemos logrado establecer una correlación con significación estadística entre los neutrófilos al ingreso y la estancia hospitalaria, el resultado es tendente a la significación, de modo que es probable que con una muestra mayor esta correlación se demuestre.
Las limitaciones de este estudio son por un lado el tamaño de la muestra. Además, no se pudo recoger en la mayoría de los pacientes si se encontraban bajo tratamiento con
G-CSF, que se ha asociado a menor estancia media, pudiendo influir en los resultados. Otra limitación es la ausencia de recogida en la urgencia del tiempo hasta la administración de la primera dosis de antibioterapia, aunque la literatura sugiere que no tiene relación21,22.
Identificar estos factores como nuevos indicadores de mayor estancia hospitalaria, pueden ayudar a la hora de tomar decisiones en el tratamiento de los episodios y hacer una mejor gestión de los recursos disponibles, así como planificar el manejo de los pacientes para intentar que su calidad de vida se vea afectada en la menor medida posible.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.