La perforación gástrica es muy rara en la edad pediátrica, especialmente fuera del período neonatal1–3, y constituye un cuadro grave que precisa intervención quirúrgica urgente debido a su elevada mortalidad. Presentamos el caso de una niña de 6 años afectada de una enfermedad neuromuscular, una atrofia muscular espinal congénita distal que desarrolló un compromiso respiratorio grave a causa de una rotura gástrica en el contexto de un cuadro de vómitos.
Niña de 6 años que comienza en las horas previas a su ingreso con dolor abdominal, vómitos y anorexia. Tras una mejoría parcial y coincidiendo con la ingesta de alimento, sufre un empeoramiento del estado general, distensión abdominal aguda y un vómito alimentario, por lo que es llevada al servicio de urgencias. Previamente había recibido tratamiento con ibuprofeno durante 4 días a dosis adecuadas, junto con salbutamol y budesonida inhalados por cuadro de bronquitis aguda. En los antecedentes personales de la paciente destacan: artrogriposis congénita de miembros inferiores, hipotonía paralítica y debilidad muscular generalizada. Los estudios neurofisiológicos periféricos y la biopsia muscular fueron compatibles con una atrofia muscular espinal distal y recientemente se ha encontrado la mutación responsable en el gen TRPV4 (c.805C>T) localizado en el cromosoma 12 (12q21-q24)4, transmitida de forma autosómica dominante. Junto a ello la paciente presenta escoliosis dorsal, retraso madurativo leve-moderado y cuadros respiratorios de repetición de gravedad variable que condicionaron la realización de traqueostomía a los 18 meses de vida. Ambos progenitores tenían historia previa de úlcera péptica y la madre presenta una forma de atrofia muscular espinal con afectación predominantemente escápulo-peroneal con la misma mutación genética que la niña.
A su llegada al hospital presenta pérdida de consciencia, objetivándose parada respiratoria. Se inician maniobras de reanimación, incluida intubación endotraqueal. Se traslada a la unidad de cuidados intensivos pediátricos tras la estabilización inicial. A la exploración física presenta presión arterial de 70/30mmHg, frecuencia cardiaca 180 lpm, bajo los efectos de relajación muscular, pupilas pequeñas isocóricas y normorreactivas e hiperemia conjuntival bilateral. Mucosa oral seca y ojos hundidos. Se observa ligera cianosis central, frialdad distal y pulsos periféricos no palpables. En la auscultación cardiopulmonar los tonos cardiacos son normales y destaca una marcada hipoventilación en el hemitórax izquierdo. El abdomen se encuentra muy distendido y no depresible a la palpación. Deformidades de miembros inferiores con rigidez articular.
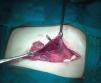
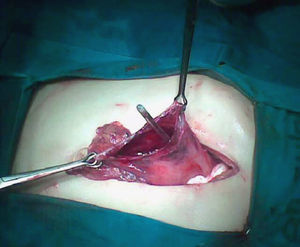
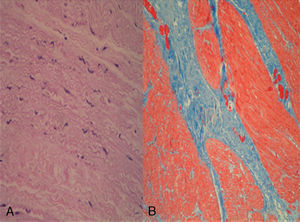
El hemograma muestra leucocitosis 35.500/μl con neutrofilia (86,3%), serie roja y plaquetas normales. Iones en rango normal y PCR 21,2mg/l. Estudio de coagulación: TP 54,4% TTPa ratio 1,3. Se realiza una radiografía de abdomen que muestra signos de neumoperitoneo masivo. Se procede a laparotomía exploradora urgente que revela una perforación gástrica de 5-6cm de diámetro localizada en fundus. Se practica resección de los bordes de la perforación y cierre con sutura mecánica (fig. 1). El examen histológico muestra cambios degenerativos de la capa muscular lisa y fibrosis extensa en todas sus capas (fig. 2).
Después de la intervención la paciente presenta clínica compatible con shock séptico del que se recupera progresivamente, aunque con complicaciones respiratorias, precisando nueva traqueostomía.
La perforación gástrica en niños es infrecuente. Aunque se han propuesto algunos factores etiológicos, en la mayoría de los casos la etiología en niños sigue siendo desconocida. Las perforaciones gástricas pueden originarse por alteraciones no traumáticas de la mucosa gástrica, tales como úlcera2,5,6, gastritis eosinofílica, vólvulo6 e infecciones. Entre las causas traumáticas se han recogido casos debidos a maniobras de RCP y Heimlich7, cuerpos extraños8, iatrogénicas tras cirugía6 y traumatismo. El término perforación gástrica espontánea se utiliza para referirse a aquellas de causa desconocida y las relacionadas con una presión intraluminal excesiva, descritas en niños con parálisis cerebral y retraso mental9, exacerbación del asma y en otras causas de distensión gástrica aguda.
Los síntomas más frecuentes en la perforación gástrica son dolor abdominal y dificultad respiratoria debido a compresión abdominal. Entre los signos destacan vómitos, distensión abdominal, irritación peritoneal, enfisema subcutáneo, insuficiencia respiratoria y signos de sepsis y shock.
El tratamiento debe incluir la estabilización inicial del paciente y administración de líquidos y antibioterapia de amplio espectro hasta el momento de la cirugía que consistirá en cierre primario de la perforación siempre que sea posible. El retraso en el diagnóstico y la reparación quirúrgica determinan un importante aumento en la morbimortalidad5,6. Tras la intervención habrá que prestar especial atención a las posibles complicaciones que puedan aparecer como shock séptico o alteraciones hidroelectrolíticas.
Aunque desconocemos la causa exacta de la perforación gástrica en la paciente presentada, existen ciertos factores predisponentes de rotura gástrica descritos por otros autores, como son las frecuentes manifestaciones gastrointestinales presentes en las enfermedades neurológicas, tales como distensión o alteraciones del vaciamiento gástrico10, y una posible malposición del estómago debida a la escoliosis9. Otro dato que se debe tener en cuenta serían las alteraciones histológicas de la pared gástrica de nuestra paciente, en la que se observa fibrosis extensa en la capa de músculo liso, que ya había sido descrito por Abadir6 en un niño con una perforación gástrica espontánea. Aunque el uso de antiinflamatorios no esteroideos se asocia con ulceraciones de la mucosa gástrica, la ausencia de signos inflamatorios, la localización y la extensión de la perforación hacen poco probable que su administración haya desempeñado papel relevante en la paciente.