Conocer la viabilidad de prematuros de 22-25 semanas gestacionales en nuestro centro durante últimos 10 años.
Pacientes y métodosEstudio retrospectivo descriptivo. Neonatos nacidos en nuestro hospital entre 1-1-2002 y 31-12-2011, de 22 a 25 semanas gestacionales.
ResultadosDe 121 neonatos, 45 (37%) eran mortinatos y 76 (63%) nacidos vivos (16 fallecieron en partos y 60 ingresaron en cuidados intensivos neonatales). De los 60 ingresados, 34 fallecieron antes del alta y 26 sobrevivieron (21% del total, 34% de nacidos vivos y 43% de ingresados en cuidados intensivos neonatales). Causas de fallecimiento: 16, limitación del esfuerzo terapéutico en partos; 8, limitación del esfuerzo terapéutico en neonatología; 7, sepsis nosocomiales; 7, enterocolitis necrosantes; 4, problemas respiratorios, y 8, causa desconocida. No sobrevivió ningún menor de 24 semanas. De los 26 supervivientes, 4 presentaron alteraciones neurológicas importantes y 11, normalidad neurológica aparente. No encontramos diferencias estadísticamente significativas en cuanto a mortalidad entre los 2 quinquenios analizados.
ConclusionesLa periviabilidad presenta importantes problemas clínicos y éticos a los neonatólogos.
To determine the preterm viability between 22 and 25 gestational weeks in our hospital in last 10 years.
Patients and methodsA descriptive retrospective study was conducted on preterms between 22-25 gestational weeks born between 1-1-2002 and 12-31-2011.
ResultsThere were 121 newborns, 45 (37%) stillbirths and 76 (63%) live births (16 died in delivery room, and 60 admitted to neonatal intensive unit). Among the 60 admitted, 34 died before hospital discharge, and 26 survived (21% of total, 34% of live births and 43% of those admitted to neonatal intensive unit). The causes of death were: 16 therapeutic effort limitation in delivery room, 8 therapeutic effort limitation in neonatal ward, 7 nosocomial sepsis, 7 NEC, 4 respiratory problems, and 8 of unknown cause. There were no survivors below 24 gestational weeks. Of the 26 survivors, 4 had major neurological disorders, and 11 with a normal neurological outcome. No significant statistical differences were found in the mortality between the two five-year periods analysed.
ConclusionsThe peri-viability has important clinical and ethical problems for neonatologist.
Se denomina periviabilidad neonatal al periodo comprendido entre las semanas 22 y 25 de la gestación de un feto. El final de la gestación y nacimiento de un niño a esta edad gestacional supone un problema importante, desde el punto de vista ético y clínico. Este periodo es considerado actualmente el límite actual del comienzo de la vida extrauterina y de la supervivencia neonatal.
En los últimos años se han publicado series internacionales multicéntricas de morbimortalidad de niños nacidos con prematuridad extrema1–3, así como consensos de distintas organizaciones científicas sobre la actitud clínica en este periodo de gestación4–6. Sin embargo, existen pocas revisiones nacionales sobre el tema y menos aún que abarquen un periodo de tiempo de 10 años. Los datos de la Sociedad Española de Neonatología (SEN 1500) son excelentes, pero no existe un análisis concreto y pormenorizado de los datos para este grupo en particular7.
El objetivo de nuestro trabajo fue valorar las tasas de mortalidad neonatal de los niños nacidos entre las 22 y las 25 semanas de edad gestacional en un servicio de neonatología de tercer nivel español, referencia de una comunidad autónoma, así como las causas de dicha mortalidad y la valoración evolutiva de los supervivientes.
Pacientes y métodosSe trata de un estudio descriptivo retrospectivo de todos los neonatos nacidos entre la semana 22 y 0 días (220) y la semana 25 y 6 días (256) de gestación entre el 1 de enero de 2002 y el 31 de diciembre de 2011.
Nuestro hospital es un centro de tercer nivel, cabecera de un área sanitaria de 300.000 habitantes, pero centro de referencia neonatal para nuestra comunidad autónoma, con una población total de un millón de habitantes. Tenemos 2.700 nacimientos anuales internos, pero recogemos enfermedades de otros 4.000 nacimientos/año de otros centros hospitalarios de la comunidad. En nuestra región existe otro centro hospitalario con unidad neonatal que controla sus 2.200 nacimientos propios.
Para este estudio se ha realizado una búsqueda informática en la base de datos SEN1500 de codificación de nuestro hospital. Con el fin de no perder ningún posible caso, se ha realizado también una búsqueda manual en los libros de partos de estos 10 años, así como del libro de ingresos en nuestra unidad neonatal. En cada caso se ha cubierto un protocolo de estudio con las variables perinatales estudiadas, analizando los informes de alta de los niños y las madres, así como las historias clínicas para el seguimiento de los mismos.
Hemos realizado una estadística descriptiva básica: medias, intervalos de confianza del 95%, medianas y rangos para las variables cuantitativas, y frecuencias para las cualitativas. Se han realizado comparaciones y análisis de las asociaciones con los tests habituales: comparaciones con T-test y asociaciones con ji al cuadrado. En todo momento se han mantenido estrictas medidas de confidencialidad en el manejo de los documentos.
ResultadosEn el periodo analizado se han recogido 121 neonatos (67 varones y 54 mujeres) procedentes de 105 gestaciones finalizadas entre la 220 y la 256 semanas de edad gestacional. Seis neonatos nacieron en la semana 22, 30 en la 23, 36 en la 24 y 49 en la 25. Del total, 89 fueron gestaciones únicas y 16 gestaciones gemelares, naciendo por vía vaginal 101 niños y por cesárea 20 neonatos.
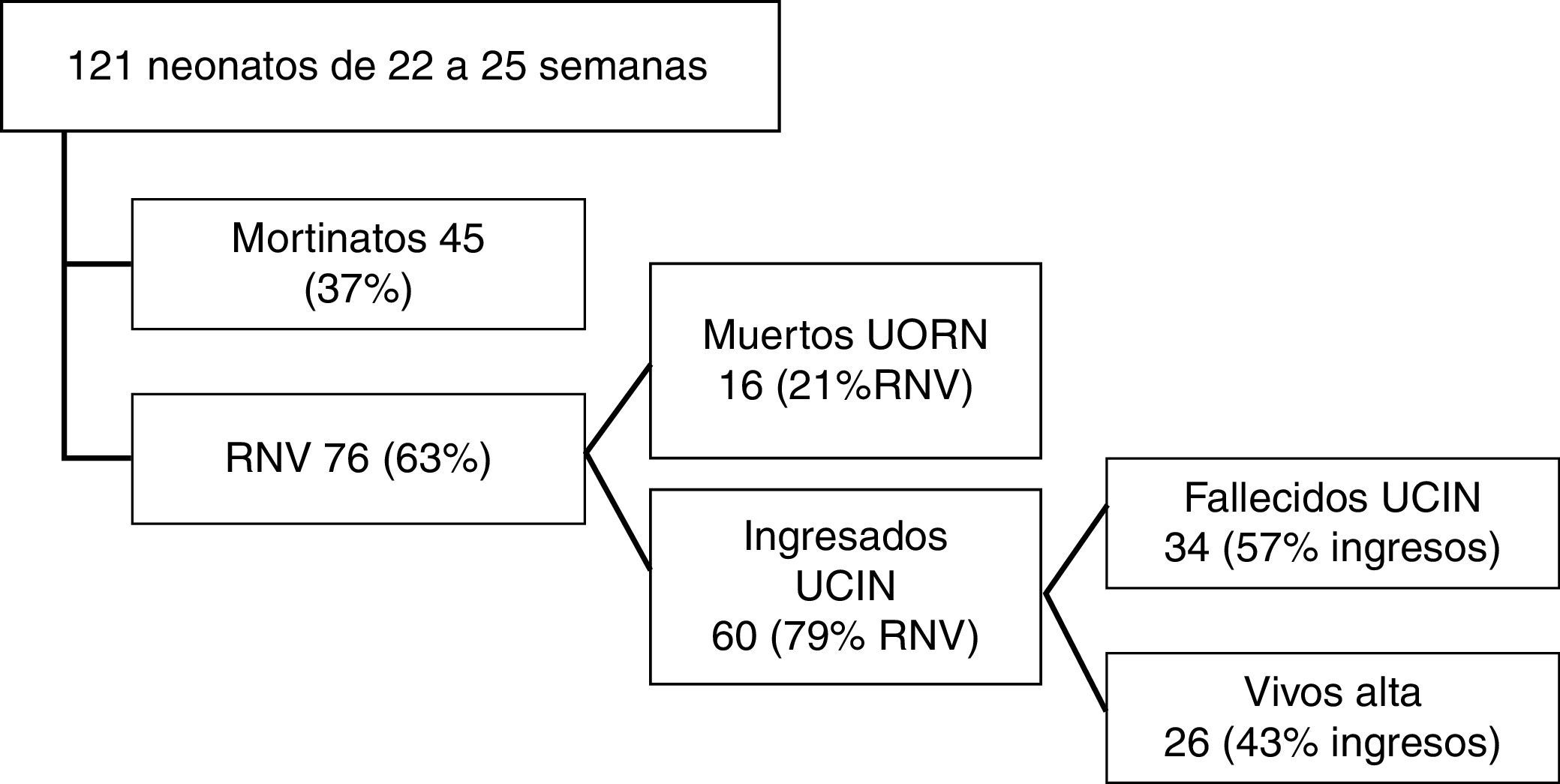
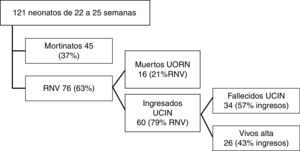
De los 121 neonatos, 45 niños nacieron muertos (37% mortinatos) y 76 niños nacieron vivos (63% recién nacidos vivos [RNV]). De los 76 RNV, 16 fallecieron en paritorios tras comprobar su ausencia de viabilidad (21% de los RNV), y 60 fueron ingresados en la unidad de cuidados intensivos neonatales (UCIN) (79% de los RNV). De estos últimos, 34 fallecieron antes del alta (44,7% de los RNV) y 26 sobrevivieron al ingreso (21% del total, 34% de los RNV y 43% de los ingresados en neonatología). En la figura 1 se puede ver el flujo de casos y sus porcentajes.
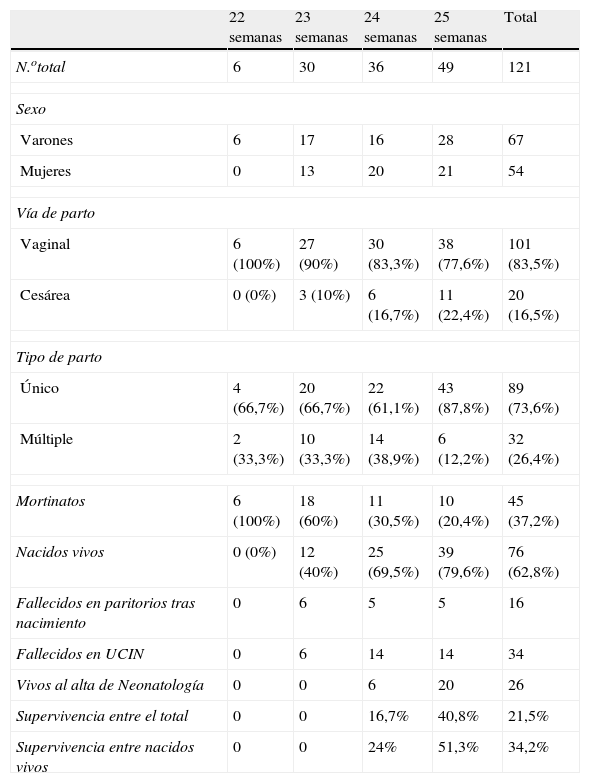
La supervivencia fue nula en los neonatos nacidos en la semana 22 y 23, siendo del 24% en los RNV de 24 semanas y del 51,3% en los de 25 semanas. En la tabla 1 se pueden ver las características principales de la serie y la supervivencia, global y por semanas de gestación.
Características y supervivencia de los neonatos de 22 a 25 semanas, distribuidos por semanas de gestación
| 22 semanas | 23 semanas | 24 semanas | 25 semanas | Total | |
| N.ototal | 6 | 30 | 36 | 49 | 121 |
| Sexo | |||||
| Varones | 6 | 17 | 16 | 28 | 67 |
| Mujeres | 0 | 13 | 20 | 21 | 54 |
| Vía de parto | |||||
| Vaginal | 6 (100%) | 27 (90%) | 30 (83,3%) | 38 (77,6%) | 101 (83,5%) |
| Cesárea | 0 (0%) | 3 (10%) | 6 (16,7%) | 11 (22,4%) | 20 (16,5%) |
| Tipo de parto | |||||
| Único | 4 (66,7%) | 20 (66,7%) | 22 (61,1%) | 43 (87,8%) | 89 (73,6%) |
| Múltiple | 2 (33,3%) | 10 (33,3%) | 14 (38,9%) | 6 (12,2%) | 32 (26,4%) |
| Mortinatos | 6 (100%) | 18 (60%) | 11 (30,5%) | 10 (20,4%) | 45 (37,2%) |
| Nacidos vivos | 0 (0%) | 12 (40%) | 25 (69,5%) | 39 (79,6%) | 76 (62,8%) |
| Fallecidos en paritorios tras nacimiento | 0 | 6 | 5 | 5 | 16 |
| Fallecidos en UCIN | 0 | 6 | 14 | 14 | 34 |
| Vivos al alta de Neonatología | 0 | 0 | 6 | 20 | 26 |
| Supervivencia entre el total | 0 | 0 | 16,7% | 40,8% | 21,5% |
| Supervivencia entre nacidos vivos | 0 | 0 | 24% | 51,3% | 34,2% |
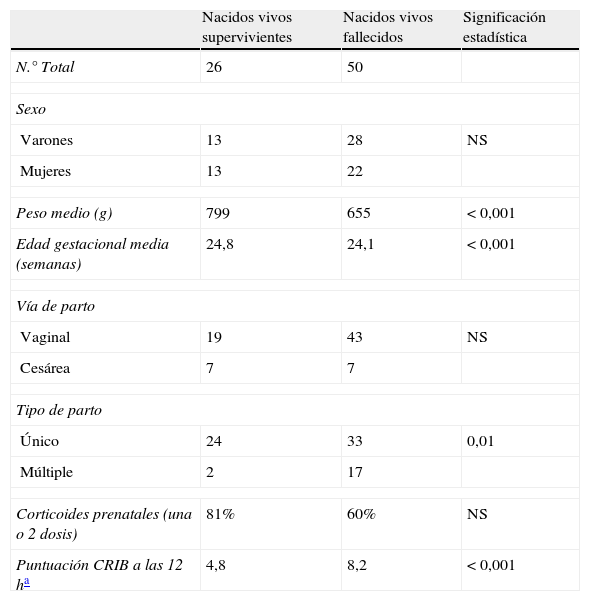
Sobrevivieron 26 neonatos, 13 de 67 varones y 13 de 54 mujeres (OR 1,3 [IC 95% 0,5-3,1], NS). Entre los recién nacidos vivos, los supervivientes presentaron un peso medio al nacimiento significativamente más alto que los neonatos que fallecieron (799 g frente a 655 g, p<0,001). El neonato superviviente con menor peso al nacimiento fue de 640 gr, siendo los cinco supervivientes con menor peso al nacimiento todo mujeres. La edad gestacional de los supervivientes era mayor a la de los fallecidos (24,8 frente a 24,1, p<00,1), provenían con mayor frecuencia de gestaciones únicas (92 frente a 66%, p=0,01) y su puntuación CRIB a las 12 h era significativamente inferior (4,8 frente a 8,2, p<0,001). No encontramos diferencia por corticoides prenatales ni por vía de parto (tabla 2).
Comparación entre los recién nacidos vivos supervivientes y los recién nacidos vivos fallecidos
| Nacidos vivos supervivientes | Nacidos vivos fallecidos | Significación estadística | |
| N.° Total | 26 | 50 | |
| Sexo | |||
| Varones | 13 | 28 | NS |
| Mujeres | 13 | 22 | |
| Peso medio (g) | 799 | 655 | < 0,001 |
| Edad gestacional media (semanas) | 24,8 | 24,1 | < 0,001 |
| Vía de parto | |||
| Vaginal | 19 | 43 | NS |
| Cesárea | 7 | 7 | |
| Tipo de parto | |||
| Único | 24 | 33 | 0,01 |
| Múltiple | 2 | 17 | |
| Corticoides prenatales (una o 2 dosis) | 81% | 60% | NS |
| Puntuación CRIB a las 12 ha | 4,8 | 8,2 | < 0,001 |
La edad media al fallecimiento de los 50 RNV muertos posteriormente fue de 11 días con un rango de 0 a 79 días. De ellos, 19 (38%) fallecieron en las primeras 24 h de vida (16 de ellos durante la reanimación de paritorios o poco después, dada su inviabilidad). En definitiva, 28 fallecieron entre el nacimiento y el séptimo día de vida (56%), 15 entre el octavo y el 30 día de vida (30%) y, finalmente, 7 más allá de los 30 días de vida y antes del alta (14%).
Las causas de fallecimiento de estos 50 niños en el límite de la periviabilidad fueron las siguientes: 16 fallecieron en las primeras horas de vida por ausencia de viabilidad (limitación del esfuerzo terapéutico en partos), 8 fallecieron ya ingresados por limitación del esfuerzo terapéutico dado su pronóstico vital y de acuerdo con sus padres (6 de ellos con hemorragia cerebral masiva y 2 por inmadurez extrema con fallo multisistémico), 7 fallecieron por sepsis nosocomial, 7 por cuadro de enterocolitis necrosante, 4 por alteraciones respiratorias irreversibles y 8 por causas desconocidas o poco claras.
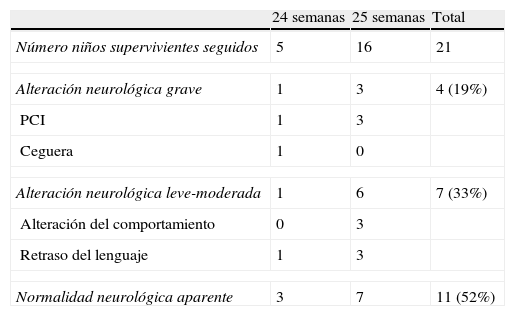
Los neonatos que sobrevivieron tenían una edad media de 107 días al alta (IC 95%: 96-118), con un rango de 59 a 180 días. De estos 26 niños, 21 (81%) fueron seguidos en nuestras consultas externas un mínimo de 24 meses de edad corregida, y de los 5 niños restantes, uno se perdió durante el seguimiento y los otros cuatro no llegaron aún a dicha edad. De los 21 seguidos hasta los 24 meses de edad corregida: 4 niños (19%) sufrían graves alteraciones (los 4 parálisis cerebral infantil y uno de ellos un caso de ceguera); 7 (33%) presentaban alteraciones neurológicas leves-moderadas (alteraciones del lenguaje y del comportamiento); y 11 (52%) presentaban normalidad neurológica aparente. De estos 21 neonatos seguidos, 10 (48%) presentaban hipocrecimiento (peso y longitud menor de P3) y 13 (61%) algún tipo de alteración respiratoria asociada. En la tabla 3 se pueden leer de forma detallada las alteraciones neurológicas encontradas en nuestra serie según la edad gestacional de los supervivientes.
Alteraciones neurológicas observadas en los neonatos supervivientes seguidos hasta los 24 meses de edad corregida, según edad gestacional
| 24 semanas | 25 semanas | Total | |
| Número niños supervivientes seguidos | 5 | 16 | 21 |
| Alteración neurológica grave | 1 | 3 | 4 (19%) |
| PCI | 1 | 3 | |
| Ceguera | 1 | 0 | |
| Alteración neurológica leve-moderada | 1 | 6 | 7 (33%) |
| Alteración del comportamiento | 0 | 3 | |
| Retraso del lenguaje | 1 | 3 | |
| Normalidad neurológica aparente | 3 | 7 | 11 (52%) |
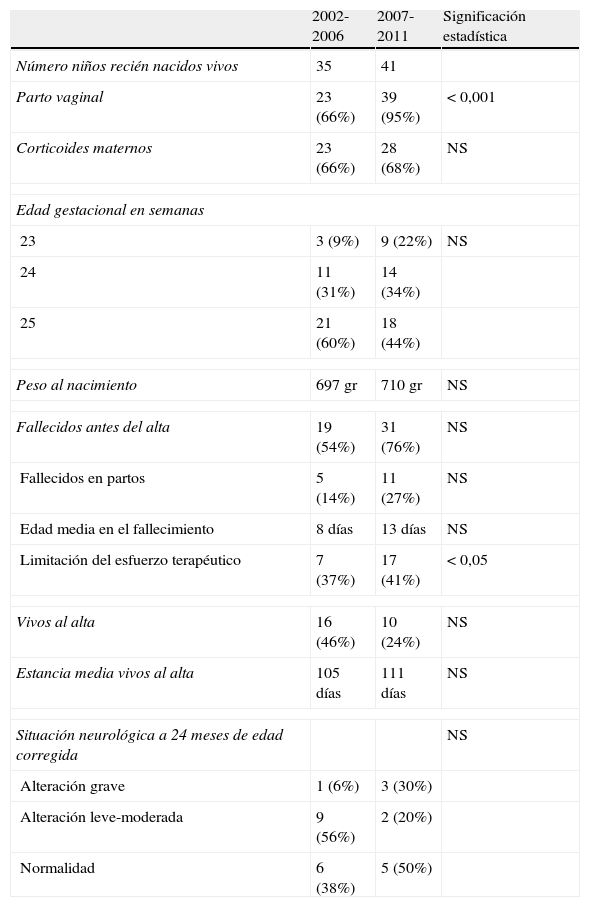
Comparando el primer quinquenio analizado con el segundo (2002-2006 frente a 2007-2011), no encontramos diferencias estadísticamente significativas en las cifras de mortalidad ni en las de afectación neurológica entre ambos, salvo en el número de limitaciones del esfuerzo terapéutico (tabla 4).
Comparación de las características y evolución de los 76 recién nacidos vivos en los 2 quinquenios analizados
| 2002-2006 | 2007-2011 | Significación estadística | |
| Número niños recién nacidos vivos | 35 | 41 | |
| Parto vaginal | 23 (66%) | 39 (95%) | < 0,001 |
| Corticoides maternos | 23 (66%) | 28 (68%) | NS |
| Edad gestacional en semanas | |||
| 23 | 3 (9%) | 9 (22%) | NS |
| 24 | 11 (31%) | 14 (34%) | |
| 25 | 21 (60%) | 18 (44%) | |
| Peso al nacimiento | 697 gr | 710 gr | NS |
| Fallecidos antes del alta | 19 (54%) | 31 (76%) | NS |
| Fallecidos en partos | 5 (14%) | 11 (27%) | NS |
| Edad media en el fallecimiento | 8 días | 13 días | NS |
| Limitación del esfuerzo terapéutico | 7 (37%) | 17 (41%) | < 0,05 |
| Vivos al alta | 16 (46%) | 10 (24%) | NS |
| Estancia media vivos al alta | 105 días | 111 días | NS |
| Situación neurológica a 24 meses de edad corregida | NS | ||
| Alteración grave | 1 (6%) | 3 (30%) | |
| Alteración leve-moderada | 9 (56%) | 2 (20%) | |
| Normalidad | 6 (38%) | 5 (50%) | |
La supervivencia de neonatos extremadamente prematuros supone un problema clínico y ético para la neonatología actual6. Con la mejora de la tecnología y de los tratamientos y cuidados perinatales durante los últimos 20-30 años se ha conseguido disminuir progresivamente el límite de la viabilidad neonatal hasta cifras verdaderamente increíbles, si bien en la última década los resultados parecen haber tocado techo1. Sin embargo, la discusión sobre hasta qué edad gestacional llevar la intervención activa, tanto para los obstetras como para los neonatólogos, es un tema actual y de discusión continua8.
Nuestros datos, provenientes de un hospital de referencia regional (nivel iii), con medios materiales y personales adecuados para una correcta asistencia intensiva neonatal, pueden ser representativos de la situación de este tema a nivel nacional. En nuestra serie no ha sobrevivido ningún niño menor de 24 semanas, y entre los supervivientes de 24-25 semanas hemos constatado una considerable patología neurológica evolutiva. Tampoco hemos encontrado una mejora en las cifras globales al comparar los 2 quinquenios analizados, que incluso presentan peores tasas de supervivencia en los últimos 5 años analizados, lo que podría justificarse por un mayor porcentaje de neonatos de 23 semanas nacidos vivos. Probablemente en otros hospitales los resultados puntuales sean diferentes, mejores o peores, pero la media nacional será parecida.
Aunque nuestros resultados y los de otras series ya publicadas muestren unos resultados determinados, el problema principal radica en la necesidad de tomar las decisiones oportunas y concretas en cada caso particular. En este sentido, los obstetras deben decidir dónde cuidar o cuándo trasladar a una gestante de 22-25 semanas de gestación en riesgo de terminar su embarazo, cuándo iniciar tocólisis y maduración del feto con corticoides, y qué vía de parto utilizar cuando llegue el momento5,9. Por su parte, el neonatólogo deberá decidir a qué niños reanimar en la sala de partos y hasta dónde llegar con los cuidados neonatales intensivos6,10,11.
Existen varias publicaciones internacionales de los últimos años que muestran posibles protocolos de actuación, pero ninguno de ellos resulta definitivo a la hora de establecer un límite. Se habla con frecuencia de una zona gris12, de límites variables según los diferentes trabajos, donde se deberán tener en cuenta diversos factores, además de la edad gestacional, para tomar decisiones. Entre estos factores están ciertas características de la madre (edad, salud, paridad previa, condiciones religiosas, sociales y raciales, etc.), del embarazo (único o múltiple, normal o complicado, etc.) y del feto (sexo, crecimiento, datos hemodinámicas ecográficos, posibles malformaciones, etc.)4.
En cualquier caso, la opinión de los padres es un factor muy importante a tener en cuenta. Los padres deben conocer las posibilidades reales de supervivencia, con y sin secuelas, del centro donde se encuentran y no solo de la literatura internacional. Aunque existen calculadoras online de ciertos organismos internacionales que calculan estos datos13, el propio centro hospitalario debería tener y manejar sus propias cifras, ya que la variabilidad de resultados es muy importante entre países y hospitales. Esta información local se debe dar a los padres de forma comprensible, seria y objetiva, ya que su opinión será fundamental en la decisión final. La conducta decidida podrá ser reevaluada con el paso del tiempo si el nacimiento no se produce inmediatamente, y siempre será consensuada con el obstetra y el neonatólogo. Así mismo, tras el nacimiento, la actitud inicial podrá ser también modificada por el neonatólogo y la familia según la evolución y el pronóstico del niño. En caso de limitar el esfuerzo terapéutico, existen recomendaciones específicas para evitar en lo posible el sufrimiento del niño y sus padres14.
La mayoría de los consensos publicados señalan que antes de las 22 semanas de gestación no se debería intentar ninguna medida encaminada a conseguir la viabilidad del feto, mientras que desde la semana 25 podría ser casi obligado intentarlo. El problema real aparece entre las 22 y las 24 semanas, ambas incluidas. En ese margen, cada nacimiento debería ser discutido, preparado y reevaluado, por obstetras, neonatólogos y padres, con el fin de consensuar lo mejor para la madre y el neonato. No debemos buscar cifras récord de supervivencia sino resultados positivos que aseguren cierta calidad de vida para el niño superviviente, sin dejar por ello de dar posibilidades de vida a ningún pequeño y buscar siempre la mejora progresiva de nuestra actividad profesional.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.