En 2017 se realizó una encuesta a nivel mundial sobre el cumplimiento de las prácticas que promueve la Neo-IHAN (Iniciativa para la Humanización de la Asistencia al Nacimiento y la Lactancia en las unidades neonatales).
ObjetivoPresentar los resultados de las unidades españolas que participaron en la encuesta mundial y compararlos con los obtenidos internacionalmente.
Material y métodosEstudio transversal mediante una encuesta sobre el cumplimiento de los requisitos de la Neo-IHAN («Tres principios básicos», «Diez pasos adaptados a unidades neonatales» y el «cumplimiento del Código internacional de comercialización de sucedáneos de leche materna»). El cumplimiento se calculó como la media en cada indicador y una puntuación media final para cada unidad neonatal. Para las puntuaciones parciales y finales de cada país y a nivel internacional se utilizó la mediana. Las puntuaciones van de 0 a 100.
ResultadosLa tasa de respuesta en España fue del 90% de las unidades de nivel 2 y 3. El rango de la media para las unidades neonatales fue de 37 a 99, sin diferencias según el nivel asistencial. La puntuación global de España (72) está por debajo de la mediana internacional (77), así como en 8 de los 14 requisitos de la Neo-IHAN. Las unidades neonatales de hospitales con maternidades acreditadas IHAN obtuvieron una puntuación media final significativamente mayor, así como en 9 de los 14 requisitos frente a las no acreditadas.
ConclusionesLos resultados, tanto internacionales como nacionales, indican una mejora de las prácticas de la lactancia materna en las unidades neonatales. Los beneficios de la acreditación IHAN de las maternidades alcanzan a las unidades neonatales. España tiene varios puntos clave por debajo de la puntuación internacional.
In 2017, a worldwide survey was conducted on compliance with the practices promoted by Neo-BFHI (Baby-friendly Hospital Initiative expansion to neonatal wards).
ObjectivePresent the results of the Spanish wards that participated in the global survey and compare them with those obtained internationally.
Material and methodsCross-sectional study through a survey on compliance with the Neo-BFHI (“Three basic principles”, “Ten steps adapted to neonatal wards” and “the compliance with the International Code of Marketing of Breast-milk Substitutes” and subsequent relevant World Health Assembly resolutions). Compliance was calculated as the mean in each indicator and a final mean score for each neonatal unit. For the partial and final scores for each country and at the international level, the median was used. All score ranged between 0 and 100.
ResultsThe response rate in Spain was 90%. The range of the national mean for neonatal wards were from 37 to 99, with no differences in the final score according to the level of care. The global score for Spain (72) is below the international median (77) and this also occurs in 8 of 14 items. The neonatal wards from BFHI designated hospitals, obtained a significantly higher mean global score, and in 9 of 14 items than the non-accredited ones.
ConclusionsBoth international and national results indicate an improvement in breastfeeding practices in neonatal units. The benefits of the BFHI accreditation of maternity reach neonatal wards. Spain has several key points below the international score.
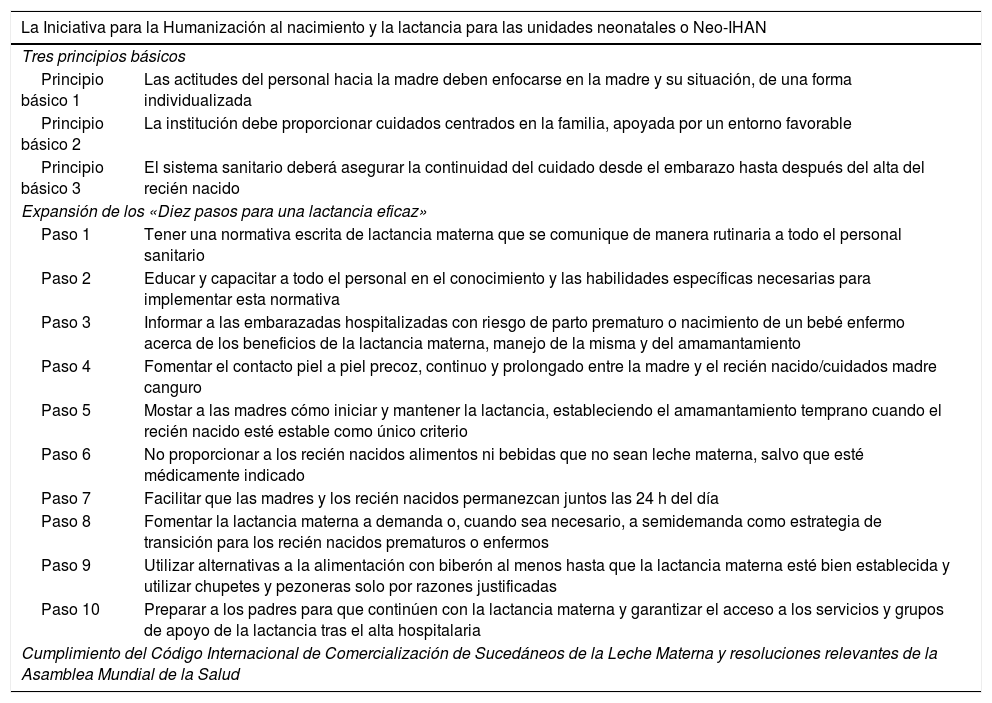
En 2009, dados los beneficios relacionados con la implantación de la IHAN (Iniciativa para la Humanización de la Asistencia al Nacimiento y la Lactancia) en las maternidades1,2, profesionales de Suecia, Noruega, Dinamarca, Finlandia y Canadá crearon el Grupo de trabajo Nórdico y de Quebec. Su objetivo fue abordar la expansión de la IHAN a la atención neonatal y se denominó Neo-IHAN. El grupo desarrolló una serie de documentos basados en la evidencia, la opinión de expertos y la experiencia clínica en la implementación de buenas prácticas en relación con la lactancia materna3. En ellos se definieron «Tres principios básicos» y se adaptaron los «Diez pasos para una lactancia eficaz» a las necesidades de las unidades neonatales. También se incluyó el cumplimiento del Código Internacional de Comercialización de Sucedáneos de Leche Materna (Código)4,5 (tabla 1).
Los requisitos de la Neo-IHAN
| La Iniciativa para la Humanización al nacimiento y la lactancia para las unidades neonatales o Neo-IHAN | |
|---|---|
| Tres principios básicos | |
| Principio básico 1 | Las actitudes del personal hacia la madre deben enfocarse en la madre y su situación, de una forma individualizada |
| Principio básico 2 | La institución debe proporcionar cuidados centrados en la familia, apoyada por un entorno favorable |
| Principio básico 3 | El sistema sanitario deberá asegurar la continuidad del cuidado desde el embarazo hasta después del alta del recién nacido |
| Expansión de los «Diez pasos para una lactancia eficaz» | |
| Paso 1 | Tener una normativa escrita de lactancia materna que se comunique de manera rutinaria a todo el personal sanitario |
| Paso 2 | Educar y capacitar a todo el personal en el conocimiento y las habilidades específicas necesarias para implementar esta normativa |
| Paso 3 | Informar a las embarazadas hospitalizadas con riesgo de parto prematuro o nacimiento de un bebé enfermo acerca de los beneficios de la lactancia materna, manejo de la misma y del amamantamiento |
| Paso 4 | Fomentar el contacto piel a piel precoz, continuo y prolongado entre la madre y el recién nacido/cuidados madre canguro |
| Paso 5 | Mostar a las madres cómo iniciar y mantener la lactancia, estableciendo el amamantamiento temprano cuando el recién nacido esté estable como único criterio |
| Paso 6 | No proporcionar a los recién nacidos alimentos ni bebidas que no sean leche materna, salvo que esté médicamente indicado |
| Paso 7 | Facilitar que las madres y los recién nacidos permanezcan juntos las 24 h del día |
| Paso 8 | Fomentar la lactancia materna a demanda o, cuando sea necesario, a semidemanda como estrategia de transición para los recién nacidos prematuros o enfermos |
| Paso 9 | Utilizar alternativas a la alimentación con biberón al menos hasta que la lactancia materna esté bien establecida y utilizar chupetes y pezoneras solo por razones justificadas |
| Paso 10 | Preparar a los padres para que continúen con la lactancia materna y garantizar el acceso a los servicios y grupos de apoyo de la lactancia tras el alta hospitalaria |
| Cumplimiento del Código Internacional de Comercialización de Sucedáneos de la Leche Materna y resoluciones relevantes de la Asamblea Mundial de la Salud | |
Posteriormente, la Organización Mundial de la Salud ha publicado un documento basado en el trabajo del grupo Nórdico y de Quebec, en la Iniciativa Hospital Amigo de los Niños de Estados Unidos y en PATH (http://www.path.org/about/flag/, organización global sin ánimo de lucro para mejorar la salud pública) sobre protección, promoción, apoyo a la lactancia materna para recién nacidos pequeños, enfermos y prematuros6.
La expansión de la IHAN a las unidades neonatales es una oportunidad para mejorar las tasas de lactancia materna en la población más vulnerable que, hasta ahora, ha tenido la barrera del ingreso hospitalario y la separación que este conlleva. En 2017, Ragnhild Maastrup y Laura Haiek, pertenecientes al grupo de trabajo Nórdico y de Quebec, lideraron una encuesta a nivel mundial para evaluar el grado de cumplimiento de las prácticas que promueve la Neo-IHAN en las unidades neonatales. El objetivo de este trabajo es presentar los resultados de las unidades españolas que participaron en esta encuesta y compararlos con los obtenidos a nivel internacional7.
MétodosLa metodología del estudio se describió en una publicación previa7.
Se llevó a cabo un estudio transversal en 36 países mediante una encuesta sobre el cumplimiento de los requisitos de la Neo-IHAN: la ampliación de «Tres principios básicos», los «Diez pasos adaptados a unidades neonatales» y el «Código» (tabla 1).
En cada país se asignó un líder responsable del reclutamiento de las unidades, del seguimiento de la encuesta y de la recopilación de datos. En España, el cuestionario se envió a las unidades neonatales de hospitales públicos identificadas en el listado del Ministerio de Sanidad utilizado para un cuestionario previo8.
El cumplimiento se midió mediante el «Cuestionario de autoevaluación Neo-IHAN» (anexo 1), adaptado de la «Herramienta de autoevaluación» de la documentación Neo-BFHI9 traducido al castellano y validado. Se recomendó que la persona que lo contestara fuese la más familiarizada con las prácticas sobre lactancia materna en la unidad. Se recogieron datos de febrero a diciembre del 2017. El estudio fue aprobado por Research Ethics Committee of St. Mary's Hospital Center en Quebec (reference number SMHC # 16-37). La invitación a participar y la contestación a las preguntas implicó el consentimiento a la participación. Se asignó un código único identificativo a cada unidad para asegurar la confidencialidad.
Metodología de la encuestaLos resultados para determinar el cumplimento se basaron en la metodología usada previamente por Haiek10. La mayoría de los indicadores se midieron mediante una única respuesta. Nueve se midieron por más de una respuesta y los puntos atribuidos al indicador fueron la media de los puntos de cada una de las respuestas. Las respuestas de la escala Likert (ninguno a todos, y nunca a siempre) se hicieron equivalentes a 0-25-50-75-100 puntos. Las respuestas «sí» equivalen a 100 puntos, «no» y «no lo sé” a 0 puntos.
En primer lugar, para cada unidad, el cumplimiento se calculó como la media de los puntos obtenidos por cada indicador de los «Tres principios básicos», los «Diez pasos», y el «Código», resultando en 14 puntuaciones parciales por cada unidad neonatal. Todas las puntuaciones van de 0 a 100. La puntuación final de cada unidad neonatal se calculó como la media de las puntuaciones parciales.
En segundo lugar, para cada uno de los 36 países, las puntuaciones parciales del país se calcularon como la mediana de las puntuaciones parciales de cada unidad neonatal. La puntuación global del país se calculó como la mediana de todas las puntuaciones globales de sus unidades.
Finalmente, las puntuaciones parciales internacionales se calcularon como la mediana de las puntuaciones parciales de los países y la puntuación global internacional como la mediana de las puntuaciones globales de los países participantes. Se utilizaron medianas (en lugar de medias) para los resultados del país e internacionales, ya que algunos países tenían cifras muy bajas de unidades participantes y otros tenían una distribución de puntuaciones que no cumplían el supuesto de normalidad.
Se preparó un informe de referencia para cada unidad neonatal con los resultados de la propia unidad, del país al que pertenece, así como la puntuación internacional para el mismo nivel asistencial. Cada unidad participante recibió el informe con sus resultados comparados con la mediana de España y la mediana internacional.
Análisis estadísticoLas medias se presentan con la desviación estándar y la mediana con el rango intercuartílico (p25-p75). Para el análisis comparativo de las puntuaciones según el nivel asistencial, o según la acreditación IHAN, se utilizó el estadístico U de Mann-Whitney no paramétrico. Se consideró estadísticamente significativo un valor de p menor de 0,05. El software utilizado fue SAS Enterprise Guide 8.2.
ResultadosCaracterísticas de los participantesEspaña fue el país que incluyó mayor número de unidades neonatales en el estudio internacional. La tasa de respuesta fue del 90% (137/153). Contestaron 15 unidades de nivel 1 que previamente habían estado consideradas como de nivel 2 y que no se incluyen en el análisis de los resultados.
De todas las unidades españolas que participaron al estudio, el 8,2% (10/122) tenía la acreditación IHAN de la maternidad (2 hospitales nivel 2, 8 hospitales nivel 3) en el momento de la encuesta. Ninguna unidad española tenía la acreditación Neo-IHAN, pues aún no está implantada.
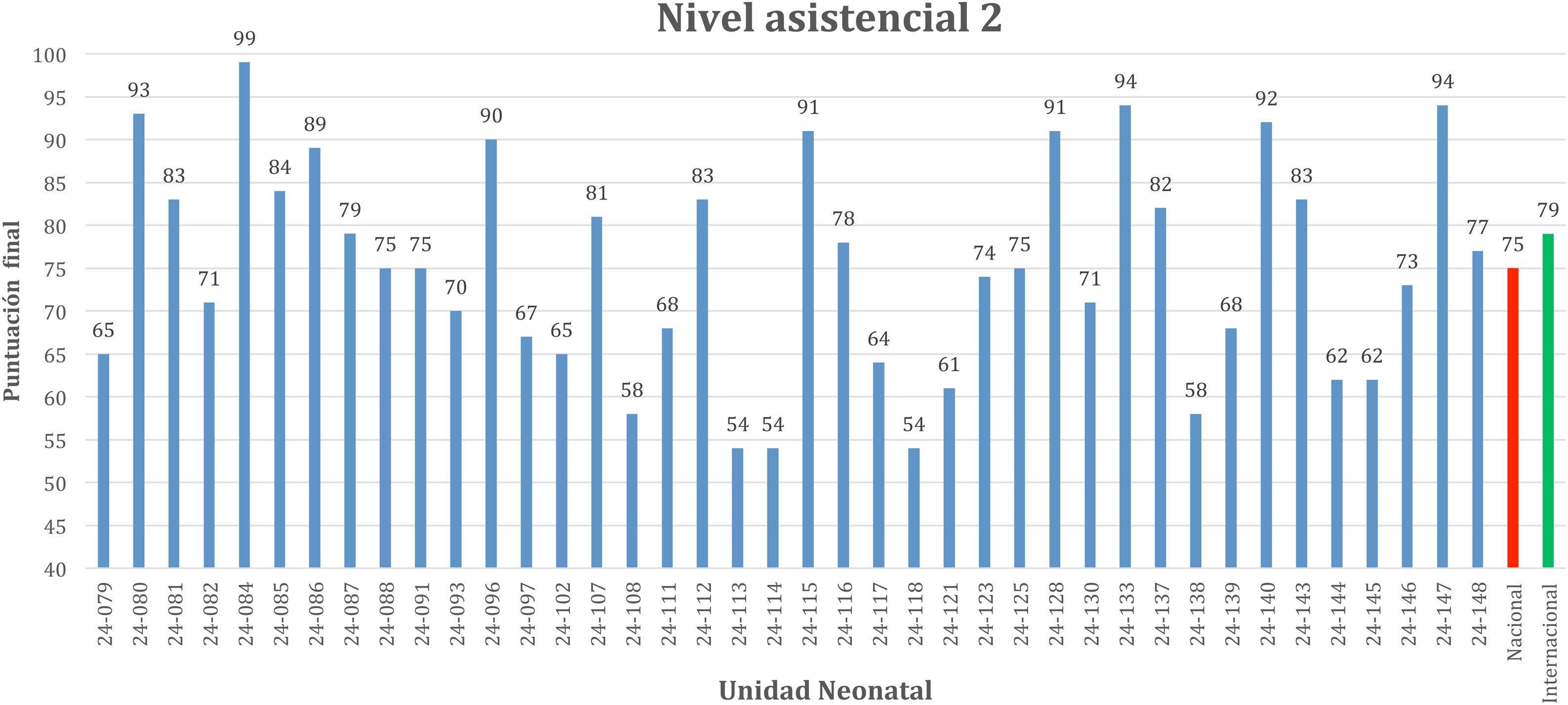
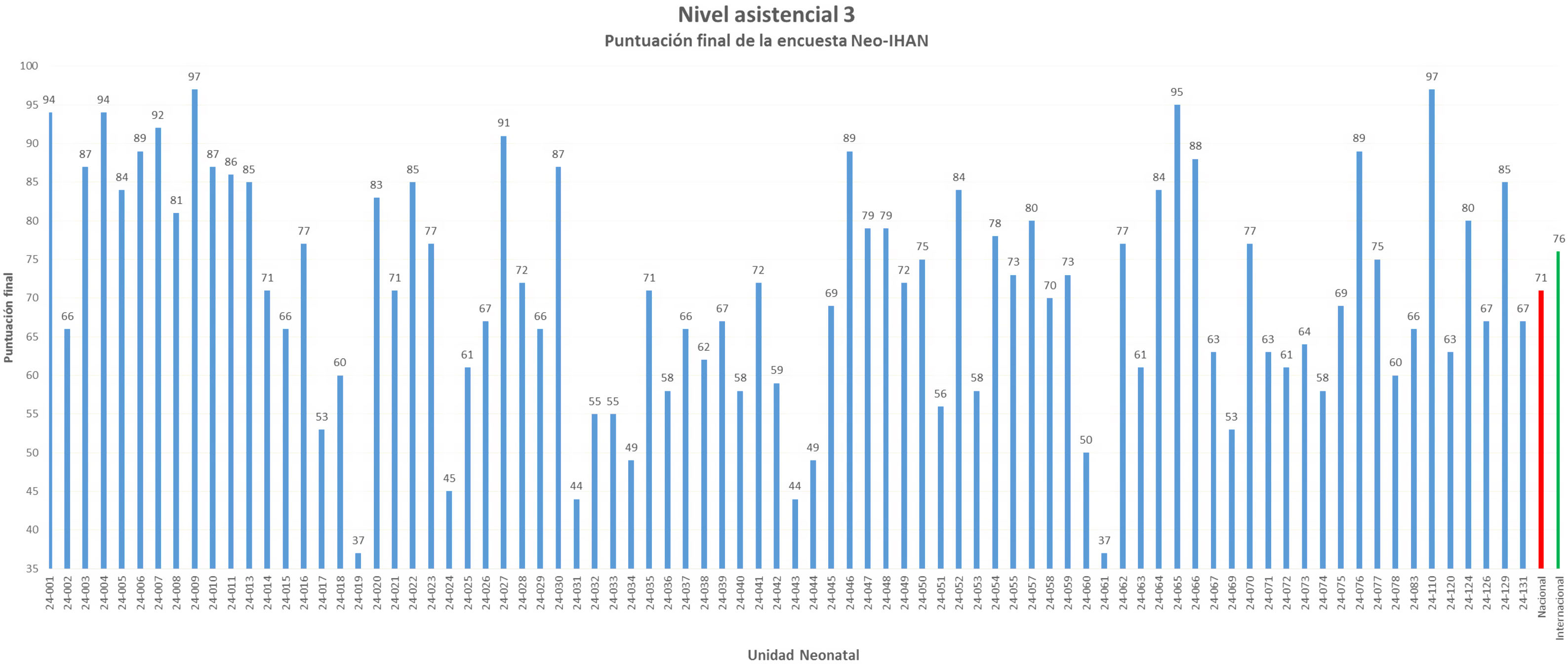
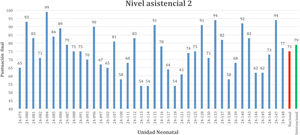
Puntuaciones obtenidasLa media final de cada unidad de nivel 2 y 3, con la mediana nacional e internacional, se muestran en las figuras 1 y 2. El rango de la media de las unidades neonatales en España, independientemente del nivel asistencial, varía de 37 a 99.
No hubo diferencias significativas en la puntuación global en España, según se tratara de unidades de nivel 2 o 3. Únicamente se encontraron diferencias significativas en el principio básico 2 (cuidados centrados en la familia): 85 (79-93) y 79 (56-88), p=0,028; paso 8 (alimentación a demanda): 88 (71-99) y 75 (65-88), p=0,008, y en el paso 9 (alternativas al biberón): 80 (61-90) y 63 (50-85), p=0,019, datos expresados en mediana y rango intercuartílico (percentil 25-75) para unidades nivel 2 y 3, respectivamente.
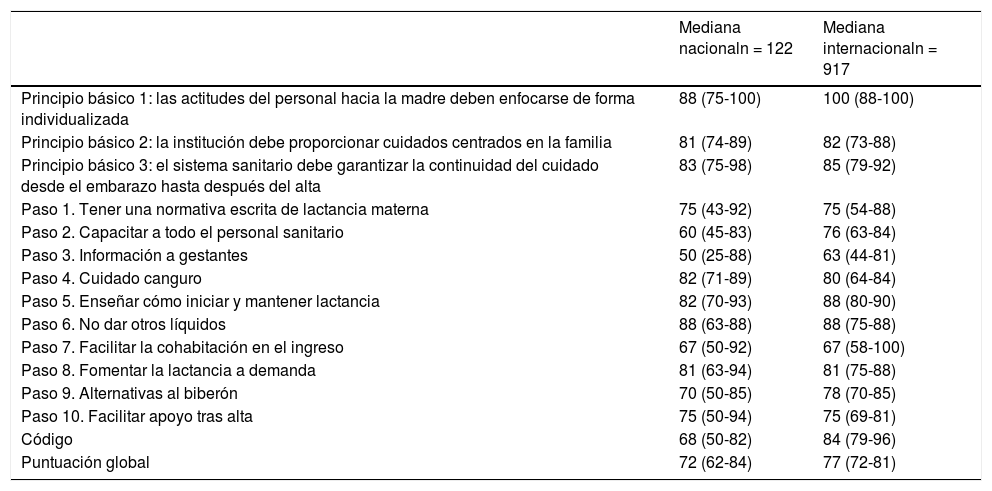
La puntuación de las unidades españolas de nivel asistencial 2 y 3 está por debajo de la mediana internacional para cualquier nivel, tanto en la puntación global como en 8,2% (10/122) de los 14 (62%) requisitos analizados (tabla 2).
Resultados puntuación global de España (nivel 2 y 3) e internacionales (cualquier nivel de asistencia)
| Mediana nacionaln = 122 | Mediana internacionaln = 917 | |
|---|---|---|
| Principio básico 1: las actitudes del personal hacia la madre deben enfocarse de forma individualizada | 88 (75-100) | 100 (88-100) |
| Principio básico 2: la institución debe proporcionar cuidados centrados en la familia | 81 (74-89) | 82 (73-88) |
| Principio básico 3: el sistema sanitario debe garantizar la continuidad del cuidado desde el embarazo hasta después del alta | 83 (75-98) | 85 (79-92) |
| Paso 1. Tener una normativa escrita de lactancia materna | 75 (43-92) | 75 (54-88) |
| Paso 2. Capacitar a todo el personal sanitario | 60 (45-83) | 76 (63-84) |
| Paso 3. Información a gestantes | 50 (25-88) | 63 (44-81) |
| Paso 4. Cuidado canguro | 82 (71-89) | 80 (64-84) |
| Paso 5. Enseñar cómo iniciar y mantener lactancia | 82 (70-93) | 88 (80-90) |
| Paso 6. No dar otros líquidos | 88 (63-88) | 88 (75-88) |
| Paso 7. Facilitar la cohabitación en el ingreso | 67 (50-92) | 67 (58-100) |
| Paso 8. Fomentar la lactancia a demanda | 81 (63-94) | 81 (75-88) |
| Paso 9. Alternativas al biberón | 70 (50-85) | 78 (70-85) |
| Paso 10. Facilitar apoyo tras alta | 75 (50-94) | 75 (69-81) |
| Código | 68 (50-82) | 84 (79-96) |
| Puntuación global | 72 (62-84) | 77 (72-81) |
Mediana y rango intercuartílico 25-75.
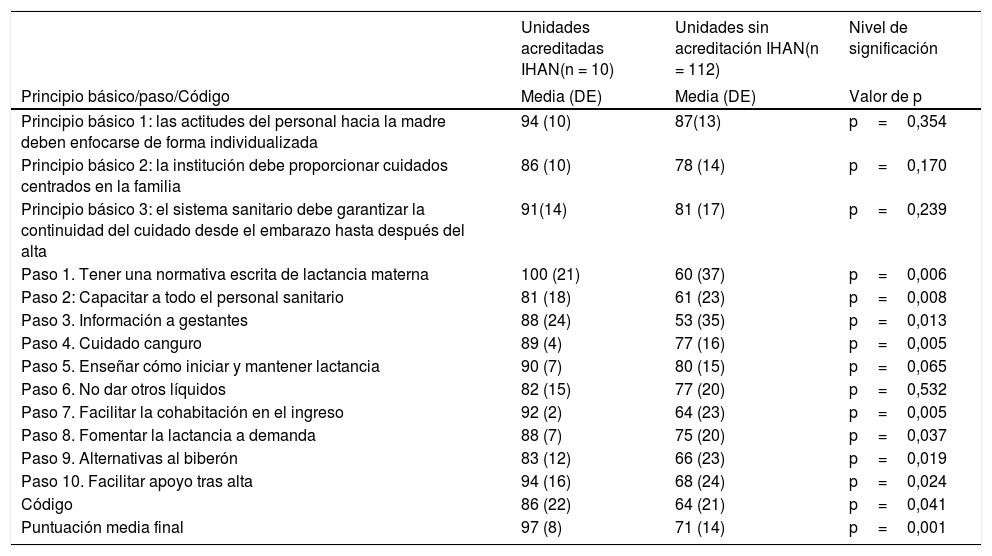
Las unidades neonatales de hospitales con maternidades acreditadas IHAN obtuvieron una puntuación media final significativamente mayor, así como en 9 de los 14 requisitos (64%), frente a las no acreditadas (tabla 3).
Resultados de la encuesta sobre los requisitos Neo-IHAN según acreditación IHAN de sus maternidades
| Unidades acreditadas IHAN(n = 10) | Unidades sin acreditación IHAN(n = 112) | Nivel de significación | |
|---|---|---|---|
| Principio básico/paso/Código | Media (DE) | Media (DE) | Valor de p |
| Principio básico 1: las actitudes del personal hacia la madre deben enfocarse de forma individualizada | 94 (10) | 87(13) | p=0,354 |
| Principio básico 2: la institución debe proporcionar cuidados centrados en la familia | 86 (10) | 78 (14) | p=0,170 |
| Principio básico 3: el sistema sanitario debe garantizar la continuidad del cuidado desde el embarazo hasta después del alta | 91(14) | 81 (17) | p=0,239 |
| Paso 1. Tener una normativa escrita de lactancia materna | 100 (21) | 60 (37) | p=0,006 |
| Paso 2: Capacitar a todo el personal sanitario | 81 (18) | 61 (23) | p=0,008 |
| Paso 3. Información a gestantes | 88 (24) | 53 (35) | p=0,013 |
| Paso 4. Cuidado canguro | 89 (4) | 77 (16) | p=0,005 |
| Paso 5. Enseñar cómo iniciar y mantener lactancia | 90 (7) | 80 (15) | p=0,065 |
| Paso 6. No dar otros líquidos | 82 (15) | 77 (20) | p=0,532 |
| Paso 7. Facilitar la cohabitación en el ingreso | 92 (2) | 64 (23) | p=0,005 |
| Paso 8. Fomentar la lactancia a demanda | 88 (7) | 75 (20) | p=0,037 |
| Paso 9. Alternativas al biberón | 83 (12) | 66 (23) | p=0,019 |
| Paso 10. Facilitar apoyo tras alta | 94 (16) | 68 (24) | p=0,024 |
| Código | 86 (22) | 64 (21) | p=0,041 |
| Puntuación media final | 97 (8) | 71 (14) | p=0,001 |
DE: desviación estándar.
La encuesta previa realizada en España sobre prácticas de lactancia en las unidades neonatales8 pudo facilitar el camino a esta segunda encuesta, explicando así la amplia participación de nuestro país. Con una tasa de repuesta del 90%, disponemos de una visión global de la situación nacional sobre las prácticas de lactancia materna en las unidades neonatales.
En este subanálisis de los datos españoles sobre el grado de cumplimiento de las recomendaciones de la Neo-IHAN en las unidades neonatales se muestra que, aunque la puntuación global de España (72) está por debajo de la internacional (77), es un buen punto de partida. Se pone de manifiesto el esfuerzo que se ha hecho en España por mejorar la lactancia materna y los cuidados centrados en el desarrollo en las unidades neonatales. Por otro lado, ayuda a identificar los aspectos a priorizar, como pueden ser los relacionados con el paso 2 (capacitar a los profesionales), el paso 3 (información a las gestantes), el paso 7 (facilitar la cohabitación durante el ingreso), el paso 9 (proporcionar alternativas al biberón) y el cumplimiento del Código.
El amplio rango de puntuaciones en las unidades españolas (37-99) indica que aún existen diferencias importantes en la atención al recién nacido enfermo dependiendo del lugar de ingreso.
En cuanto a la influencia de la acreditación IHAN, se confirma, como en el estudio internacional2 y en la encuesta previa8, que aquellos hospitales con acreditación IHAN tienen un mayor grado de cumplimiento de las recomendaciones. Parece que promover y apoyar la lactancia materna en la maternidad beneficia también a las prácticas en las unidades neonatales.
La ampliación que hace la Neo-IHAN a los «Diez pasos» de la acreditación IHAN de las maternidades, incluyendo los «Tres principios básicos», atiende a las necesidades de apoyo a las madres con hijos recién nacidos prematuramente o enfermos en un momento muy vulnerable de su vida11. Estos principios básicos comprenden actitudes y principios generales esenciales en todos los aspectos relacionados con la lactancia y el amamantamiento en las unidades neonatales.
El principio básico 1 implica la atención respetuosa y con empatía de la madre. La motivación de las madres para el establecimiento de la lactancia y el amamantamiento mejora si el apoyo se proporciona de forma empática y respetando las diferencias culturales12,13. La puntuación obtenida en nuestro país, 12 puntos por debajo de la internacional, indica la necesidad de mejorar las habilidades de comunicaciones en momentos tan vulnerables de la familia14.
El principio básico 2 hace referencia a la implementación de los cuidados centrados en el desarrollo e integrados en la familia. Los padres son las personas más importantes en la vida del niño y deben ser alentados a actuar como cuidadores principales del recién nacido. Las unidades de puertas abiertas las 24 h al día, 7 días a la semana, están ya establecidas en nuestro país. La formación sobre cuidados centrados en el desarrollo en las unidades neonatales, junto con la implicación de la familia, ha permitido mejorar este aspecto15-21. Este principio obtiene mejores resultados en las unidades de nivel 2. Quizás la menor complejidad y la menor ocupación proporcionan más capacidad para prestar atención a las familias en un entorno más favorable.
El principio básico 3 garantiza la continuidad en la asistencia desde el embarazo hasta después del alta22-24. En España, la sanidad pública garantiza la asistencia de todas las gestantes, independientemente de su situación administrativa, así como la atención al parto y al recién nacido. La atención primaria en España dispone de pediatras que realizan un seguimiento óptimo de los niños. La puntuación obtenida es similar a la internacional.
En el análisis de los «Diez pasos» encontramos unas puntuaciones medianas nacionales igual o por debajo de la mediana internacional en el paso 1 (tener una normativa escrita de lactancia), en el paso 2 (capacitar a todo el personal sanitario) y el paso 3 (informar a las gestantes). Las puntuaciones son significativamente mejores en los hospitales IHAN. El inicio y el mantenimiento de la producción de leche materna son fundamentales para que las madres amamanten a los recién nacidos ingresados. La adecuada formación de los profesionales es esencial25.
El paso 4 (relacionado con el método canguro) es el único paso en el que, a nivel nacional, se obtiene una puntuación mejor que la internacional (82 vs. 80). También, de nuevo, la puntuación es mejor en hospitales con maternidades acreditadas IHAN. Poco a poco, el método canguro se ha ido generalizando a pacientes cada vez más graves ingresados en cuidados intensivos26-32. También se ha mostrado seguro para la realización de procedimientos, con una mejor tolerancia de los mismos y mayor estabilidad del niño33. El método canguro, al conseguir un establecimiento de la lactancia materna más precozmente, podría acortar la estancia hospitalaria, disminuyendo el coste hospitalario y beneficiando a las familias. Comparando los resultados actuales con los de la encuesta realizada en 201227, se observa una mayor implantación del método canguro en España.
En el paso 5 (enseñar como iniciar y mantener lactancia) y en el 6 (no dar otros líquidos) se obtuvieron puntaciones próximas a las internacionales. Estos pasos implican el apoyo precoz y temprano a las madres para el establecimiento de la lactancia, con extracciones precoces y frecuentes34,35. La disponibilidad de leche donada, como alternativa cuando no se dispone de leche materna propia, es otra medida que ha mejorado en España en los últimos 10 años. Se han implantado nuevos bancos de leche en localizaciones geográficas estratégicas para acceder al mayor número de pacientes. Está demostrado que disponer de leche donada aumenta la tasa de lactancia materna propia en los servicios de neonatología36.
El paso 7 (facilitar la cohabitación en el ingreso) es un punto de máximos, que ni siquiera en la valoración internacional supera la puntuación de 75. La dificultad para la cohabitación se debe fundamentalmente a barreras arquitectónicas, económicas, culturales y sociales. Aunque en España en los últimos años se han establecido mejoras en las bajas por maternidad de recién nacidos prematuros y enfermos, hay que concienciar a arquitectos hospitalarios, administradores y gestores para cambiar el modelo de unidad neonatal que hasta ahora contempla la hospitalización en boxes comunes y sin camas para las madres. El alojamiento compartido, establecido ya en algunos hospitales en España, promueve la lactancia materna en niños prematuros, así como el vínculo y la autonomía de los padres37-39. Los objetivos de humanización y calidad percibida por el paciente ayudarán a avanzar en este punto.
El paso 8 (fomentar la lactancia materna a demanda o semidemanda como estrategia de transición al alta) y el paso 9 (utilizar alternativas a la alimentación con biberón al menos hasta que la lactancia materna esté bien establecida, y utilizar chupetes y pezoneras solo por razones justificadas) tienen igual o menor puntuación que a nivel internacional. En estos pasos los hospitales con acreditación IHAN y las unidades de nivel 2 obtienen mejor puntuación. La alimentación a demanda va a estar condicionada por una mejora en la infraestructura de las unidades que permitan un alojamiento conjunto, con menús proporcionados por el hospital, así como mejoras laborales y sociales que permitan a estas madres pasar más tiempo con sus recién nacidos40. La alimentación mediante métodos alternativos al biberón va a depender de cada paciente individualmente, de la disponibilidad de los padres y de la formación de los profesionales. El uso de biberones ha demostrado un impacto negativo en la lactancia materna, tanto en nacidos a término41 como en nacidos pretérmino42, mientras que la alimentación con vasito está asociada con mayores tasas de lactancia materna al alta43. La estabilidad del niño debe ser el único criterio para el inicio del amamantamiento44.
El paso 10 (facilitar el apoyo de la lactancia tras el alta) obtuvo el mismo resultado que a nivel internacional, siendo mejor en hospitales IHAN. El importante papel que pueden desempeñar las asesoras de lactancia y los grupos de apoyo quedaría reflejado en estos resultados. El periodo más vulnerable para la lactancia en recién nacidos prematuros o enfermos es el primer mes después del alta. Tanto el apoyo desde la telemedicina, como el consejo de madres de prematuros consultoras, se han mostrado beneficioso tras el alta45,46.
Por último, en lo referente al Código, la puntuación obtenida a nivel nacional es muy baja (68), mucho menor que la internacional de 84. También es significativamente mejor en unidades de hospitales IHAN, pues es un requisito para la acreditación y denota la estrecha vinculación entre la maternidad y la unidad neonatal. La formación ética, en cómo se deben establecer las relaciones con las compañías que comercializan los sucedáneos, para no incumplir el código durante la carrera de Medicina o el periodo de formación como médico residente, es particularmente importante47,48. Las acciones que incumplen el Código repercuten negativamente en la lactancia materna y, por tanto, en la salud de los niños y de las mujeres49,50.
La alta tasa de respuesta de las unidades españolas y la consistencia con los datos obtenidos en otros estudios8,17 son puntos fuertes de este estudio. Las limitaciones son las habituales de los estudios basados en cuestionarios en los que no se auditan las prácticas y únicamente se dispone de lo referido por los profesionales. Por otro lado, el peso que las unidades de nivel 1 puedan tener en los resultados internacionales, frente a los de España referidos solo a nivel 2 y 3 asistencial.
Finalmente, podemos afirmar que los resultados tanto nacionales como internacionales son esperanzadores y reflejan la preocupación de las unidades neonatales sobre las prácticas en lactancia materna para que todos los recién nacidos enfermos puedan disponer de leche materna y las madres se sientan apoyadas en el proceso de amamantamiento. Algunos aspectos bastante críticos en España, como mejorar la información que reciben las gestantes, la formación del personal o el cumplimiento del Código, requieren de acciones específicas que implican abordajes multiprofesionales y cambios en las culturas de las unidades. Mejorar la coordinación al alta desde las unidades neonatales con la primera vista al pediatra de atención primaria es esencial, sobre todo en los casos complejos o cuando a los riesgos biológicos se suman riesgos sociales. Por otro lado, hay grandes diferencias entre unidades que habría que intentar salvar para que la atención que reciban los recién nacidos en las unidades neonatales españolas esté basada en la equidad.
ConclusiónLos resultados, tanto internacionales como nacionales, avanzan hacia una mejora de las prácticas de lactancia materna y del amamantamiento en las unidades neonatales. Los resultados de España son satisfactorios en su conjunto y demuestran que los beneficios de acreditación IHAN de las maternidades alcanzan a las unidades neonatales, existiendo puntos con amplio margen de mejora. La creación de la Neo-IHAN o la ampliación de la IHAN a unidades neonatales es una herramienta eficaz y de calidad que busca como objetivo las mejoras en las prácticas de lactancia materna y amamantamiento en estos pacientes más vulnerables.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Presentación en congresos, reuniones: Cumplimiento con la Neo-IHAN. Datos de España. X Congreso español de lactancia materna, Santiago de Compostela, 4-6 de abril del 2019. Prácticas de lactancia materna en las unidades neonatales. Encuesta internacional Neo-IHAN. XVII Congreso de Neonatología y Medicina Perinatal. VII Congreso de enfermería neonatal, Madrid, 2-4 de octubre del 2020.