La prueba de oro para el diagnóstico de la neumonía secundaria a Mycoplama pneumoniae es la detección de IgM en pruebas seriadas, ya que una prueba aislada para IgM tiene una sensibilidad del 31,8%. Al existir un cuadro clínico diferenciable de la neumonía por M. pneumoniae de otras etiologías es posible realizar un score clínico para su diagnóstico temprano.
ObjetivoElaboración de un score clínico para el descarte de neumonía secundaria a M. pneumoniae.
MetodologíaSe evaluaron 302 expedientes; población de 0 a 18 años con diagnóstico de neumonía. Se obtuvieron 2 grupos: Mycoplasma positivo y Mycoplasma negativo, y utilizando distintas variables en la historia clínica se elaboró un score clínico.
ResultadosTreinta y cuatro casos se clasificaron en Mycoplasma positivo y 268 en Mycoplasma negativo. Las variables relevantes para la elaboración del score fueron edad, días con tos y días con fiebre, con lo que se conformó el score tos, edad, fiebre (TEF). Se asignaron rangos para cada variable y puntos para cada rango. Un valor de igual o mayor a 5 equivale a un score positivo. Se aplicó el score TEF a los 302 casos resultando ahora en 164 casos Mycoplasma positivo y 138 Mycoplasma negativo. Este score resultó en una sensibilidad del 85% y especificidad del 49%.
ConclusiónEl score TEF tuvo mejor sensibilidad que otras herramientas diagnósticas clínicas. Con un valor predictivo negativo del 96% es posible descartar anticipadamente una neumonía por M. pneumoniae. Se requiere realizar un estudio prospectivo para verificar la utilidad de nuestro score.
The gold standard for the diagnosis of pneumonia secondary to Mycoplasma pneumoniae is the serial measurement of IgM, since an isolated test for IgM has a poor sensitivity of 31.8%. A pneumonia due to Mycoplasma pneumoniae could be of clinically different origins, thus it is possible to perform a clinical score for its early diagnosis.
ObjectiveTo develop a clinical score in order to rule out a pneumoniae secondary to Mycoplasma pneumoniae.
MethodologyA total of 302 patients from 0 to 18 years-old, with a diagnosis of pneumonia were evaluated and divided into two groups: Mycoplasma positive and Mycoplasma negative. Using different variables in the medical records a clinical score was calculated.
ResultsOf the 302 cases studied, 34 were classified as Mycoplasma positive and 268 as Mycoplasma negative. The variables relevant to the calculation of the score were age, days with fever, and days with cough, thus providing the CAF (Cough, Age, Fever) score. Ranges were assigned for each variable and points were given for each range. A value greater than or equal to 5 meant a positive score. The CAF score was applied to the 302 cases, resulting in 164 cases of Mycoplasma positive and 138 cases of Mycoplasma negative. The CAF score had a sensitivity of 85% and specificity of 49%.
ConclusionThe CAF score had better sensitivity than other clinical diagnostic tools. With a negative predictive value of 96% it is possible to rule out a pneumonia secondary to M. pneumoniae. The study requires a prospective study to verify the usefulness of our score.
Las infecciones de vías respiratorias bajas ocupan un lugar importante entre las causas de mortalidad en pacientes pediátricos1. Mycoplasma pneumoniae causa entre 10-40% de las neumonías adquiridas en comunidad (NAC)2. Existe mayor prevalencia entre las edades de 5 y 20 años. M. pneumoniae es una bacteria pequeña de la clase Mollicutes de distribución universal que se caracteriza por tener un crecimiento aeróbico, un ADN de doble cadena y por carecer de pared celular3.
La infección por M. pneumoniae suele ser autolimitada y rara vez fatal. El cuadro clínico se presenta con fiebre de 38,33-38,8°C de inicio insidioso, cefalea, malestar general y tos, usualmente no productiva, que puede acompañarse con dolor paraesternal. A la exploración física se suele encontrar una faringe eritematosa sin la adenopatía característica de la faringitis por estreptococo del grupo A, y pueden no encontrarse alteraciones a la auscultación o percusión; del 5 al 20% de los pacientes pueden tener como hallazgo una efusión pleural. Sin embargo, cabe destacar que no existe concordancia entre la exploración del tórax y la radiografía. Las manifestaciones extrapulmonares más frecuentes son miringitis bullosa, síndrome de Steven-Johnson, fenómeno de Raynaud, defectos en la conducción cardiaca, así como encefalitis, meningitis, meningoencefalitis, mielitis transversa y Guillian-Barré en el ámbito neurológico. La transmisión de dicho patógeno es oral y el periodo de incubación es de 2 a 3 semanas4.
La prueba de oro (gold standard) diagnóstica para M. pneumoniae es la detección de anticuerpos para IgM en pruebas seriadas, separadas por 2-3 semanas5. Por lo general, solo se realiza una prueba para detectar dichos anticuerpos. No obstante, una prueba aislada para IgM tiene una sensibilidad de alrededor del 31,8%5. Otro marcador diagnóstico para Mycoplasma pneumoniae son las aglutininas frías. Sin embargo, para niños menores de 12 años la serología de aglutininas frías es inespecífica e insensible, y por ello no se recomienda su uso6. Más aún, los estudios evidencian que existe un cuadro clínico diferenciable de la NAC por M. pneumoniae de otras etiologías7.
El tratamiento de la NAC por M. pneumoniae, de acuerdo a las Guías del Centro Nacional de Excelencia Tecnológica en Salud (CENETEC) se basa en el uso de macrólidos para niños mayores de 5 años, con el objetivo de cubrir agentes tanto típicos como atípicos8. Este uso indiscriminado de macrólidos ha llevado a una tendencia al aumento en la resistencia a macrólidos por parte de Streptococcus pneumoniae9.
ObjetivoDebido a la ausencia de un método diagnóstico efectivo y rápido para el diagnóstico de M. pneumoniae, y ante la necesidad de hacer un uso responsable de los antibióticos, el objetivo de dicha investigación fue la elaboración de un score clínico para el descarte de M. pneumoniae como causa de NAC en la población pediátrica.
MetodologíaEste es un estudio transversal, observacional y analítico. Se evaluaron expedientes de pacientes menores de 18 años con diagnóstico de NAC, ingresados en el Hospital San José-TEC de Monterrey durante el período de enero de 2010 a junio de 2012. Se excluyeron los pacientes que habían sido ingresados previamente en otro centro médico para el tratamiento de la neumonía en cuestión. Las variables epidemiológicas, clínicas y paraclínicas (tabla 1) de cada paciente fueron captadas en una base de datos utilizando el programa Microsoft Excel. Antes de analizar las variables de cada expediente se separaron los paciente en 4 grupos de acuerdo a la etiología de su neumonía mediante distintas pruebas diagnósticas: M. pneumoniae, bacteriana, viral y sin diagnóstico etiológico. En los casos sin diagnóstico etiológico diferenciamos entre los que sí tuvieron pruebas para virus, bacterias o Mycoplasma, pero salieron negativas (132 casos); y los que no tuvieron valoración alguna y la asignación y el manejo clínico fue empírico (170 casos) (tabla 2).
Variables clínicas y paraclínicas analizadas
| Variables analizadas |
| Antecedentes personales patológicos |
| Síntomas previos |
| Tratamiento previo |
| Signos vitales al ingreso |
| Exploración física |
| Pruebas de laboratorio y diagnóstico |
| Radiografía de tórax |
| Esquema de tratamiento |
| Respuesta al tratamiento |
| Días de estancia hospitalaria |
| Ingreso y días en unidad de cuidados intensivos pediátricos y si estos requirieron de ventilación mecánica |
Clasificación de la neumonía por etiologías mediante pruebas diagnósticas
| Etiología | Diagnóstico |
| Mycoplasma pneumoniae | Presencia de anticuerpos IgM en suero mediante ensayo inmunoenzimático o aglutininas frías |
| Bacteriana | Cultivo positivo de lavado bronquioalveolar, líquido pleural y sangre |
| Viral | Panel viral o PCR positiva |
| Sin diagnóstico etiológico | No se pudo establecer una etiología |
Se analizaron las variables utilizando el programa STATA 11. Se calcularon porcentajes, medias, tablas de contingencia y la correlación de las variables estudiadas. Se realizó un análisis (univariado con el fin de mostrar de cada factor pronóstico las odds ratio [intervalos de confianza y valor de p]). Después, basándonos en nuestros resultados estadísticos y en el trabajo previamente realizado por Fischer et al.7, se desarrolló un score clínico para descartar M. pneumoniae como causa de NAC en pacientes pediátricos. Se aplicó esta herramienta diagnóstica a la muestra de pacientes obtenida y se calcularon la sensibilidad, especificidad, valor predictivo negativo y valor predictivo positivo de nuestra prueba.
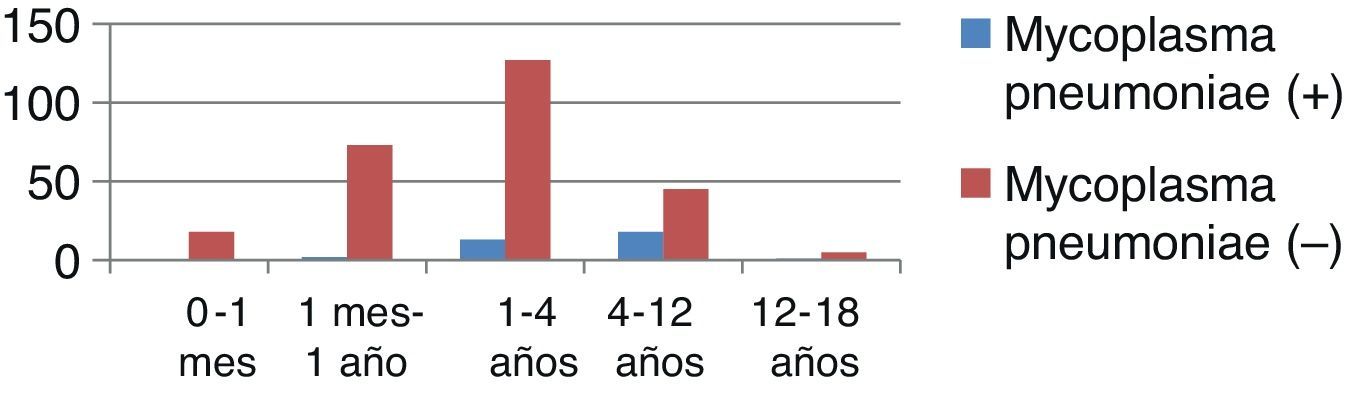
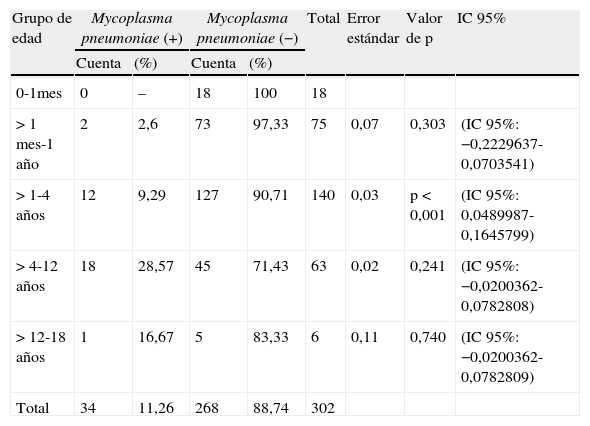
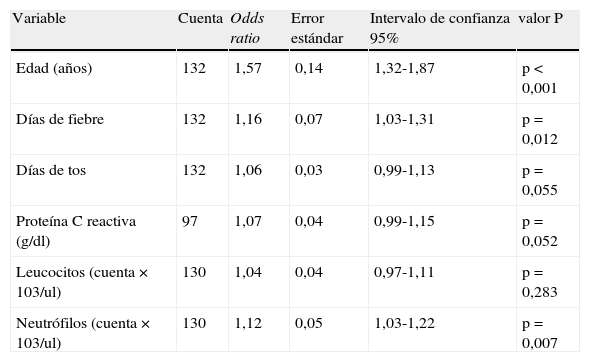
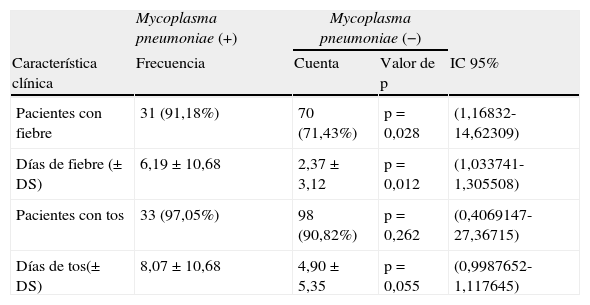
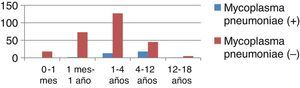
ResultadosSe evaluó un total de 302 expedientes de pacientes con diagnóstico de NAC. La media de edad (en años) fue de 2,92±3,11. Los meses en donde se presentó una mayor incidencia de casos de NAC fue en diciembre (19%), enero (16%) y de igual forma en febrero y marzo (14%). Del total de casos 34/302 (11,26%) se clasificaron en Mycoplasma (+) y 268/302 (88,74%) en Mycoplasma (−) (tabla 3). La media de edad presentó diferencia estadística (p<0,001); para los pacientes Mycoplasma (+) fue de 5,52±3,33 años y 2,59±2,92 años para Mycoplasma (−). El sexo fue homogéneo entre ambos grupos (p=0,260). El peso y talla también presentaron relevancia estadística; sin embargo, dichas variables se relacionaron directamente con la edad. La mayor frecuencia de los casos de Mycoplasma (+) se observó en niños de 1 a 4 años de edad ([13/34], 9,29%). Estos datos prestaron significación estadística (p<0,001) (tabla 4 y fig. 1). En los pacientes estudiados se analizaron las variables mencionadas en la tabla 1. Se revisaron varias características clínicas y de laboratorio para seleccionar las que pudieran usarse como predictores. Las que presentaron las odds ratio más altas fueron la edad, los días de fiebre, el recuento de neutrófilos, los niveles de proteínaC reactiva (PCR) y los días de tos (tabla 5). Dos aspectos que mostraron relevancia fueron los síntomas de tos y fiebre. La mera presencia de tos o fiebre no fue significativa (p=0,168 y p=0,54 respectivamente). Aun así fueron los días previos al ingreso, en los que los pacientes presentaron tos y fiebre, los que sí mostraron ser relevantes (p=0,045 y p<0,001 respectivamente). Lo anterior se muestra en la tabla 6. El resto de aspectos analizados no mostraron diferencia estadística.
Análisis univariado* de eliologías por grupos de edad: Mycoplasma (+) y Mycoplasma (−)
| Grupo de edad | Mycoplasma pneumoniae (+) | Mycoplasma pneumoniae (−) | Total | Error estándar | Valor de p | IC 95% | ||
| Cuenta | (%) | Cuenta | (%) | |||||
| 0-1mes | 0 | – | 18 | 100 | 18 | |||
| >1 mes-1 año | 2 | 2,6 | 73 | 97,33 | 75 | 0,07 | 0,303 | (IC 95%: −0,2229637-0,0703541) |
| >1-4 años | 12 | 9,29 | 127 | 90,71 | 140 | 0,03 | p<0,001 | (IC 95%: 0,0489987-0,1645799) |
| >4-12 años | 18 | 28,57 | 45 | 71,43 | 63 | 0,02 | 0,241 | (IC 95%: −0,0200362-0,0782808) |
| >12-18 años | 1 | 16,67 | 5 | 83,33 | 6 | 0,11 | 0,740 | (IC 95%: −0,0200362-0,0782809) |
| Total | 34 | 11,26 | 268 | 88,74 | 302 | |||
Análisis univariado utilizando regresión logística. En el grupo de Mycopasma (−) se incluye el grupo de no diagnóstico, pero solo se incluyeron los que tenían determinaciones negativas para Mycoplasma, otras bacterias y virus, no se incluyeron los que carecían de estudios confirmatorios.
Análisis univariado entre variables clínicas y de laboratorio en niños con neumonía por Mycoplasma comparada con neumonías de otras etilogías
| Variable | Cuenta | Odds ratio | Error estándar | Intervalo de confianza 95% | valor P |
| Edad (años) | 132 | 1,57 | 0,14 | 1,32-1,87 | p<0,001 |
| Días de fiebre | 132 | 1,16 | 0,07 | 1,03-1,31 | p=0,012 |
| Días de tos | 132 | 1,06 | 0,03 | 0,99-1,13 | p=0,055 |
| Proteína C reactiva (g/dl) | 97 | 1,07 | 0,04 | 0,99-1,15 | p=0,052 |
| Leucocitos (cuenta×103/ul) | 130 | 1,04 | 0,04 | 0,97-1,11 | p=0,283 |
| Neutrófilos (cuenta×103/ul) | 130 | 1,12 | 0,05 | 1,03-1,22 | p=0,007 |
Análisis univariado utilizando regresión logística. En el grupo de no diagnóstico solo se incluyeron los que tenían determinaciones negativas para Mycoplasmas, otras bacterias y virus.
Análisis univariado de las características clínicas de los niños con neumonía por Mycoplasma comparada con neumonías de otras etilogías
| Mycoplasma pneumoniae (+) | Mycoplasma pneumoniae (−) | |||
| Característica clínica | Frecuencia | Cuenta | Valor de p | IC 95% |
| Pacientes con fiebre | 31 (91,18%) | 70 (71,43%) | p=0,028 | (1,16832-14,62309) |
| Días de fiebre (±DS) | 6,19±10,68 | 2,37±3,12 | p=0,012 | (1,033741-1,305508) |
| Pacientes con tos | 33 (97,05%) | 98 (90,82%) | p=0,262 | (0,4069147-27,36715) |
| Días de tos(±DS) | 8,07±10,68 | 4,90±5,35 | p=0,055 | (0,9987652-1,117645) |
Análisis univariado utilizando regresión logística. En el grupo de no diagnóstico solo se incluyeron los que tenían determinaciones negativas para Mycoplasma, otras bacterias y virus.
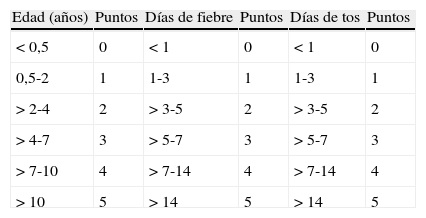
A partir del estudio anterior fue posible desarrollar un score o puntuación que se obtiene a partir de 3 características clínicas del paciente. Se nombró score TEF al mismo, para recordar los 3 parámetros: tos, edad y fiebre. Tos y fiebre se refiere a los días previos al ingreso que el paciente ha presentado dichos aspectos. Según los siguientes rangos es la puntuación que se asigna a cada uno (tabla 7).
Score tos, edad y fiebre (TEF) para el descarte de neumonía por Mycoplasma pneumoniae. Asignación de puntos para cada parámetro
| Edad (años) | Puntos | Días de fiebre | Puntos | Días de tos | Puntos |
| <0,5 | 0 | <1 | 0 | <1 | 0 |
| 0,5-2 | 1 | 1-3 | 1 | 1-3 | 1 |
| >2-4 | 2 | >3-5 | 2 | >3-5 | 2 |
| >4-7 | 3 | >5-7 | 3 | >5-7 | 3 |
| >7-10 | 4 | >7-14 | 4 | >7-14 | 4 |
| >10 | 5 | >14 | 5 | >14 | 5 |
Después las 3 puntuaciones obtenidas se suman y se obtiene un score final. Un valor de 5 o más en el score se considera una prueba positiva.
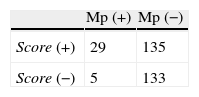
Al aplicar el score TEF en nuestra base de datos se obtuvo una tabla de contingencia (tabla 8), y a partir de lo anterior se obtuvo el score TEF, con una sensibilidad del 85%, una especificidad del 49%, un valor predictivo negativo del 96% y un valor predictivo positivo del 17%. Por lo tanto, es importante resaltar que esta herramienta clínica serviría como un método de descarte para neumonía por M. pneumoniae en NAC.
DiscusiónNuestro objetivo en este trabajo fue el establecimiento de una regla de predicción clínica que permitiera la diferenciación de una neumonía atípica secundaria a M. pneumoniae; esto ante la alta frecuencia de neumonía por organismos atípicos como lo reportado por Korppi et al., donde se encontró que la infección por M. pneumoniae se detecto en el 30% de los pacientes pediátricos con NAC y en más del 50% entre las edades de 5 años o mayores, convirtiéndolo en el patógeno más comúnmente detectado10.
A pesar de que se analizaron diferentes variables para la construcción del score, como hallazgos a la exploración física, signos vitales al ingreso, hallazgos en la radiografía de tórax, entre otros, fueron la edad así como los días con fiebre las variables a considerar, lo cual coincide con las variables presentadas en el score y árbol de decisión de Fischer et al.7. Sin embargo, en nuestro estudio se obtuvo también que los días con tos constituían una variable que debía integrarse como parte de los criterios.
El score TEF, una vez aplicado en la población estudiada, tuvo una sensibilidad del 85%, una especificidad del 49%, un valor predictivo negativo del 96% y un valor predictivo positivo del 17%; con estos valores consideramos que el score TEF podría emplearse como una herramienta de diagnóstico clínico para descartar neumonía por M. pneumoniae, a diferencia del estudio de Fischer et al.7, cuya regla de decisión se aplica para identificar el riesgo de padecer una neumonía por M. pneumoniae.
Nuestro estudio busca proveer de una herramienta clínica que ayude a emplear de forma empírica el antibiótico adecuado en los centros donde las pruebas de laboratorio para la oportuna identificación de dicho microorganismo no se realizan, y de esta manera disminuir la resistencia a antibióticos por S. pneumoniae, agente más frecuente como causa de NAC.
Con un valor predictivo negativo del 96% y una sensibilidad del 85% el score TEF se podría aplicar cuando fuera necesario diferenciar una neumonía por M. pneumoniae de la causada por otros microorganismos. Consideramos como debilidades del estudio la necesidad de una validación amplia, así como la valoración de su rendimiento clínico con análisis de sensibilidad.
ConclusiónNuestro score TEF tuvo mejor sensibilidad que otras herramientas diagnósticas que existen en la literatura7; además el score TEF tuvo un valor predictivo negativo de importancia. Esto indica que el score TEF puede utilizarse para descartar anticipadamente neumonía por M. pneumoniae comparado con el gold standard, ya que la prueba de laboratorio que se utiliza para el diagnóstico en nuestro medio requiere de hasta 2-3 semanas para obtener el resultado, además de que una prueba aislada tiene muy baja sensibilidad. Un descarte oportuno de neumonía por M. pneumoniae permitiría la administración de un antibiótico específico, sin necesidad del uso de un macrólido para abarcar agentes típicos y atípicos, y de esta forma prevenir el avance en las resistencias a macrólidos por parte de S. pneumoniae observadas en diferentes estudios como el PROTEKT US9. Consideramos que la aplicación del score TEF se puede aplicar tanto en la consulta externa como en urgencias en los niños con sospecha de neumonía por M. pneumoniae. La aplicación adecuada del score TEF permite descartar, mediante parámetros clínicos, una NAC causada por M. pneumoniae en el ámbito de la atención médica donde no se cuenta con la prueba de serología para la detección de M. pneumoniae o el resultado de la prueba se demora de forma importante. Sin embargo, es necesario señalar que es necesario verificar la utilidad de nuestro score mediante un estudio prospectivo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Presentación en congresos: SEMANA DE INVESTIGACIÓN, INNOVACIÓN Y CALIDAD EN SALUD 2012 (oral). Congreso Nacional de Pediatría, CONAPEME 2013. Monterrey N.L. México (Cartel). Participación en el xix Simposio de Investigación en Pediatría «Dr. Joaquín Cravioto Muñoz» dentro del Congreso Nacional de Pediatría 2013. Presentación oral, obteniendo el 3.er lugar a nivel nacional dentro de la categoría.