El síndrome de apneas-hipopneas del sueño (SAHS) se caracteriza por una obstrucción parcial prolongada, o intermitente y completa, de la vía aérea superior, que interrumpe la ventilación normal durante el sueño y los patrones normales del mismo. La prevalencia en la edad pediátrica varía del 1,2 al 5,7%. La causa más frecuente es un aumento del tamaño adenoideo y amigdalar de instauración progresiva, secundario a una hipertrofia del tejido linfático provocada, principalmente, por infecciones respiratorias repetidas1,2.
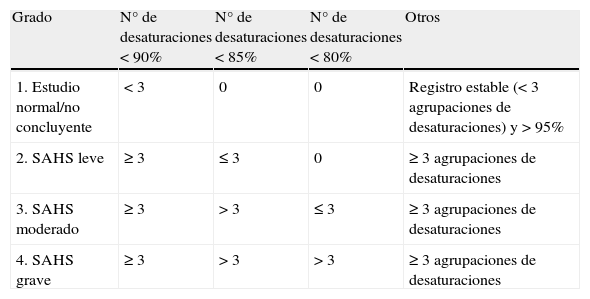
Se presenta el caso de un niño de 3 años que consulta por ronquidos y pausas de apnea nocturnas desde 2 meses antes; previamente, no había sido diagnosticado de hipertrofia amigdalar y la respiración nocturna era normal. En el registro domiciliario de saturación de oxígeno nocturna se objetivan: 514 desaturaciones < 90%, 344 < 85% y 206 < 80%, y más de 3 agrupamientos de desaturaciones. Es diagnosticado de SAHS grave (4 puntos en la escala de McGill [tabla 1])3 por hipertrofia amigdalar y se indica tratamiento quirúrgico.
Sistema de puntuación de oximetría de McGill
| Grado | N° de desaturaciones < 90% | N° de desaturaciones < 85% | N° de desaturaciones < 80% | Otros |
| 1. Estudio normal/no concluyente | < 3 | 0 | 0 | Registro estable (< 3 agrupaciones de desaturaciones) y > 95% |
| 2. SAHS leve | ≥ 3 | ≤ 3 | 0 | ≥ 3 agrupaciones de desaturaciones |
| 3. SAHS moderado | ≥ 3 | > 3 | ≤ 3 | ≥ 3 agrupaciones de desaturaciones |
| 4. SAHS grave | ≥ 3 | > 3 | > 3 | ≥ 3 agrupaciones de desaturaciones |
SAHS: síndrome de apneas-hipopneas del sueño.
Fuente: Nixon et al.3
Acude a urgencias, 3 semanas antes de la intervención, por aumento del número y de la duración de las apneas nocturnas, limitación de la ingesta y estancamiento ponderal. Está afebril, sin clínica catarral.
Exploración: el paciente presenta signos de desnutrición (peso 10,6kg, percentil < 1, –2,3 desviaciones estándar para su edad y sexo; talla 91cm, percentil 4), con escasez de panículo adiposo. Está eupneico, aunque respira con la boca abierta. Se observa hipertrofia amigdalar de grado iv/iv asimétrica —amígdala izquierda mayor. En urgencias, presenta desaturaciones de hasta el 78% al dormirse. El empeoramiento de un SAHS grave y de instauración rápida (2 meses de evolución) motiva la decisión de ingreso para ventilación con presión positiva continua nocturna y adelantar la cirugía.
En la intervención se observa una hipertrofia adenoidea y amigdalar bilateral, asimétrica (amígdala izquierda más grande, con zonas necróticas). En el análisis anatomopatológico, la pieza de la amígdalectomía izquierda es mayor que la derecha (4,1 y 1,7 g, respectivamente) y presenta una proliferación neoplásica compatible con linfoma de Burkitt, presente también en las adenoides.
Aunque en los niños el SAHS suele deberse a una hipertrofia adenoamigdalar benigna2, en un porcentaje pequeño de casos hay una causa subyacente neoplásica, 0-0,18% de los pacientes intervenidos4. Algunos hallazgos clínicos deben alertar de esta posibilidad: cuadros rápidamente progresivos, amígdalas asimétricas o con zonas necróticas5,6; características que presenta este paciente. El tratamiento quirúrgico es urgente en estos casos.
En la actualidad, existe consenso sobre la necesidad de intervención de los pacientes con SAHS grave (según índices de polisomnografía o escala de McGill con oximetría nocturna), como este caso, y de la mayoría con SAHS moderado2. Algunos autores consideran el SAHS en todos sus grados una afección potencialmente grave. Se han encontrado incrementos de las presiones arterial y pulmonar, alteraciones en la frecuencia cardiaca, hipertrofia ventricular izquierda y aumento del diámetro diastólico ventricular derecho en niños con SAHS de diferente gravedad; aunque más frecuentes en las formas moderadas y graves, los casos leves se diferenciaron significativamente de los controles (niños sin SAHS)7. Además, la hazard ratio para mortalidad de casos comparados con controles encontrada en el trabajo de Jennum et al., con 3.000 pacientes pediátricos, es de 6,58 (intervalo de confianza del 95%, 3,39-12,79; p < 0,001)8. Sin embargo, la indicación de intervenir a todos los pacientes con SAHS continúa siendo controvertida ante la falta de estudios doble ciego, como señala la última revisión Cochrane9. En los procesos graves y de larga evolución, las alteraciones descritas pueden producir un cor pulmonale10, por lo que el tratamiento quirúrgico no se debería demorar.
En nuestro hospital, se hace análisis anatomopatológico en todas las piezas quirúrgicas de adenoidectomía y amigdalectomía. Algunos autores, teniendo en cuenta que la mayoría de las veces es normal, mantienen que no es una práctica coste-efectiva. Para evitar el riesgo de no diagnosticar un proceso maligno (0,18% de las piezas quirúrgicas) recomiendan el estudio anatomopatológico ante la existencia de cualquiera de los siguientes criterios de riesgo de malignidad: antecedentes personales o familiares de malignidad, trasplante o inmunodeficiencia, asimetría amigdalar o anormalidades macroscópicas de la pieza quirúrgica5,6.
En conclusión, en los pacientes con SAHS, la instauración rápida y la existencia de amígdalas asimétricas o con zonas necróticas deben alertar de la posibilidad de una etiología maligna. En estos pacientes y en aquellos con SAHS grave la intervención quirúrgica no se debería demorar. En los hospitales en los que no se haga análisis anatomopatológico de todas las piezas quirúrgicas, deben tenerse en cuenta los criterios de riesgo mencionados para evitar fallos o retrasos diagnósticos de los procesos malignos.