El síndrome de Buschke-Ollendorff (SBO), es una genodermatosis de herencia autosómica dominante descrita por primera vez en el año1928 que asocia nevus del tejido conjuntivo y osteopoiquilosis1. Afecta por igual a varones y mujeres con una incidencia de 1:20.0002. Los nevus conjuntivos aparecen antes de la pubertad como pápulas, placas o nódulos amarillentos o del color de la piel normal fundamentalmente en muslos y glúteos. La osteopoiquilosis es una displasia esquelética benigna, que se desarrolla durante la infancia tardía y pubertad persistiendo durante toda la vida. Aparece en la radiografía como pequeñas opacidades de distribución simétrica y bilateral, localizadas en los huesos de manos y pies, huesos largos y pelvis2,3.
Presentamos 2 casos independientes de SBO, en el primero de ellos se detectaron 3 casos más en la familia.
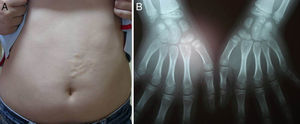
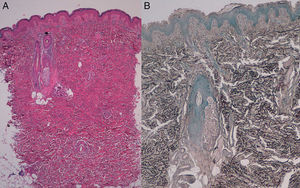
Caso clínico 1. Paciente varón de 6 años, remitido por nefrología en el año 2005 para valoración de 2 lesiones asintomáticas presentes desde el nacimiento en la espalda y área supraumbilical izquierda. Entre los antecedentes personales constaba una talasemia minor, hipertensión arterial, obesidad y trastorno del déficit de atención e hiperactividad en tratamiento con metilfenidato. En la exploración física, se observaron pápulas del color de la piel normal de consistencia elástica agrupadas formando una placa en la región supraumbilical izquierda y espalda (fig. 1A). La biopsia para hematoxilina-eosina (H&E) mostró un aumento del tejido conjuntivo y la tinción con orceína mostró un incremento de fibras elásticas sin fragmentación ni calcificación, siendo informada de nevus del tejido elástico (fig. 2A y B). El estudio radiológico a los 7 años mostró múltiples osteocondensaciones en falanges, carpos y metacarpos de ambas manos, y en el tarso y metatarso de los pies (fig. 1B). El electrocardiograma y ecocardiograma fueron normales, al igual que el estudio de fenotipo de grandes vasos. Años después, la serie ósea mostró afectación de los huesos largos. El estudio de la familia identificó 3 casos: la madre, la hermana de la paciente y la tía materna. La paciente tiene actualmente 14 años, sigue controles en pediatría y dermatología, y presenta dolores óseos ocasionales que controla con analgésicos, ansiolíticos y antidepresivos.
Caso clínico 2. Paciente mujer de 2 años de edad sin antecedentes personales ni familiares de interés, que acude a las consultas de dermatología por una lesión asintomática en la región abdominal que apareció a los pocos meses de nacer. En la exploración física, se observaron múltiples placas de pequeño tamaño, sobreelevadas y del color de la piel normal. La biopsia estableció el diagnóstico de nevus del tejido elástico. El estudio radiográfico a los 13 años demostró la presencia de múltiples osteocondensaciones en pubis, muñecas y pies. Aparecieron nuevas lesiones en tronco y abdomen que empezaron a regresar a partir de los 14 años con posterior estabilización. Actualmente presenta dolores óseos que controlan en la unidad del dolor con paracetamol, ibuprofeno y tramadol.
El SBO es debido a mutaciones que ocasionan la pérdida de función del gen LEMD3 localizado en el cromosoma 12q14, que inhibe la función del transforming growth factor beta (TGF-β) y determinadas proteínas óseas mofogénicas4. El TGF-β induce la producción de componentes de la matriz extracelular que incluyen el colágeno tipo I, la elastina y la fibronectina5. Hasta la fecha, se han descrito 23 mutaciones con pérdida de la función del gen LEMD3 determinando la variabilidad fenotípica en hueso y piel: SBO, familias con osteopoiquilosis aislada con o sin melorreostosis (displasia ósea esclerosante que afecta a los huesos largos, produciendo una hiperostosis cortical lineal y una imagen radiográfica en «chorros de cera en una vela») y nevus del tejido conjuntivo familiar2,6–9. Dentro de una misma familia se pueden observar miembros con osteopoiquilosis sin nevus y viceversa. La histología de los nevus del tejido conjuntivo puede mostrar un aumento de fibras elásticas que se observan mejor con tinciones especiales como la orceína o la Verhoeff-van Giesson (fibras elásticas) o de fibras de colágeno (colagenoma).
El SBO es una enfermedad benigna, generalmente asintomática (solo un 25% de los casos presentan dolor óseo y edema articular), que no requiere tratamiento específico. Es importante reconocerla para evitar un diagnóstico erróneo que dé lugar a investigaciones costosas y ansiedad innecesaria en los padres. Las lesiones osteoescleróticas pueden confundirse con metástasis osteoblásticas y las lesiones cutáneas pueden ser mal diagnosticadas de seudoxantoma elástico o peau de chagrin (esclerosis tuberosa)10. Las asociaciones reportadas son infrecuentes y no requieren una búsqueda activa, solo un seguimiento periódico.