Sr. Editor:
La vasculitis de Churg-Strauss es rara en la infancia, con edad media de comienzo de 38 a 45 años, requiriéndose de cuatro de seis criterios: asma, eosinofilia superior al 10 %, historia previa de alergia, mononeuropatía o polineuropatía, infiltrados pulmonares transitorios o migratorios, alteración de senos paranasales y biopsia que muestre infiltración eosinofílica extravascular1–4.
Presentamos uno de los pocos casos referidos en España en la infancia, que cursó con manifestaciones relevantes.
Niña de 12 años con rinitis y asma bronquial de 10 meses, fiebre elevada de 4 días de duración, artralgias, mialgias y tumefacción de tobillos, muñecas y codos, flictenas y lesiones violáceas plantares fugaces, de 1-2 días de duración. Palidez, astenia y ojeras, con algunas aftas bucales. Dolor esternal y abdominal pasajeros. Sin pérdida de peso.
Exámenes complementarios al ingresar: eosinofilia: 43 %, VSG: 104mm, PCR: 19mg/dl, hemoglobina: 12,5g/dl, IgE: 517 UI/ml, IgG: 2.380mg/dl, ICC: 100μg/ml, p-ANCA elevada (1/5.120), antimieloperoxidasa (MPO) positivo y PR3 negativo. Negativos: serología a VIH, otros virus y bacterias, Mantoux, rasts a anisakis y Aspergillus fumigatus, anticuerpos antinucleares, anticuerpos antifosfolípidos, test de Coombs directo y parásitos en heces. La punción-aspiración de médula ósea descartó enfermedades mieloproliferativas.
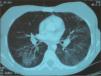
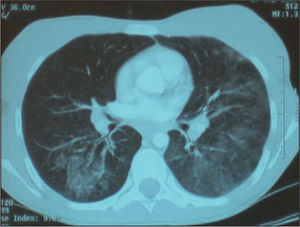
La radiografía de tórax fue normal en su ingreso. A los 10 días mostró infiltrados bilaterales, confirmados en la tomografía computarizada (TC) pulmonar (fig. 1), coincidiendo con hemoglobina de 6g/dl. Fibrobroncoscopia: abundantes hemosiderófagos en el lavado broncoalveolar, compatible con hemorragia alveolar. Ecocardiografía y tomografía computarizada (TC) abdominal normales. Microhematuria y proteinuria. Sangre oculta en heces sin melenas ni rectorragias.
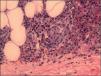
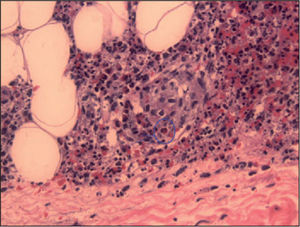
Tras 10 días de ingreso, al cumplir los criterios, se diagnosticó de síndrome de Churg-Strauss y se inició el tratamiento con deflazacor en dosis equivalente de prednisona: 1,5mg/kg/día; la fiebre cedió en 36h y la afectación dérmica, en 6 días. Al mes del diagnóstico presentó una recaída por incumplimiento del tratamiento; apareció púrpura maculopapular, vesículas serohemáticas y nódulos subcutáneos en piernas y pies, cuya biopsia mostró vasculitis de pequeños y medianos vasos, e infiltrados eosinofílicos extravasculares (fig. 2).
En sucesivos controles manifestó un estado general regular, astenia y ojeras, eosinofilia persistente, discreto dolor epigástrico, nódulos violáceos plantares, vesículas en manos, tumefacción de pies y pérdida de 3kg al mes del diagnóstico. A los 2 meses ingresó por dolor epigástrico notable, irradiado al hemiabdomen izquierdo, con algún vómito no hemático y deposiciones blandas sin sangre. La ecografía y la TC abdominal con y sin contraste, una endoscopia alta y una colonoscopia fueron normales, salvo por esofagitis candidiásica, que respondió bien a fluconazol oral, durante un mes. Presentó mononeuritis múltiple de miembros superiores e inferiores, confirmada en el electroneurograma; se inició tratamiento con ciclofosfamida intravenosa: 0,7g/m2/día y bolos de corticoides intravenosos: 1g/día, durante 3 días, con lo que mejoró la neuropatía, la clínica general y los exámenes complementarios. El dolor abdominal precisó cloruro mórfico intravenoso; la paciente mejoró en 14 días. Motivó su traslado a un centro terciario, sin que se encontrara una causa evidente. Continuó con parches de fentanilo durante unos días. Se cambió a prednisona oral: 2mg/kg/día, durante un mes, hasta la normalización de los reactantes de fase aguda, descendiendo gradualmente hasta 1mg/kg/días alternos y continuando con ciclos mensuales de ciclofosfamida.
Tras 4 meses del diagnóstico, ingresó por dolor abdominal agudo secundario a absceso abdominal, que cedió tras la intervención quirúrgica y la administración de piperacilina intravenosa (10 días).
Actualmente, con 5 meses de evolución, lleva tres ciclos de ciclofosfamida y dosis decrecientes de prednisona.
Creemos interesante comunicar este cuadro en pediatría por su rareza y potencial gravedad.
La anemia aguda a la que inicialmente no encontrábamos causa, tras realizar la TC pulmonar que mostraba infiltrados diseminados sospechosos de la anemización, motiva la realización de una fibrobroncoscopia, que confirma la presencia de hemosiderófagos y explica la anemia.
Descartamos otras causas de eosinofilia5. Coincidimos en que la piel, los pulmones y el sistema nervioso periférico son los afectados con más frecuencia6.
El pronóstico no es bueno al tener afectación gastrointestinal grave7. No obstante, actualmente está clínicamente asintomática, con apetito y ganancia ponderal de 3kg en 2 semanas. La eosinofilia y p-ANCA desaparecieron.
Los p-ANCA-MPO positivos, poco habituales en la infancia, se relacionan con hemorragia alveolar, neuropatía periférica, afectación del sistema nervioso central y daño renal7,8; el último de ellos fue leve en nuestra paciente. El tratamiento es con corticoides, y en caso de complicaciones, como en el presente caso, inmunosupresores1,8–10. Debemos considerar la enfermedad de Churg-Strauss en pacientes asmáticos pediátricos, con empeoramiento respiratorio, infiltrados pulmonares, afectación cutánea, anemia, hipereosinofilia y neuropatía periférica.