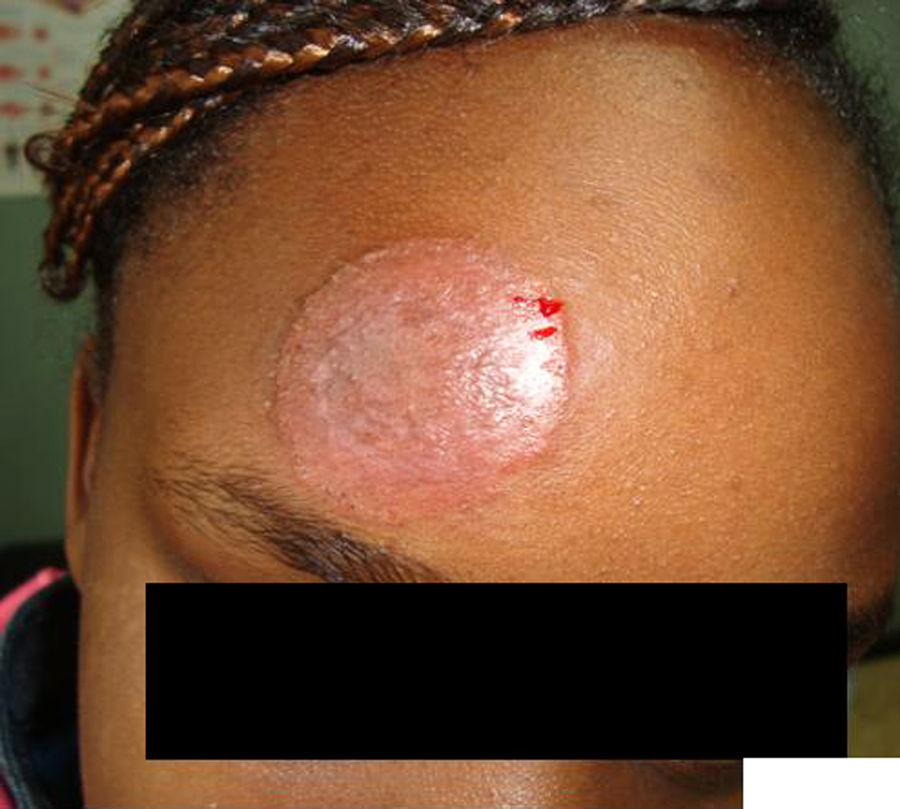
Presentamos el caso de una niña de 7 años, que consultó de urgencias por aparición progresiva en los últimos 10 días de una placa anular eritemato-descamativa muy pruriginosa, de 3 x 3cm de diámetro y crecimiento centrífugo, con borde levemente sobreelevado (figura 1).
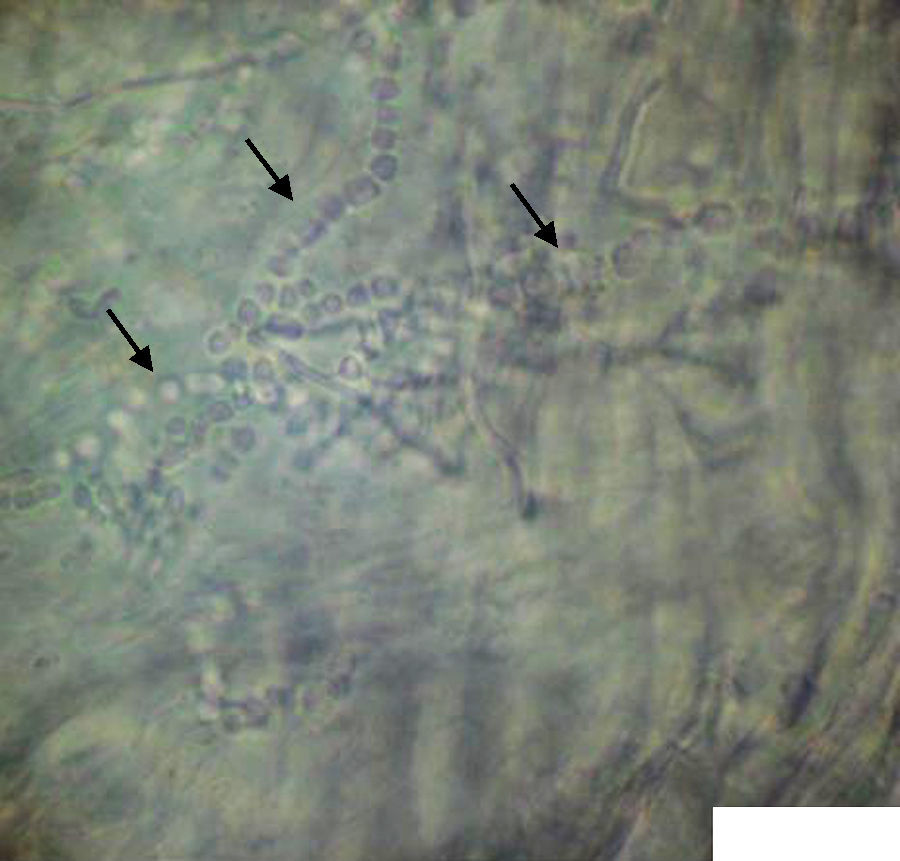
Clínicamente planteaba el diagnóstico diferencial entre una tinea corporis y un eczema numular. Para confirmar el diagnóstico se realizó un examen directo de escamas cutáneas, obtenidas después de raspar el borde de la lesión con un bisturí e incubadas con 0,5ml de KOH al 30% sobre una lámina portaobjetos. El estudio mediante microscopía óptica a 250 aumentos de la preparación de escamas mostraba elementos fibrilares de aspecto translúcido, con tabiques dispuestos a intervalos de distancia regular y con múltiples ramificaciones, que se correspondían con las hifas septadas propias de los hongos dermatofitos (figura 2). Ante estos hallazgos se estableció el diagnóstico de tinea corporis y se inició tratamiento con terbinafina tópica cada 12 horas durante 21 días. En la visita de control a las 3 semanas de iniciar el tratamiento, la lesión estaba curada y sólo persistía una leve hipopigmentación residual.
Entre los pacientes de piel negra, las micosis superficiales (sobre todo las tiñas del cuero cabelludo) son las infecciones de piel más frecuentes en la infancia. La tinea corporis, también llamada «herpes circinado», incluye las infecciones dermatofíticas de la piel lampiña con la excepción de aquellas localizadas en ingles, palmas y plantas1. La forma clínica más frecuente de presentación, tanto en la edad pediátrica como en los adultos, es la forma anular, y en ella se observa una lesión en medallón con un borde activo, eritematoso y en ocasiones vesicular, mientras que el centro de la lesión presenta curación2,3. El diagnóstico de tinea corporis se basa en el examen clínico, la visión bajo luz de Wood, el cultivo microbiológico y el examen directo4. El diagnóstico clínico de tinea corporis puede resultar complicado, especialmente en pacientes de piel oscura5, y en muchas ocasiones plantea el diagnóstico diferencial con otras dermatosis: eczema numular, impétigo, dermatitis seborreica, psoriasis, lupus eritematoso subagudo, pitiriasis rosada, granuloma anular…. Entre ellas habría que destacar por su importancia y frecuencia el eczema numular: se trata de una forma localizada de eczema atópico que consiste en pequeñas placas anulares eritematodescamativas con costras superficiales6. Para evitar el uso indiscriminado de antifúngicos ante cualquier lesión anular, que con frecuencia corresponde a eczema numular, es importante confirmar el diagnóstico de tinea corporis antes de iniciar un tratamiento antifúngico de forma empírica. Tampoco es infrecuente en la práctica clínica diaria la situación contraria: el tratamiento erróneo con corticoides tópicos de una placa descamativa diagnosticada de eczema numular, y que en realidad se trata de una tinea corporis. Esta circunstancia conduce a la aparición de la llamada tinea incógnito7, una dermatofitosis localizada normalmente en la piel glabrosa de la cara cuyo aspecto clínico ha sido alterado por la aplicación inadecuada de corticoides o inmunomoduladores tópicos (pimecrolimus, tacrolimus)8. Con la aplicación de estos tratamientos disminuye el prurito y los signos inflamatorios cutáneos, y el aspecto morfológico en medallón característico se pierde: la tinea adopta formas clínicas atípicas, más extensas y persistentes, dificultando con ello el diagnóstico. La principal limitación del examen directo es su baja sensibilidad (frecuentes falsos negativos)2,4. Ante casos con sospecha clínica muy alta se recomienda tomar nuevas escamas cutáneas y repetir el estudio.
Para el tratamiento de las lesiones aisladas de tinea corporis en la edad pediátrica pueden utilizarse varios agentes antifúngicos por vía tópica (ketoconazol, terbinafina, ciclopiroxolamina, clotrimazol, miconazol, entre otros). No son infrecuentes los casos de no curación o recidiva a pesar de un tratamiento tópico adecuado: por ello, ante la presencia de pústulas foliculares o la persistencia de la placa eritemato-descamativa infiltrada, tras 4 semanas de tratamiento con un antifúngico tópico correctamente aplicado, hay que considerar que nos encontramos ante un caso de tinea corporis refractaria, de evolución tórpida, con posible invasión folicular: para estos casos, al igual que en las tineas corporis más extensas, se reservan los antifúngicos orales (griseofulvina, itraconazol o terbinafina)1,2,4,9.
Como resumen destacamos que, ante la sospecha de una tinea corporis, el examen directo de escamas con microscopio óptico es la técnica diagnóstica menos invasiva, más sencilla, rápida y barata antes de iniciar un tratamiento antifúngico tópico o sistémico. Esto es especialmente importante en pacientes de raza negra, en el que las dificultades diagnósticas son mayores ante cualquier dermatosis habitual debido a las características intrínsecas de la piel negra.