El objetivo del estudio es conocer si tener padres obesos influye en la adherencia y el éxito del tratamiento frente a la obesidad en la consulta de endocrinología infantil de un hospital.
Material y métodosEstudio analítico, prospectivo y longitudinal en obesos de 4-14 años. En ellos se determinó el IMC inicial y 6 meses después de que recibieran pautas higiénico-dietéticas saludables. Se consideró éxito significativo la disminución de 0,5 DE del IMC y adherencia que los pacientes acudieran a la revisión semestral. Se calculó el IMC de los padres para identificar a los obesos. Se utilizó el test de la χ2 para comparar las variables cualitativas y el test de la t de Student para las variables cuantitativas (significativo: p<0,05).
ResultadosCien niños (52 varones), edad media ± DE: 9,9±2,7 años, IMC 28,1±4,5kg/m2 y Z-score del IMC 3,11 ± 0,98 (el 85% tenía un Z-score del IMC > 3). Eran obesos 41 padres y 38 madres (el 59% tenía uno o los 2 padres obesos). No se adhirieron al tratamiento 25. La adherencia era peor si los 2 padres eran obesos, OR 3,65 (1,3-10,5) (p = 0,01) y era mejor si la madre no era obesa, aunque el padre lo fuera (p=0,01). El tratamiento tuvo éxito significativo en 40 pacientes. Si la madre era la única obesa en la familia la posibilidad de no tener éxito era mayor, OR 5,6 (1,4-22,4) (p<0,01).
ConclusionesUn alto porcentaje de niños con obesidad severa tienen padres obesos. La madre tiene gran influencia en la adherencia y respuesta al tratamiento frente a la obesidad del hijo muy obeso.
Parental obesity is a risk factor for childhood obesity. The aim of this study was to determine if parental obesity influences the adherence and success of obesity treatment in a hospital paediatric endocrinology clinic.
Material and methodsAn analytical, prospective, longitudinal study was conducted on obese children aged 4-14. An initial body mass index (BMI), and again at 6 months after receiving health, hygiene and dietary recommendations. Success was considered as a decrease of 0.5 in the BMI Z-score, and adherence to attending the 6-month review. Parental BMI was determined to identify overweight. The χ2 test was used for qualitative variables and the T-Student test for quantitative (significance, p<<.05).
ResultsThe study included 100 children (52 male), 9.9±2.7 years old, BMI 28.1± 4.5kg/m2 and BMI Z-Score 3.11±0.98. (85% had a BMI Z-score>3). More than half (59%) of the children had one or both parents obese (41 fathers and 37 mothers were obese). Treatment was not adhered to by 25 children. Adherence was worse if both parents were obese OR 3.65 (1.3 to 10.5) (P<=.01) and adherence was better if the mother was not obese, although the father was (P=.01). The treatment had significant success in 40 patients. If the mother was the only obese one in the family, the possibility of treatment failure was greater OR 5.6 (1.4 to 22.4) (P<.01)
ConclusionsA high percentage of children with severe obesity have obese parents. The mother has an important influence on adherence and response to treatment for the severely obese child
La obesidad infantil es un problema de salud pública en los países desarrollados. La Organización Mundial de la Salud (OMS) ha definido la obesidad como la epidemia del siglo xxi, por la dimensión que ha adquirido, su impacto sobre la morbimortalidad, la calidad de vida y el gasto sanitario1,2. En Europa existe un sistema de vigilancia que nos ha alertado del alto porcentaje de obesidad infantil que se observa en los países del sur de Europa3. Concretamente, España se ha situado en el tercer puesto respecto a los países europeos, afectando la obesidad al 19,1% de la población infantil y el sobrepeso a un 26,1%; según el Estudio de Alimentación, Actividad física, Desarrollo Infantil y Obesidad (ALADINO 2011)4.
La obesidad infantil es una enfermedad multifactorial. Se han descrito muchos factores de riesgo relacionados con ella, uno de los cuales sería la obesidad en los padres y el nivel sociocultural de los mismos. Moraeus et al.5 en un estudio sueco hablan de la importante relación entre la obesidad en los padres y la futura obesidad en los hijos. En el estudio español de Santiago et al.6 también se habla de la importancia de la obesidad de los padres, siendo esta la variable predictiva más importante para el sobrepeso infantil en ambos sexos. Rodriguez et al.7 informan de que en España un gran porcentaje de los padres no perciben correctamente el estado del peso de sus hijos con sobrepeso, especialmente en las edades más tempranas. Esta percepción errónea de los padres con sobrepeso puede ser también un factor de riesgo para la obesidad infantil. En múltiples trabajos se ha llegado a la conclusión de que los progenitores influyen en el comportamiento alimentario de sus hijos, en relación con la elección de la alimentación y el tipo, cantidad y calidad de la misma8.
Parece evidente que existe una relación importante entre la obesidad de los padres y la de los hijos. Sin embargo, se ha valorado poco si cuando el niño ya tiene obesidad y los padres son obesos, esta condición de los progenitores puede influir en su respuesta y adherencia al tratamiento contra la obesidad. Es conocido que principalmente la madre es la responsable de la transmisión a los hijos de unas pautas alimentarias saludables9,10, pero no se sabe si es diferente la respuesta al tratamiento de la obesidad dependiendo de cuál de los progenitores es obeso. También existe cierto grado de controversia sobre si los padres influyen en el estado nutricional de los hijos durante todo su desarrollo, o bien si su influencia se vería limitada hasta los 10 años de edad o el inicio de la pubertad11. El hecho de conocer esto nos ayudaría a la hora de aplicar estrategias terapéuticas más efectivas.
El objetivo de este estudio es conocer si tener progenitores obesos influye en la respuesta y la adherencia al tratamiento en niños obesos, así como analizar la respuesta a los consejos higiénicos y dietéticos indicados en la consulta de endocrinología infantil a nuestra población de estudio.
Material y métodosEstudio prospectivo, longitudinal y analítico. El reclutamiento se realizó en niños y adolescentes con edades comprendidas entre los 4 y 14 años remitidos por su pediatra a la consulta de endocrinología infantil de un hospital terciario entre noviembre del 2010 y noviembre del 2012 para tratamiento de obesidad. En dicha consulta a los niños se les midieron peso (kg), talla (cm) y perímetro abdominal (cm), y se calculó su índice de masa corporal (IMC) (kg/m2), obteniéndose el Z-score de peso, talla, IMC y perímetro abdominal para su edad y sexo (gráficas del estudio español, Carrascosa 2010 para peso, talla, IMC y estudio transversal fundación Orbegozo 2011 para perímetro abdominal)12,13. Mediante la exploración física se estableció el grado de desarrollo sexual (prepuberal: estadio de Tanner 1, y puberal: estadio de Tanner mayor de 1).
Los pacientes fueron incluidos en el estudio según fueron remitidos a la consulta por su pediatra, siendo el único criterio de inclusión que presentaran un Z-Score del IMC > 2 para su edad y sexo. Se excluyeron los casos de pacientes con alteraciones psiconeurológicas, como retraso neurológico o autismo, porque dichas patologías influirían en la respuesta al tratamiento higiénico-dietético, y a aquellos en los que en el estudio analítico inicial fueron diagnosticados de hipotiroidismo clínico o hipercortisolismo.
En la primera consulta se dieron recomendaciones higiénico-dietéticas tanto a los padres como al niño (anexo 1), aconsejándose que realizaran actividad física diaria y que recibieran una alimentación basada en alimentos libres y ligeros de acuerdo con la clasificación de alimentos recogida en el anexo 2.
Posteriormente, los pacientes siguieron controles clínicos en la consulta de endocrinología infantil del hospital. El primero al mes y los sucesivos cada 1-2 meses, insistiéndose entonces en que siguieran las recomendaciones higiénico-dietéticas y que realizaran actividad física una hora al día. Pasados 6 meses de la primera consulta se les volvió a valorar recogiéndose de nuevo peso, talla, IMC y perímetro abdominal calculándose otra vez el Z-score de todos los parámetros. Se definió como éxito representativo un descenso≥0,5 del Z-score de IMC y como adherencia al tratamiento que los pacientes acudieran a la revisión de los 6 meses.
En la primera revisión, se recogieron el peso y la talla de ambos padres, y se calculó su IMC (kg/m2). Según el valor del IMC, los progenitores fueron clasificados como: peso insuficiente (< 18,5kg/m2), normopeso (18,5-24,9kg/m2), sobrepeso grado i (25,0-26,9kg/m2) o grado ii (27,0-29,9kg/m2), obesidad moderada (30,0-34,9kg/m2), obesidad severa (35,0-39,9kg/m2), obesidad mórbida (40,0-49,9kg/m2) y obesidad extrema (> 50kg/m2), utilizando la clasificación de la SEEDO 200014. Para conocer la relación entre la respuesta al tratamiento de los niños y el peso de sus padres, se dividió a los padres exclusivamente en obesos y no obesos.
La valoración estadística de los resultados se realizó utilizando el programa estadístico SPSS V.19. Las variables cualitativas se expresaron como media±desviación estándar (DE) y para compararlas se utilizó la prueba de la t de Student, comprobando que presentaban una distribución normal con la prueba Kolmogorov-Smirnov. Para la comparación de variables categóricas se utilizó el test de la χ2. La significación se estableció con un intervalo de confianza del 95% (significativo: p≤0,05). Para la valoración del riesgo, se calculó la odds ratio (OR).
Los padres de los pacientes fueron informados y consultados sobre su inclusión en el estudio cuando se observaba que cumplían los criterios requeridos.
ResultadosSe estudió a un total de 100 niños obesos, 47 niñas y 53 niños, con una edad media ± DE de 9,91±2,73 años. Atendiendo al desarrollo sexual en el grupo de las niñas, se incluyó a 25 prepúberes y 28 púberes, y en el grupo de los niños a 31 prepúberes y 16 púberes.
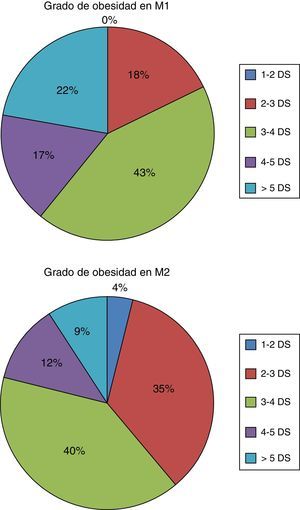
Antropometría de la muestraEl grado de obesidad de la muestra dividida según el Z-score del IMC en los 2 momentos en que fue valorada (M1 y M2) se presenta en la figura 1. Un alto porcentaje de los niños (82%) tenía al inicio del estudio una obesidad de alto grado (Z-score de IMC≥3).
Grado de obesidad de la muestra de acuerdo con el Z-score del IMC en la medición inicial (M1) y en la medición a los 6 meses de seguimiento (M2), según las gráficas de estudio transversal 2010.
Tomado de Carrascosa et al.12.
Las características antropométricas (Z-score de talla, peso e IMC) de los pacientes en la primera medición (M1) y en la segunda medición (M2) se presentan en la tabla 1. Se compararon las variables obtenidas en la M1 y M2 con la prueba de la t de Student para muestras relacionas en cada grupo, encontrándose diferencias estadísticamente significativas, siendo el grupo de los varones puberales el único donde no hubo diferencia estadísticamente significativa entre el Z-score del IMC de la M1 y M2 (tabla 1).
Antropometría de la muestra (media±DE) en la medición 1 (M1) y en la medición 2 (M2) por grupos
| Niñas | Niños | |||||||
|---|---|---|---|---|---|---|---|---|
| Prepuberales | Puberales | Prepuberales | Puberales | |||||
| M1 | M2 | M1 | M2 | M1 | M2 | M1 | M2 | |
| Z-scoreIMC (kg/m2) | 4,4±1,6 | 3,5±1,4** | 4,1±1,2 | 3,5±1,4** | 3,7±0,9 | 3,1±0,9** | 3,9±0,8 | 3,5±1,1 |
| Z-scorepeso (kg) | 4,2±1,6 | 3,7±1,9* | 4,4±1,3 | 3,8±1,5** | 4,3±1,6 | 3,7±1,5** | 4,6±1,6 | 4,1±1,8* |
| Z-scoretalla (cm) | 1,5±1,3 | 1,5±1,4 | 1,4±1,1 | 1,5±1,1 | 1,4±1,1 | 1,5±1,1 | 1,3±1,4 | 1,2±1,7 |
| Z-scoreP. abdominal (cm) | 5,48±1,5 | 4,95±1,18 | 5,8±1,4 | 5,5±1,8 | 3,8±1,1 | 3,3±1,3** | 3,8±1,1 | 3,2±1,2* |
Prueba t de Student para medias relacionadas comparando la M1 con la M2 de cada grupo.
Según la clasificación de la SEEDO, el 27% de las madres tenían normopeso, el 36% tenía sobrepeso grado 1 o grado 2, y el 37% tenía obesidad de algún grado. Al comparar las medias de IMC de las madres con la prueba t de Student hay diferencia estadísticamente significativas (p<0,05) entre las madres de los niños púberes respecto los prepúberes (tabla 2). En los niños púberes, el 46% de sus madres tienen obesidad y hasta un 13% obesidad mórbida; en el grupo de niños prepuberales, el 28% de las madres son obesas de grado 1 o 2, sin tener en ningún caso obesidad mórbida.
Antropometría de las madres y los padres de los pacientes (media±DE) divididos por grupos, t de Student para comparación de medias para muestras independientes
| Niñas | Niños | |||
|---|---|---|---|---|
| Prepúber | Púber | Prepúber | Púber | |
| Peso madre (kg) | 76,1±12,7 | 73,9±15 | 72,4±13,4 | 80±13,3 |
| Talla madre (m) | 1,6±0,1 | 1,6±0,1 | 1,6±0,1 | 1,6±0,1 |
| Peso padre (kg) | 87,9±16,4 | 88,6±15,1 | 93,6±22,2 | 87±14,9 |
| Talla padre (m) | 1,8±0,1 | 1,7±0,1 | 1,7±0,1 | 1,7±0,1 |
| IMC padre (kg/m2) | 28,6±4,5 | 30,9±5,7 | 30,6±6,3 | 29,5±3,8 |
| IMC madre (kg/m2) | 28,7±4,8 | 28,6±5,6 | 27,7±5,8 | 31,7±6,6* |
El 12% de los padres tenían normopeso, el 45% tenía algún grado de sobrepeso y hasta un 41% tenía obesidad de algún grado, siendo obesidad mórbida en el 1% y en un 1% obesidad extrema. Al comparar los datos antropométricos de los padres en los distintos grupos, no hay diferencias significativas entre ellos (tabla 2).
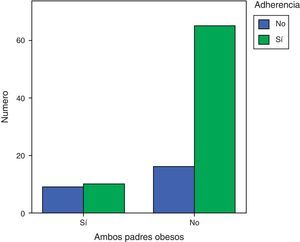
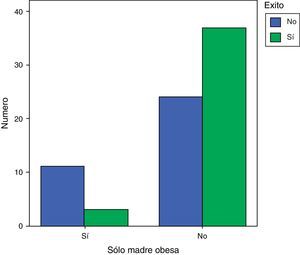
Tenían los 2 padres obesos 19 pacientes, 18 tenían solo la madre obesa, 22 solo el padre obeso y en 41 casos ni el padre ni la madre eran obesos.
Adherencia a las recomendacionesEn la medición semestral, no acudieron a la consulta 25 pacientes. De este grupo, el 64% (16/25) tenían uno o ambos padres obesos, 4 solo la madre, 3 solo el padre y 9 ambos. En la tabla 3 se presentan las variables de los 2 grupos de pacientes, los que no se adhirieron al tratamiento y los que sí lo hicieron. Las madres de los pacientes que no se adhirieron al tratamiento tenían un IMC mayor (p<0,05). Al comparar los padres, no existen diferencias estadísticamente significativas.
Datos de los grupos de pacientes adheridos y no adheridos descritos en media±DE
| No adheridos | Adheridos | |
|---|---|---|
| Edad (años) | 10,8±2,6 | 9,6±2,7 |
| Peso madre (kg) | 78,7±18,9 | 73,7±11,2 |
| Talla madre (m) | 1,6±0,1 | 1,6±0,1 |
| IMC madre (kg/m2) | 30,8±5,4* | 28,2±4,9 |
| Peso padre (kg) | 93,7±23,1 | 88,4±15,6 |
| Talla padre (m) | 1,7±0,1 | 1,7±0,1 |
| IMC padre (kg/m2) | 29,1±11,2 | 28,6±6,7 |
| IMC paciente (kg/m2) | 29,7±3,5 | 27,6±4,6 |
| Z-score IMC paciente | 4,3±1,4 | 4±1,1 |
| Z-score talla paciente | 1±1,1 | 1,3±1,2 |
| Z-score peso paciente | 4,4±1,2 | 4,3±1,6 |
Prueba de la t de Student.
Al analizar con la χ2 los grupos según la adherencia al tratamiento y si tenían o la madre o el padre obeso, o los 2 obesos o ninguno obeso, se objetivó que si la madre no era obesa, aunque el padre lo fuera, la adherencia era mayor que si los 2 padres estaban obesos (p=0,013). También se observó que la adherencia al tratamiento era peor si los 2 padres eran obesos que si no lo eran (p=0,012). Si los 2 padres eran obesos, los niños tenían 3,65 veces más posibilidades (IC 1,3-10,5) de no adherirse a las recomendaciones que si no lo eran (fig. 2).
Éxito del tratamientoTras 6 meses de seguimiento, 23 pacientes perdieron más de una unidad en el Z-score del IMC, 17 perdieron entre 0,5-1 y 20 perdieron entre 0,1-0,5 Z-score, 11 ganaron entre 0-0,5 Z-score y 4 ganaron más de 0,5. Por lo tanto, el 40% del total de los pacientes que iniciaron el estudio tuvieron un éxito representativo tras las recomendaciones higiénico-dietéticas.
Del grupo de los 40 pacientes que tuvieron éxito representativo, 19 (47,5%) no tenían ningún padre obeso y 3 (7,5%) tenían solo la madre obesa. Analizando el éxito de los pacientes según si existía obesidad en los padres mediante la χ2, se comprobó que si era la madre la única que estaba obesa en la familia la posibilidad de no tener éxito era significativamente mucho mayor OR 5,65 (1,4-22,4), p = 0,008 (fig. 3).
DiscusiónCuando se valora el porcentaje de adherencia a las recomendaciones entre los niños de este estudio, puede considerarse bajo, puesto que únicamente acudieron a la revisión de los 6 meses el 75%. En el estudio de Feliu et al.15, la adherencia fue de un 78,2% a los 12 meses, e incluso existen trabajos en los que las pérdidas son tan solo del 9 y el 7% a los 12 meses16,17, pero en estos los controles se hacían a domicilio o en la escuela. En nuestro caso, los controles se realizaron en la consulta de un hospital de tercer nivel al que tenían que desplazarse, incluso desde pueblos localizados a más de una hora del hospital y por montaña. El tiempo del que se disponía para la primera consulta era de 20 min y para las sucesivas solo era de 5 min. En algún trabajo se ha señalado que incluso un tiempo menor de 15 min en cada consulta podría ser suficiente para los tratamientos motivacionales frente a la obesidad18. Tiene interés, en cualquier caso, evaluar la tarea asistencial con los medios y el tiempo disponibles en la consulta de endocrinología infantil de un hospital público de tercer nivel, para poder valorar posibles cambios en las estrategias terapéuticas.
El porcentaje de éxito en este trabajo es del 40%, también menor que en otros estudios debido a que en ellos se valora como éxito cualquier descenso del Z-score15. Si en este estudio se valorase como éxito cualquier descenso del Z-score, el éxito llegaría al 60% del total de pacientes que comenzaron el tratamiento y el 80% de los que lo terminaron, similares a los resultados de otros estudios con otras medidas terapéuticas más exhaustivas. No hay consenso para determinar el tiempo necesario para valorar respuesta a un tratamiento contra la obesidad, pero el mínimo serían 6 meses19. En algunos estudios se analizan periodos de 12 y hasta 24 meses16,17, por lo que los datos no pueden ser comparados. Sin embargo, la respuesta inicial es un buen factor pronóstico y aquellos que no responden inicialmente probablemente no lo harán después.
Respecto a los antecedentes familiares, el porcentaje de pacientes que tiene uno de los padres obesos es alto. El promedio del IMC de las madres está entre 27,7kg/m2 en las madres de los niños prepúberes y 31,7kg/m2 en las de los niños puberales, rangos de sobrepeso y obesidad, respectivamente. El promedio del IMC de los padres está entre 28,6kg/m2 y 30,9kg/m2, también en rango de sobrepeso y obesidad. Esto mismo se observa en el trabajo de Feliu Rovira et al.15. Parece claro que existe un alto porcentaje de casos en los que los niños con gran obesidad tienen padres obesos, dejando patente que la familia tiene un papel fundamental en la prevención de la obesidad en los niños. Esta asociación entre padres e hijos con obesidad puede ser explicada no solo por factores ambientales o conductuales, pues comparten hábitos alimentarios y de actividad física, sino también por factores genéticos20.
Al valorar la respuesta a las indicaciones higiénico-dietéticas según si los padres eran o no obesos, llama la atención el papel tan importante que tiene la madre, puesto que si la madre es obesa, independientemente que el padre lo sea o no, la respuesta va a ser mucho peor al tratamiento. Este hecho puede estar relacionado con que la madre es la principal responsable de las pautas alimentarias. Si ella tiene obesidad, probablemente su forma de alimentarse no sea saludable y, por lo tanto, le resulte más difícil cambiar su propia forma de alimentación, estando los padres, probablemente, menos implicados en los hábitos alimentarios de sus hijos. En otros trabajos se ha expuesto que el grupo familiar más directo, especialmente las madres, tienen una influencia importante en la forma en la que el niño se comporta en relación con la alimentación21-23 y en este estudio se ratifica el papel de la madre.
Parece, por tanto, muy importante implicar más a los padres en la alimentación de sus hijos e intentar cambiar los hábitos de la madre si está obesa, pues si no, como se deduce de nuestro estudio, los resultados en el niño serán peores. Los hallazgos de otros estudios ponen de manifiesto que la terapia contra la obesidad y el sobrepeso en la infancia ha de tener como pilar fundamental la adopción de hábitos saludables y la promoción del ejercicio físico, donde la toma de conciencia y el nivel de implicación de la familia constituyen aspectos cruciales para que los más jóvenes adopten estilos de vida saludables24.
Otro dato reseñable es que el papel de la madre es clave respecto al seguimiento de los controles en el pediatra y, por lo tanto, en la adherencia al tratamiento. Las madres de los niños que abandonan los controles son más obesas. Las madres obesas se adhieren peor al tratamiento probablemente porque no ven la obesidad como un problema de salud. Quizás sería aconsejable hacer terapias en las que se impliquen tanto a la madre como al niño. Probablemente, la mejoría del IMC de los niños va a depender de conseguir una mejoría del IMC de la madre, como reseñaban Limbers et al. (2008) y Nyberg et al. (2011)25,26. Desgraciadamente, en el presente estudio no se dispone del valor del IMC de ambos padres tras el periodo de seguimiento del niño. Este dato nos habría dado información sobre si se había producido un cambio en los hábitos higiénico dietéticos de toda la familia.
En este estudio, la respuesta a las pautas higiénico-dietéticas es peor en los niños puberales. Esto puede estar en relación con que las madres de los niños puberales son las madres más obesas y hemos visto que la madre tiene un papel fundamental en el éxito del tratamiento. Este hecho también parece interesante porque indicaría que la madre sigue influyendo a la hora de conseguir adecuados hábitos dietéticos también en los niños puberales.
Otro de los factores que puede influir en la respuesta y la adherencia al tratamiento es el grado de obesidad de los niños estudiados. Tal como señalan Feliu et al., los niños con mayor IMC tienen peor adherencia y respuesta al tratamiento de la obesidad15. Un porcentaje alto de la muestra analizada en el presente estudio tenía obesidad severa por tratarse de pacientes recibidos en una consulta especializada; por eso los resultados de este trabajo solo deben ser asumidos para niños con estas mismas características antropométricas. Queda por demostrar, por tanto, si el IMC de los padres influye de manera similar en la respuesta al tratamiento de la obesidad de niños con una obesidad menos severa, que probablemente son controlados mayoritariamente por pediatras de atención primaria.
En conclusión, el presente trabajo vuelve a confirmar que un alto porcentaje de niños que son grandes obesos tienen padres obesos y que la madre tiene una gran influencia en la adherencia y la respuesta al tratamiento frente a la obesidad de sus hijos, al menos si su grado de obesidad es importante. Por todo ello, este estudio debe hacer pensar en la necesidad de nuevas actitudes terapéuticas contra la obesidad en las que se implique a todo el grupo familiar con la colaboración entre endocrinólogos y pediatras endocrinólogos.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
| Recomendaciones higiénico-dietéticas |
| 1. Hacer 5 comidas al día sin comer a deshoras |
| 2. No saltar comidas, desayunar todos los días |
| 3. Cinco piezas entre fruta y verduras diarias |
| 4. Beber agua, no bebidas azucaradas |
| 5. Hacer ejercicio una hora al día |
| 6. Restringir horas de TV y videojuegos |
| 7. Basar la alimentación en alimentos libres y ligeros |
| 8. Evitar alimentos megapesados |
| Alimentos libres: col, pimienta, acelga, pimiento, agua, col de Bruselas, puerro, alcachofa, refrescos light, apio, coliflor, rábano, berenjena, especias, berros, endibia, setas, brócoli, escarola, tomate, brotes de soja, espárrago, vinagre, calabacín, espinaca, zanahoria, calabaza, judía verde, champiñón, caldo de verduras, lechuga, cebolla, limón, pepino |
| Alimentos ligeros: marisco, guisante verde, pasta hervida, pan de pita o de barra o de molde, biscotes, patata (horno, hervida, asada), frutas frescas, zumo natural de frutas, pavo (sin piel), arroz (hervido), huevo, atún en agua, jamón serrano, jamón cocido, pescado fresco o congelado, calamar (sin aceite), leche desnatada y semidesnatada, pollo sin piel, cabrito, lenteja, cereales sin azúcar, lomo de cerdo, queso bajo en calorías y fresco, cereza, maíz fresco, remolacha, requesón no graso, conejo, mango, crema de verduras, sopa magra, ensalada de arroz, magro de ternera, ensalada de pasta, yogur desnatado, galletas de arroz, galletas tipo maría, garbanzo |
| Alimentos pesados: aguacate, crema catalana, pato, alitas de pollo fritas, salchichas frankfurt, pescado frito o empanado, arroz con leche entera azucarado, frutas con almíbar, arroz frito, hígado de cerdo y ternera, pata de cordero, pipas de girasol, barritas de pescado, huevo frito, pizza, bizcocho, lácteos enteros, calamares a la romana, pollo frito o empanado o con piel, canelones, salsa de crema o nata, carne picada grasa, magdalenas, queso seco o cremoso, paletilla de cerdo, natillas y flanes, cereales con azúcar o chocolate, palomitas de maíz, refrescos, panceta de cerdo, rollitos de primavera, chuletas, coco, pasteles, costillas, empanadillas, zumos azucarados |
| Alimentos megapesados: embutido (chorizo, salami), miel, aceite de girasol, ensaimada, morcilla, almendra, galletas de chocolate, crema de cacao, avellana, galletas de mantequilla, olivas, azúcar, helados, bacon, bombón helado o parecidos, pasteles, cacahuetes, manteca de cerdo, patatas fritas, chocolate con leche, mantequilla, patatas chips, margarina, patés, crema de cacahuate, mayonesa, salsa alioli, queso crema, crema de leche, mazapán, tartas, crema de queso, mermelada, ketchup |
Presentado en el XXXVI Congreso de la Sociedad Española de Endocrinología Pediátrica. (SEEP).