La aparición de trombosis venosa profunda en la infección osteoarticular en niños es una asociación rara. Comunicamos el caso de dos hermanos con infección osteoarticular de la cadera y de la rodilla, respectivamente, que desarrollaron trombosis venosa profunda, y en uno de ellos, tromboembolismo pulmonar. Sólo se encontró como alteración hematológica disminución de la antitrombina III (AT III) en los dos pacientes. Esta disminución fue adquirida y secundaria a la sepsis que presentaron por Staphylococcus aureus. Las concentraciones de AT III se recuperaron a las 2 semanas de tratamiento. La asociación de trombosis venosa profunda e infección ostearticular con sepsis debe hacernos pensar en deficiencias hematológicas, entre ellas la deficiencia adquirida de AT III.
The development of deep vein thrombosis in an osteoarticular infection in children is rare. We report the case of two siblings with an osteoarticular infection in the hip and in the knee, respectively, who developed deep vein thrombosis and, in one sibling, pulmonary thromboembolism. The only hematological alteration found was reduction of anti-thrombin III in both patients. This reduction was acquired and secondary to sepsis due to Staphylococcus aureus. Anti-thrombin III levels recovered after 2 weeks of treatment. The association of deep vein thrombosis and osteoarticular infection with sepsis should lead to suspicion of hematological deficiencies, including acquired anti-thrombin III deficiency.
Las infecciones del sistema musculoesquelético, como la artritis séptica y la osteomielitis, son patologías comunes en los niños1. Su asociación con trombosis venosa profunda es poco frecuente2–4. En la literatura médica encontramos comunicaciones de niños con artritis séptica u osteomielitis y trombosis venosa profunda, cuyo tratamiento consistió en terapia anticoagulante4 o trombectomía3,5,6 con evolución favorable.
Entre los anticoagulantes naturales más importantes se encuentran la fibrina y la antitrombina III (AT III). La trombina que no se une a la fibrina se combina con la AT III, que mediante un proceso de fijación bloquea el efecto de la trombina sobre el fibrinógeno, inactivando la trombina durante los siguientes 12 a 20 min7–11. La heparina es un polisacárido conjugado de carga negativa que no tiene un potente efecto anticoagulante, pero al combinarse con la AT III incrementa de 100 a 1.000 veces la eficiencia de esta última para eliminar la trombina. El complejo heparina-antitrombina III elimina a otros factores activados de la coagulación, como el XII, XI, X, y IX6–8.
La deficiencia de AT III puede ser congénita o adquirida10,11. Una de las causas de la deficiencia adquirida es la sepsis9. No existen informes de procesos infecciosos osteoarticulares en niños que cursen con deficiencia específica de la AT III.
El propósito de este artículo es describir dos casos miembros de la misma familia con infección osteoarticular y trombosis venosa profunda, con una predisposición protrombótica asociada al déficit adquirido de AT III.
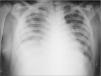
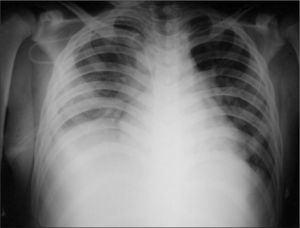
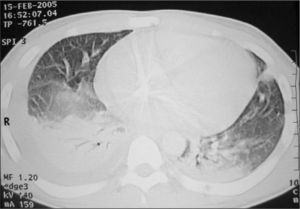
Observaciones clínicasCaso 1Niño de 14 años proveniente de zona rural con evolución de dolor en rodilla derecha de 8 días de intensidad progresiva y falta de apoyo de la extremidad asociado a aparición de signos inflamatorios locales, fiebre alta y síndrome de dificultad respiratoria grave. Inicialmente fue tratado en hospital rural con oxacilina, amikacina y heparina de bajo peso molecular. Llegó a nuestro hospital con la complicación de tromboembolismo pulmonar. Hay antecedente: 12 días previos de contacto con depósito de agua estancada. La hermana presentó un cuadro clínico similar. Al ingreso presentó mal estado general, estado tóxico, edema en miembro inferior derecho y signos de derrame articular en rodilla derecha, fiebre de 39°C, taquicardia, taquipnea y deshidratación. Los exámenes de laboratorio mostraron leucocitosis de 25.000 céls./μl, neutrofilia del 76 %, velocidad de sedimentación globular (VSG) 62mm/h y proteína C reactiva (PCR) 194mg/dl. El Doppler de la extremidad inferior evidenció trombosis de la vena femoral superficial en toda su extensión y de la ilíaca (fig. 1). La radiografía de tórax reveló signos sugestivos de tromboembolismo pulmonar (fig. 2), que se confirmó mediante un angiotomografía computarizada (angio-TC) (fig. 3). Se inició anticoagulación, con heparina en dosis de carga de 75 U/kg i.v. en 10min, y mantenimiento a 20 U/kg/h y tratamiento antibiótico con oxacilina y amikacina. Se practicó artrotomía de la rodilla y se encontró material purulento. El cultivo fue positivo a Staphylococcus aureus sensible a oxacilina, rifampicina, clindamicina y resistente a ampicilina, hallándose el mismo germen en los hemocultivos. Se realizó estudio inmunológico y de coagulación, encontrándose dentro de límites normales la proteína C, S, y fibrinógeno. La AT III se encontró disminuida, con valores de 17,8 (normal 27,7-38,3). Proteínas totales, albúmina y procalcitonina, inmunoglobulinas A, G, M, E y CD4 eran normales, como las pruebas de función renal. Gota gruesa fue negativa. Requirió tratamiento en la unidad de cuidados intensivos (UCI) con soporte inotrópico, ventilación mecánica y antibiótico. Se inició estreptocinasa, la cual fue suspendida a causa de sangrado pulmonar masivo. Se colocó filtro en la vena cava por persistencia de fenómenos de tromboembolismo de repetición. Se agregó rifampicina y se cambió de oxacilina a vancomicina por pobre respuesta y persistencia de estado séptico. El eco-Doppler de control mostró persistencia del trombo con mínima regresión. Mejoró sus síntomas respiratorios a los 12 días del ingreso. Por persistencia de dolor en la zona del fémur distal derecho se realizó gammagrafía ósea, que evidenció hipercaptación metafisaria distal femoral compatible con osteomielitis. Un nuevo eco-Doppler control mostró ligera mejoría del trombo 16 días posterior al primer examen. Se completó tratamiento antibiótico intravenoso durante 40 días y anticoagulación plena con heparinas de bajo peso molecular. Posteriormente, recibió dosis profilácticas durante 6 meses con evolución satisfactoria.
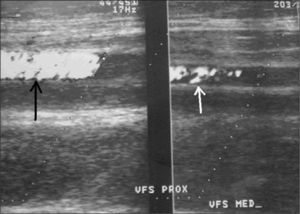
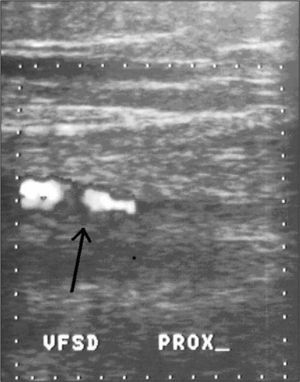
Niña de 12 años con dolor progresivo en la cadera derecha de 8 días de evolución, fiebre, malestar general y sin apoyo de la extremidad. Había antecedente de exposición con depósito de agua estancada, al igual que su hermano (caso 1). Diagnóstico de artritis séptica en hospital rural tratada con oxacilina. Cuatro días después presentó taquipnea y tos, con hipoventilación basal bilateral, edema en miembro inferior derecho y dolor en cara posterior de la pierna y muslo, por lo que es remitida a nuestro hospital. Ingresó en mal estado general, con aspecto séptico e inestable hemodinámicamente. Se observa edema en extremidad inferior derecha y dolor a la movilización de cadera derecha. El eco-Doppler mostró trombosis de la vena femoral desde el tercio medio del muslo hasta la vena ilíaca común (fig. 4). La ecografía de la cadera mostró un leve aumento de tejidos blandos. En la intervención quirúrgica se encontró abundante material purulento de la cadera. Requirió tratamiento en la UCI. Los exámenes de laboratorio mostraron leucocitos de 20.500 céls./μl, neutrofilia del 75 %, PCR 192mg/dl. Se realizó tratamiento con vancomicina y cefepima, soporte inotrópico y anticoagulación plena con heparina. Mejoró significativamente con el tratamiento. El cultivo de la secreción purulenta fue positivo a S. aureus no resistente. La concentración de AT III fue de 22,5 UI (valor normal, 27,7-36,3 UI), por lo que estaba disminuida. No se encontró mutación del factor 5. Las proteínas C y S, el fibrinógeno, las pruebas de función renal y las proteínas fueron normales, así como las inmunoglobulinas A, M, G, E. Una angio-TC de tórax no evidenció tromboembolismo pulmonar. Presentó una evolución satisfactoria con buena respuesta sistémica, pulmonar y osteoarticular. Recibió antibiótico durante 6 semanas y anticoagulación profiláctica durante 6 meses con heparina de bajo peso molecular.
La cuantificación de la AT III de los padres fue normal. Las concentraciones de la AT III de los dos casos se normalizaron a las 2 semanas de tratamiento.
DiscusiónLos procesos infecciosos osteoarticulares en la población pediátrica son una patología frecuente1. Su asociación con trombosis venosa profunda es rara, con una incidencia menor al 0,01%3. La razón para que el riesgo de trombosis venosa en niños sea rara no es muy clara; al parecer podría explicarse por una inmadurez de la cascada de la coagulación3.
La sepsis, la deshidratación y la respuesta inflamatoria sistémica son condiciones favorecedoras para la formación de trombos, que, sumado a que los vasos adyacentes al foco infeccioso, presentan cambios inflamatorios, hace que aumente el riesgo de trombosis.
Nuestros casos de artritis séptica y osteomielitis, asociada a trombosis venosa profunda de la misma extremidad, fueron debidos a S. aureus. Uno de los pacientes desarrolló tromboembolismo pulmonar. El estudio inmunológico y pruebas hematológicas mostraron como único hallazgo positivo la disminución de la AT III en ambos pacientes, que llegó a valores normales después de estar controlada la infección.
En los pacientes con sospecha clínica de trombosis venosa profunda asociada a infección osteoarticular es importante realizar un estudio completo de las pruebas hematológicas.
El déficit de AT III puede ser congénito o adquirido. El congénito puede ser por un defecto autosómico dominante con aumento en el riesgo de trombosis venosa y arterial que afecta de manera típica a pacientes entre la tercera y la cuarta década de la vida10,11. Cuando el defecto es autosómico recesivo se da una condición de trombogénesis típica de la infancia temprana, muchas veces letal10,11. El déficit de AT III adquirido puede deberse a diferentes patologías, dentro de las cuales se encuentra la sepsis. En esta condición disminuye la producción de AT III debido a la acción de la interleucina 6 (IL-6) y la IL-1β, demostrado en estudios in vitro9. Se aumenta el consumo de AT III por la formación de complejos trombina-antitrombina durante la respuesta inflamatoria en el paciente infectado.
La disminución de la AT III en pacientes con sepsis ha llevado a investigaciones que apuntan a que la AT III no sólo tiene un papel importante como inhibidor de la coagulación, sino como potente antiinflamatorio al regular la IL-6 y IL-8, disminuyendo la adhesión celular y los efectos proinflamatorios de la trombina y el factor Xa, convirtiéndose en un factor protector en la sepsis9.
La fisiopatología de la deficiencia adquirida de AT III en sepsis es probablemente multifactorial, incluyendo disminución de la síntesis, incremento en el consumo y, posiblemente, aumento de la permeabilidad capilar9.
Analizando la edad y el comportamiento de la AT III de nuestros pacientes, es probable que se haya tratado de un déficit adquirido secundario a la sepsis de origen osteoarticular. Es relativamente rara la asociación de infección osteoarticular y trombosis venosa profunda en niños. No hemos encontrado publicaciones previas que relacionen el déficit de AT III adquirido con infección osteoarticular en niños.
La infección osteoarticular y la sepsis asociada a un deterioro clínico deben alertar al médico de la posibilidad de una trombosis venosa profunda y la aparición de tromboembolismo pulmonar, lo que requiere la realización de estudios de imagen y hematológico completo, tratamiento multidisciplinario y muy especializado.
- Inicio
- Todos los contenidos
- Publique su artículo
- Acerca de la revista
- Métricas