Presentamos el caso de una paciente de 12 años de edad afectada de dermatomiositis juvenil, que fue diagnosticada en nuestra unidad a los pocos días de presentar debilidad muscular proximal y rash cutáneo. Inició tratamiento con la combinación de corticoides por vía oral y metotrexato, con mejoría inicial de la afectación cutánea, sin modificarse la debilidad muscular. La aparición de disfagia a los pocos días de iniciado el tratamiento nos llevó a cambiar la estrategia terapéutica inicial, añadiendo pulsos de metilprednisolona parenteral. Aportamos el caso como ilustrativo de la dificultad en la toma de decisiones sobre la opción de tratamiento inicial.
We report the case of a twelve year old female patient with juvenile dermatomyositis. The diagnosis was made in our unit a few days after starting with proximal muscular weakness and a skin rash. A combination of oral corticosteroids and methotrexate was administered. There was an initial improvent in the skin lesions, but with no changes in the muscle weakness. The appearance of dysphagia a few days after starting the treatment led us to add three pulses of parenteral methylprednisolone to her initial treatment. We report the case to illustrate the difficulties in deciding initial treatment options.
La dermatomiositis juvenil (DMJ) es una enfermedad infrecuente, registrándose 3 casos por millón de niños y año1. Afecta a músculos y piel, pudiendo ocasionalmente afectar a otros órganos. Eventualmente, deriva a complicaciones en forma de contracturas y calcinosis dolorosas. La introducción de la terapia corticoidea en el tratamiento de la enfermedad ha mejorado la mortalidad2, pero la morbilidad sigue siendo importante. Por esta razón, y por los efectos secundarios de los corticoides, se proponen variaciones en el plan de tratamiento inicial, incluyendo fármacos inmunosupresores, inmunoglobulinas, hidroxicloroquina y también distintas formas de administración de la terapia corticoidea. En cualquier caso, las recomendaciones para el tratamiento todavía no están claramente establecidas y el tratamiento sigue siendo empírico.
Presentamos el caso como ejemplo de afectación cutánea, escasa afectación muscular inicial, pero aparición precoz de disfagia, que pudiera resultar ilustrativo en futuros consensos sobre la opción terapéutica inicial en la DMJ.
Caso clínicoPaciente de 12 años, que consultaba por lesiones cutáneas no migratorias en la cara, los codos, las manos, la cara interna de los muslos y las rodillas, de 2 semanas de evolución, y que había sido tratada con antihistamínicos sin mejoría. A la llegada a nuestro servicio, presentaba debilidad muscular proximal simétrica de miembros superiores que afectaba a su vida diaria. Afebril durante la evolución.
La paciente había presentado 2 neumonías a la edad de 2 años, siendo entonces los test del sudor y de Mantoux negativos; vacunación completa, sin alergias detectadas y desarrollo psicomotor normal. La madre, de la paciente afecta de fibromialgia y ptosis palpebral unilateral.
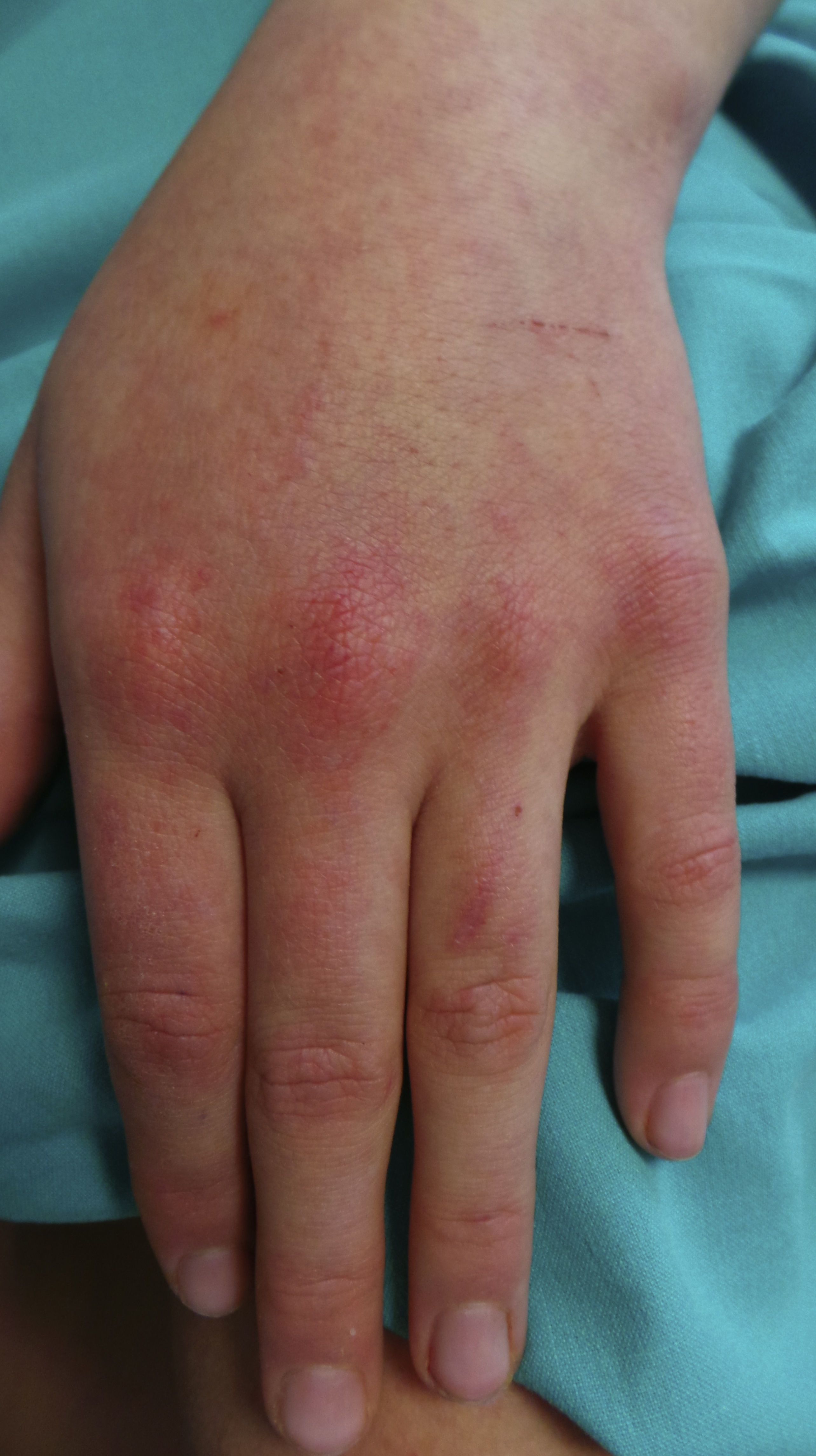
Al ingreso, el estado general estaba conservado, presentando rash heliotropo periorbicular bilateral, lesiones de poiquilodermia confluentes de predominio en las áreas de extensión de las grandes articulaciones y articulaciones interfalángicas. Además, lesiones sobreelevadas hiperqueratósicas en la cara extensora de las articulaciones interfalángicas proximales y metacarpofalángicas, codos y rodillas (pápulas de Gottron) (fig. 1). Cutis reticular en extremidades inferiores. Exploración de otros órganos y sistemas, sin hallazgos destacables.
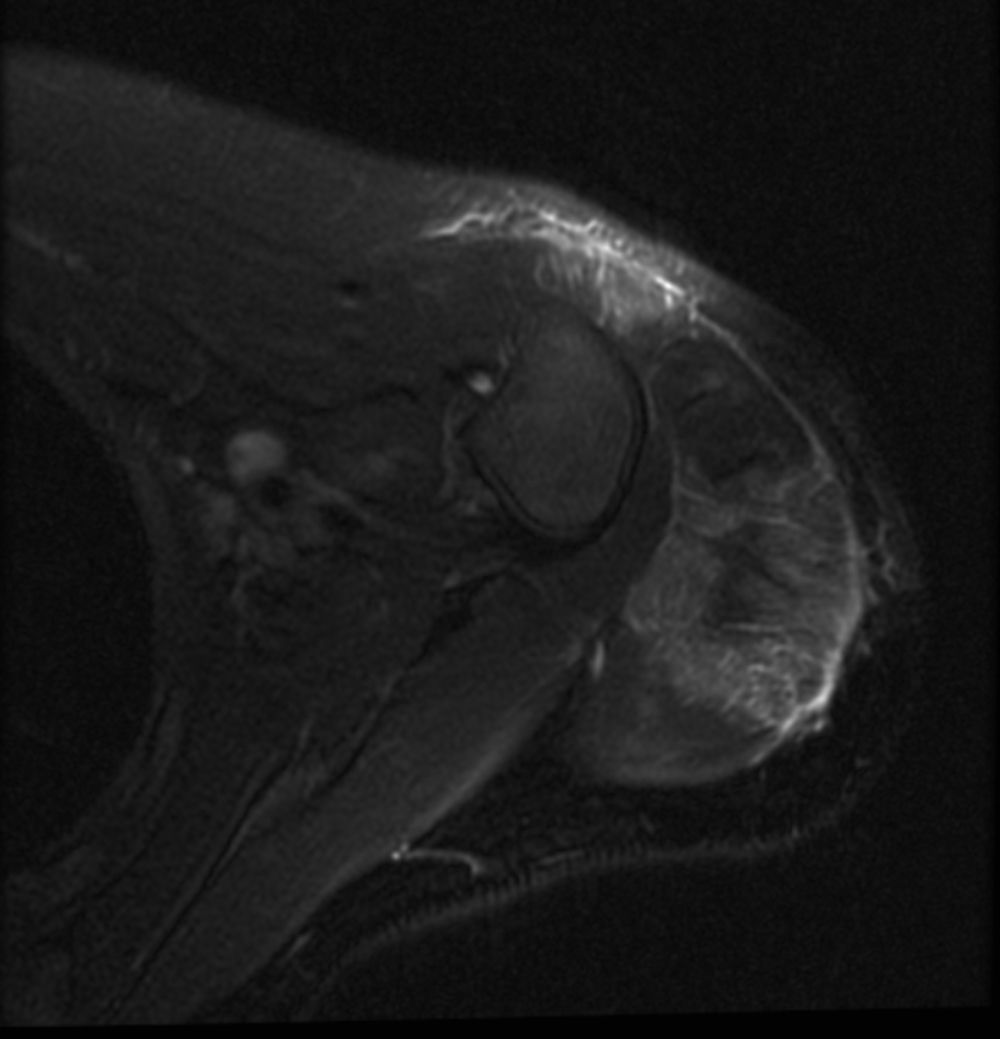
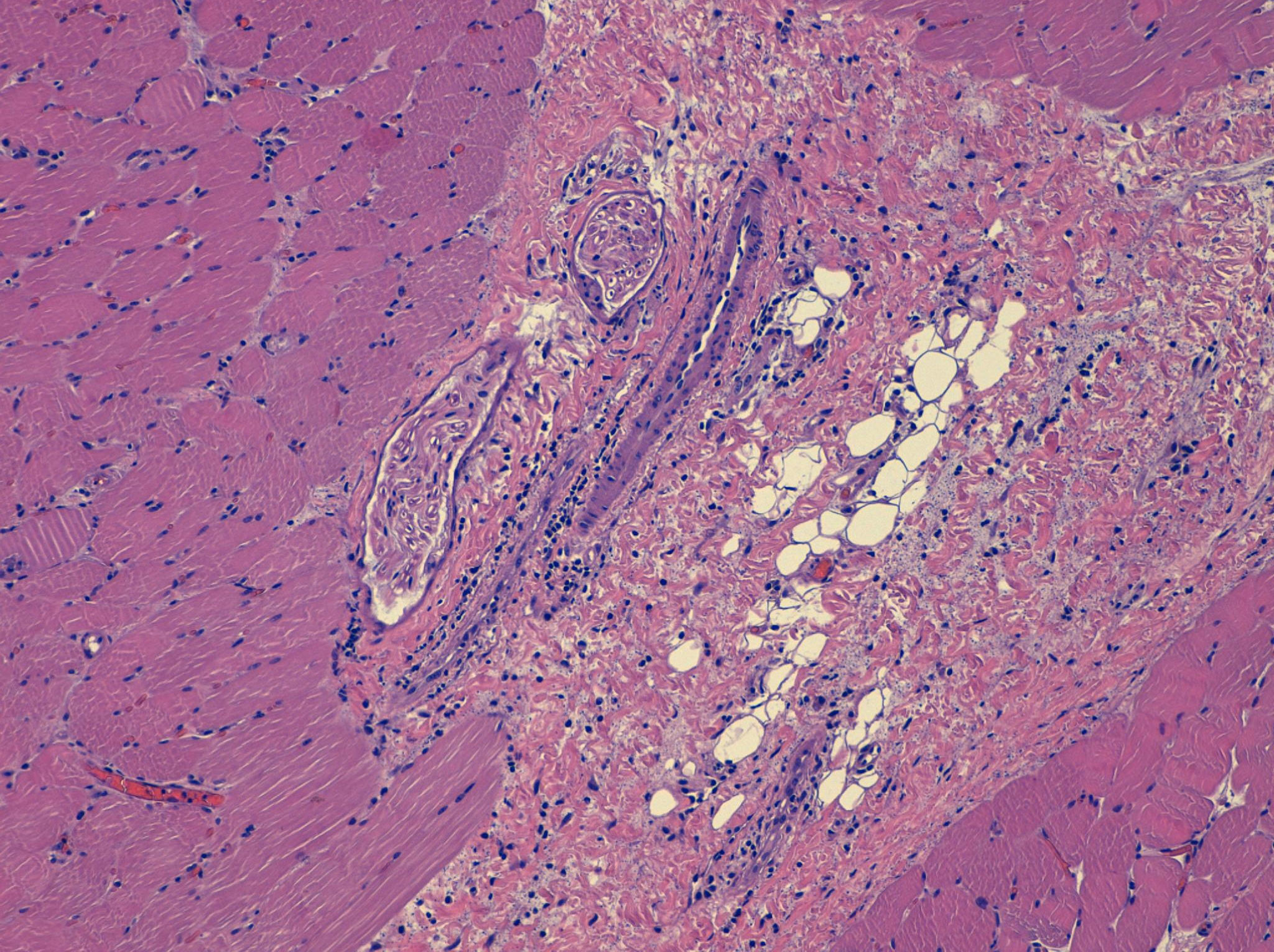
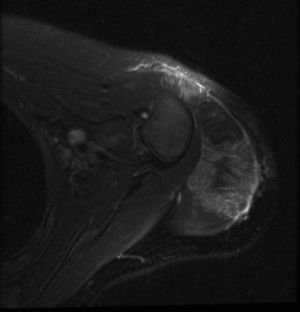
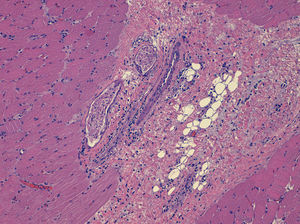
Exámenes complementarios: bioquímica plasmática: GOT 304 UI/l, GPT 188 UI/l, lactodeshidrogenasa 654 UI/l, creatincinasa: 6.469 U/l, aldolasa 30 UI/l, factor reumatoideo 10 UI/ml, IgA 150mg/dl, IgM 306mg/dl e IgG 931mg/dl. Anticuerpos antinucleares (ANA/ENAS), negativos. ANA (IFI), negativo. Anticuerpos antitransglutaminasa tisular IgA 0,3 U/ml. Serología: borrelia, brucella, citomegalovirus, virus de Epstein-Barr, virus de la inmunodeficiencia humana, virus de las hepatitis B y C, parvovirus y toxoplasma, negativas. Resto de bioquímica y hemograma, dentro de la normalidad. Se practicó una resonancia nuclear magnética muscular (fig. 2), revelando edema a nivel de ambos deltoides, predominantemente en la porción posterolateral del músculo deltoides izquierdo y en el tríceps, rl bíceps braquial y el supraespinoso. Igualmente en ambos cuádriceps y glúteos medios. Electromiografía: disminución de la amplitud distal del componente motor de los nervios perineal y axilar. No actividad espontánea muscular en reposo. Disminución de la duración media de los potenciales de unidad motora en bíceps, deltoides y cuádriceps izquierdos. La incidencia de polifasia aumentada en el deltoides y el bíceps, y algunos puntos del cuádriceps izquierdo, todo ello compatible con patrón miopático. Se obtuvo una muestra para biopsia muscular (fig. 3) guiada por resonancia del deltoides izquierdo, con finalidad pronóstica, existiendo en la zona muscular un infiltrado inflamatorio mononuclear junto con aisladas células plasmáticas en el perimisio y el epimisio, y de distribución perivascular. No se observaron signos de vasculitis ni signos de hiperplasia endotelial, ni obliteración de capilares, ni trombos de fibrina. No se identificaron áreas de necrosis ni de regeneración, ni presencia de fibras atróficas perifasciculares.
Se inició tratamiento con prednisona por vía oral 2mg/kg/día, dosis limitada por el peso, y metotrexato (MTX) 15mg/m2/dosis semanal subcutáneo, como opción terapéutica inicial para las 4 primeras semanas, considerando el efecto del MTX como reductor de la duración del tratamiento corticoideo. Presentó buena respuesta clínica inicial, con mejoría de las lesiones cutáneas, pero persistiendo debilidad en la musculatura de la cintura escapular. Una semana después, reingresó por presentar disfagia y debilidad de la musculatura proximal de la cintura pélvica. Se añadió al tratamiento inicial un pulso diario de metilprednisolona por vía intravenosa (MIV), 30mg/kg/día, dosis limitada por peso durante 3 días. Evolucionó favorablemente, con desaparición de la disfagia y mejoría de la debilidad muscular.
DiscusiónLos corticoides orales (CO) son la base en el tratamiento de la DMJ y se propugna su uso incluso en formas clínicas con afectación leve, habida cuenta de que parece que están relacionados con una menor incidencia de complicaciones futuras. De todas formas, el tratamiento continúa siendo empírico. En el último tiempo, la alternativa de asociar MTX al tratamiento corticoideo, en un intento a medio plazo de reducir las dosis y el tiempo de tratamiento de estos, parece una estrategia cada vez más aceptada3. El empleo de megadosis de MIV se reservaba para casos severos4 o ante la aparición de disfagia y afectación respiratoria.
Recientemente, el grupo de trabajo para Artritis y Reumatología Infantil Norteamericano (grupo CARRA) propone planes para el tratamiento inicial de la DMJ leve y moderada2,5, que engloban las distintas tendencias en el tratamiento, contemplando o no la administración de MIV de inicio. Esto permitirá obtener conclusiones más estandarizadas en sucesivas revisiones. La organización para ensayos Internacionales en Reumatología Pediátrica (PRINTO) también recoge un amplio número de casos con distintas opciones de tratamiento inicial y, tras analizar su evolución (incluye también casos de recaídas), concluye que el pronóstico es generalmente favorable, sin diferenciar entre las distintas opciones terapéuticas empleadas6.
En nuestro paciente, iniciamos el tratamiento con la asociación de CO y MTX. La aparición en la primera semana de disfagia a sólidos, independientemente de haberse objetivado mejoría de las lesiones cutáneas y sin empeoramiento de la debilidad muscular, nos llevó a administrar MIV en días consecutivos, produciéndose en breve una mejoría y la resolución de la disfagia.
Seguramente, serán necesarios más casos y más estudios para decidir la opción de tratamiento inicial bien con corticoides por vía oral y MTX, o asociando de inicio MIV, incluso gammaglobulinas, independientemente del grado de afectación y de la existencia o no de afectación digestiva y/o respiratoria en el momento inicial. De la experiencia de nuestro caso se desprende que la asociación de corticoides por vía oral y MTX, incluso con diagnóstico a los pocos días de iniciada la sintomatología y afectación leve-moderada, no resultó eficaz en la prevención de aparición de disfagia. Queda por conocer si hubiera sido mejor opción de tratamiento inicial la asociación CO, MTX, MIV (u otras) respecto de la prevención de aparición de la disfagia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.