Las quemaduras solares, la inmunodepresión, el fotoenvejecimiento y la fotocarcinogénesis son algunos de los efectos adversos más importantes de la radiación solar en el ser humano. Los niños son un grupo poblacional de especial vulnerabilidad debido a que en ellos la exposición solar tiene efectos biológicos más pronunciados en comparación con los adultos. Por otro lado, la infancia es un periodo crítico para promover el desarrollo de fotodaño y fotocarcinogénesis en etapas más tardías de la vida si no se ponen las medidas adecuadas, ya que se estima que entre los 18 y 20 años de edad se recibe del 40-50% de la exposición acumulativa a la radiación ultravioleta hasta la edad de 60 años. La estrategia más importante para la fotoprotección de los niños son las modificaciones de comportamiento y hábitos relacionados con la exposición al sol a todos los niveles (colegio, sociedad, familia, etc.). El recurso de la sombra, la reducción del tiempo global de exposición al sol y la protección física (ropa, sombreros y gafas de sol) representan las mejores y menos costosas estrategias de fotoprotección. Los fotoprotectores deben incorporarse a la rutina diaria de los niños, de la misma manera que los adultos, y deben cumplir una serie de requisitos que los hagan eficaces, seguros y comprometidos con el medio ambiente.
Sunburn, immunodepression, photoaging, and photocarcinogenesis, are some of the most significant adverse effects of solar radiation in humans. Children are population group of special vulnerability, due to the fact that exposure to the sun has more pronounced biological effects compared to adults. Furthermore, childhood is a critical period for promoting the development of photo damage and photocarcinogenesis in the later stages of life if adequate measures at not put into place. This is because it is estimated that between 18 and 20 years of age is when 40% to 50% of the accumulative exposure to ultraviolet radiation up to 60 years of age is received. The most important strategy for the photoprotection of children is changes in behaviour and habits associated with exposure to the sun at all levels (school, society, family, etc.). Resorting to the shade, reduction in overall time of exposure to the sun, and physical protection (clothes, hats, and sunglasses) are the best and least costly photoprotection strategies. The photoprotectors must be incorporated into the daily routine of children in the same way as adults, and must complete a series of requirements in order to make them effective, safe, and in line with the environment.
El sol es una gran fuente de energía que hace posible la vida en nuestro planeta. Pero la acción de la radiación solar en el ser humano posee efectos que influyen de forma importante en su salud.
Las quemaduras solares1, fotosensibilidad, fotodermatosis, inmunodepresión, el fotoenvejecimiento y la fotocarcinogénesis son algunos de los efectos adversos más importantes. De acuerdo con la OMS, el cáncer cutáneo es el tipo de cáncer más frecuente en el mundo y la incidencia de melanoma se está incrementando a mayor velocidad que cualquier otra neoplasia maligna.
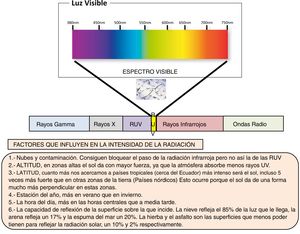
A la superficie terrestre2 llega únicamente una parte del amplio espectro de las radiaciones electromagnéticas que proceden del sol (fig. 1). Cerca de un 5% corresponde a los rayos UVA y el 0,5% son UVB. La mayor parte de la radiación que nos llega desde el sol forma parte de la radiación infrarroja (IR). Por último, la radiación visible cada vez adquiere más protagonismo, sobre todo el componente de alta intensidad o luz azul presente en los dispositivos electrónicos.
Espectro electromagnético, desde la radiación de menor longitud de onda, como los rayos gamma y los rayos x, pasando por la radiación ultravioleta, la luz visible y la radiación infrarroja, hasta las ondas electromagnéticas de mayor longitud de onda, como son las ondas de radio. Las radiaciones electromagnéticas que proceden del sol y llegan a la tierra son las radiaciones ultravioletas UVA y UVB, la radiación infrarroja y la luz visible. Resumen de los factores que influyen en la intensidad de la radiación.
La RUV de la luz solar se compone de radiación UVA (315-400 nm), UVB (280-315 nm) y UVC (100-280 nm), en función de la longitud de onda. Ya que la capa de ozono estratosférico bloquea completamente la radiación UVC y las longitudes de onda por debajo de 295 nm, las principales RUV que llegan a la superficie de la Tierra son UVA y UVB.
Entre el 5-10% de la RUV que alcanza la superficie terrestre son radiaciones de energía muy elevada. Atraviesan la epidermis y una parte de la dermis (solo 10%), pero no consiguen llegar a capas tan profundas como la UVA.
El 90-95% de la RUV que alcanza la superficie terrestre son radiaciones de energía inferior a las UVB, pero penetran más profundamente en la dermis (un 50%). Se dividen en UVA corta o II (320-340 nm) y UVA larga o I (340-400 nm). No se filtran por el cristal, sufren poca fluctuación temporal y no se afectan apenas por la altitud ni por las condiciones atmosféricas.
La intensidad de la radiación varía en función de diferentes factores (fig. 1) y se mide con el Índice de Radiación Ultravioleta (UVI)3 que puede consultarse habitualmente en la Agencia Estatal de Meteorología (AEMET) o incluso utilizar aplicaciones móviles como UVI Mate que no sólo indica el índice de radiación solar del lugar indicado, sino que realiza un pronóstico por horas y explica cuáles podrían ser las consecuencias de las quemaduras, con una alarma disponible que avisa de las horas a las que se debe reaplicar la protección solar.
Efectos y consecuencias de la radiación solar en los niñosLos efectos de la radiación solar en la piel son ampliamente conocidos (tabla 1) pero en la piel de los niños4 tiene efectos biológicos más pronunciados en comparación con los adultos5 y los convierte en un grupo poblacional de especial vulnerabilidad.
- •
La piel de los niños, particularmente hasta los tres años, tiene una concentración más baja de melanina protectora y un estrato córneo más delgado6 lo que permite a la RUV penetrar más profundamente, promoviendo la fotoinmunosupresión.
- •
La capa de células basales es relativamente rica en células madre, que son susceptibles a mutaciones inducidas por la RUV.
- •
Suelen desarrollar quemaduras solares más fácilmente que los adultos al tener la piel más delgada, con una mayor tasa de absorción percutánea y de pérdida transepidérmica de agua.
Efectos de la radiación solar en la piel
| Bronceado |
| En un primer momento se consideró el bronceado un factor de protección solar equivalente a un 3 o 7. Sin embargo, se ha descubierto que la melanina puede ser cancerígena al contribuir a la formación de dímeros ciclobutánicos de pirimidina mutagénicos (DPM) formados a partir de las bases del ADN timina o citosina por reacción fotoquímica, horas después de la exposición solar. Se demostró además que la feomelanina (la que da los fototipos bajos, rubios y pelirrojos) era un generador más potente de formación de DPM que la eumelanina (la que produce fototipos altos, morenos). |
| Quemadura |
| La exposición intensiva intermitente a los RUV en la infancia y la adolescencia que conduce a quemaduras solares es un factor de riesgo conocido para el carcinoma basocelular y el melanoma maligno y, de hecho, los datos epidemiológicos indican que un historial de cinco episodios de quemaduras solares por década aumenta el riesgo de melanoma aproximadamente tres veces. |
| Fotoenvejecimiento |
| Se estima que el 90% de los cambios cutáneos asociados a la edad son consecuencia de la RUV crónicamente recibida, en particular, por su acción sobre el ADN celular apareciendo mutaciones en genes reguladores como el p53. Los cambios más importantes del fotoenvejecimiento se producen en la dermis, y los fibroblastos parecen ser las células clave en todos estos cambios dérmicos. |
| Cáncer cutáneo melanoma y no melanoma. Lesiones precancerosas (queratosis actínicas) |
| Los RUV son mayormente absorbidos en la epidermis por el ADN nuclear e inducen la formación de DPM. Los queratinocitos disponen de los mecanismos necesarios para reparar este daño, pero si lo hacen de forma incompleta aparecen mutaciones. Si las alteraciones producidas en el genoma son importantes, la proteína p53, cuya síntesis aumenta con la RUV, y sus proteínas asociadas inducen la apoptosis de los queratinocitos irradiados. Cuando la mutación inducida por la RUV se produce en p53 se pierde el control del genoma, produciendo la aparición de queratosis actínicas, carcinomas espinocelulares o basocelulares. |
| Inmunosupresión |
| Supresión de la respuesta inmunológica, que indirectamente promueve la carcinogénesis. Existe una mayor tendencia al desarrollo de infecciones oportunistas, como la infección por herpes. |
Por otro lado, la exposición a RUV durante la infancia es un periodo crítico para promover el desarrollo de fotodaño y fotocarcinogénesis en etapas más tardías de la vida7.
Un metaanálisis de 51 estudios concluyó que el tener una quemadura solar durante la infancia casi duplica el riesgo de desarrollar melanoma cutáneo en adultos8.
Los estudios hechos en inmigrantes a Australia mostraron que mudarse dentro de los primeros 10 años de vida a regiones con RUV más intensa resulta en un riesgo elevado de desarrollar cáncer de piel, a niveles similares de los nacidos en Australia9.
Entre los usuarios de cabinas de bronceado, se observó un mayor riesgo de desarrollar carcinoma basocelular en aquellos que comenzaron a usarlas en la primera y segunda década de la vida, en comparación con los que comenzaron entre los 25 y los 35 años10.
Se ha calculado que el uso regular de protector solar durante los primeros 18 años de vida reduciría la incidencia de carcinomas cutáneos de células escamosas en un 78%11.
Según una revisión de 29 estudios de Australia, Europa, Japón, México, el Reino Unido y los Estados Unidos, los niños y adolescentes pasan un promedio de hora y media a cinco horas al aire libre al día12. Se estima que entre los 18 y 20 años de edad, todos habrán recibido del 40% al 50% de su exposición acumulativa a RUV hasta la edad de 60 años.
Varias publicaciones en niños han demostrado que el uso de protectores solares puede prevenir el desarrollo de nevus melanocíticos, lo que está fuertemente asociado con el desarrollo de melanoma cutáneo13.
Medidas de fotoprotecciónLa estrategia más importante para la fotoprotección14 de los niños son las modificaciones de comportamiento y hábitos relacionados con la exposición al sol a todos los niveles (colegio, sociedad, familia, etc.). El recurso de la sombra, la reducción del tiempo global de exposición al sol, especialmente en las horas del mediodía (12:00 a 16:00 horas) y la protección física (ropa, sombreros y gafas de sol) representan las mejores y menos costosas estrategias de fotoprotección. El protector solar debe incorporarse a la rutina diaria de los niños de la misma manera que los adultos, con la puntualización de que el uso de agentes protectores solares está destinado a minimizar los daños de la RUV en la piel pero no debe considerarse como un medio para aumentar la duración de la exposición al sol.
Fotoprotección física o de barrera (ropa, sombreros y gafas de sol)Varios estudios15 han demostrado que llevar ropa protectora puede disminuir el número de nevus melanocíticos adquiridos. Sin embargo, no todos los tejidos proporcionan una adecuada fotoprotección. La protección UV proporcionada por la ropa (FPU) depende del tipo y la densidad del tejido, el color, el diseño y los procedimientos de acabado de fábrica. De este modo, la presencia de tintes, sobre todo los de color oscuro, en una ropa gruesa aumenta de tres a cinco veces el grado de protección de un tejido. Además, el FPU de la ropa está influido por el encogimiento, el estiramiento y el grado de humedad de las fibras, así como el número de lavados. La licra y el elastano son los tejidos que tienen un FPU superior a 50 o más alto, seguido del plástico, nailon y poliéster.
¿Pero es la ropa con FPU específico superior a la ropa normal?Existen escasos estudios16 que comparen la fotoprotección de la ropa normal con la de la ropa fotoprotectora. En general esta última está diseñada para ser más ligera y transpirable lo que la convierte en la opción ideal en verano y en actividades físicas al aire libre. Si bien ciertas prendas de vestir normales, como los pantalones vaqueros, proporcionan una UPF alta, no son prácticas para las actividades deportivas.
Los sombreros y las gorras proporcionan una buena pantalla física de fotoprotección para el rostro y el cuello. Alas pequeñas, menores de 2,5 cm, proporcionan escasa protección y sólo en algunas áreas faciales; mientras que alas anchas, mayores de 7,5 cm, protegen la cara, pabellones auriculares y el cuello.
Las gafas de sol protegen los ojos y áreas perioculares de los efectos dañinos de la RUV. Los pacientes deben tener en cuenta que las gafas de sol más oscuras no necesariamente proporcionan una protección UV ocular superior, ya que éstas pueden provocar una mayor dilatación de las pupilas y una mayor exposición a los RUV.
Agentes fotoprotectores (cremas solares)Los protectores solares17 funcionan al contener un ingrediente activo que absorbe la radiación solar en el rango de 290 a 400 nm. En la mayoría de los países, estos ingredientes activos están regulados como cosméticos, sin embargo, en Estados Unidos, Canadá y Australia, los protectores solares comerciales se consideran medicamentos de venta libre. En los Estados Unidos, la Food and Drug Administration (FDA) regula los ingredientes activos de los productos de protección solar, determina los métodos de prueba y dicta los requisitos de etiquetado. Actualmente, hay 16 filtros solares aprobados en Estados Unidos18 (tabla 2), en comparación con al menos 34 en Australia y 26 en la Unión Europea.
Categorías de los filtros solares según la FDA
| Categoría I GRASE |
| Óxido de zinc y óxido de titanio. |
| Categoría II No GRASE |
| Ácido paraaminobenzoico (PABA) y salicilato de trolamina. Han sido propuestos para su prohibición inmediata. |
| Categoría III. Datos de seguridad insuficientes para determinar el estado. Actualmente, la FDA está buscando datos de seguridad adicionales, aunque en este momento no los considera inseguros y pueden seguir utilizándose. |
| Cinoxato, dioxibenzona, ensulizol, homosalato, meradimato, octinoxato, octisalato, octocrileno, padimato O, sulisobenzona, oxibenzona y avobenzona. |
GRASE: generally recognized as safe and effective.
Es importante que los médicos interpreten correctamente la terminología de los protectores solares e informen sobre esto a sus pacientes para garantizar que obtengan la protección que necesitan (tabla 3).
Nomenclatura específica de los fotoprotectores solares
| Factor de protección solar (PFS) |
| Es una medida de laboratorio de la eficacia del protector solar que se basa en el eritema. Es una medida de protección UVB. Se define como la proporción entre la menor cantidad de RUV requerida para producir un mínimo eritema en la piel protegida con protector solar (dosis eritematógena mínima, DEM) y la requerida para producir el mismo eritema en la piel sin protección. No está relacionado con la duración de la exposición a los RUV. La relación entre la protección FPS y UVB no es lineal: un FPS del 15 bloquea el 93% de los rayos UVB, un FPS de 30 el 97% y uno de 50 el 98% de los rayos UVB. La dosis DEM a UVB en niños es similar a la de los adultos. |
| Factor de protección UVA |
| En los envases, el símbolo UVA aparece rodeado por un círculo e indica que cumple la recomendación europea, que sugiere un mínimo de un 1/3 del FPS. También se expresa con cruces, y a mayor número de signos + mayor protección. |
| Fotoestabilidad |
| Es la ausencia de degradación de la molécula durante la exposición solar, lo que asegura una protección idéntica a lo largo del tiempo. La estabilidad fotoquímica es la característica más importante de un filtro UV efectivo, por dos motivos: por un lado, su descomposición, inducida por la luz, reduce su poder fotoprotector, por otro, puede provocar fenómenos de fotoalergia y fototoxicidad, debido a la interacción de productos fotodegradados con excipientes del fotoprotector, componentes de la piel, formación de nuevas moléculas con propiedades toxicológicas desconocidas... Incluso la fotoinestabilidad de un fotoprotector puede producir la formación de radicales libres que pueden tener efectos tóxicos o mutagénicos sobre las células. Los filtros minerales son fotoestables y no se degradan con la exposición solar. |
| Sustantividad o permanencia |
| Se refiere a la capacidad de un protector solar para permanecer efectivo en presencia de condiciones adversas, principalmente agua y sudor. La etiqueta «resistente al agua» (40 min) o «muy resistente al agua» (80 min) se proporciona para reflejar las pruebas reales de resistencia al agua que deben realizarse. La resistencia al sudor se mide antes y después de 30 minutos de hipersudoración en una sauna. |
| Texturas |
| El vehículo del protector solar es crítico para su eficacia y absorción. La formulación de un protector solar está determinada principalmente por el sistema emulsionante. Los productos de emulsión como lociones, cremas y cremas de gel son los más populares. El tipo de emulsión puede ser aceite en agua (O/W oil/water) (fase externa acuosa) o agua en aceite (W/O water/oil) (fase externa oleosa). A menudo se prefieren los sistemas O/W debido a su sensación más ligera en la piel y no son comedogénicos. Sin embargo, la emulsión W/O es la formulación recomendada para los protectores solares para lograr la mayor resistencia al agua. |
Los protectores solares se clasifican como «físicos» o «químicos» según su ingrediente activo.
Fotoprotectores físicos o mineralesEl ingrediente activo es un compuesto inorgánico que actúa reflejando o dispersando físicamente la RUV. Los más comunes utilizados actualmente son el óxido de zinc y el dióxido de titanio19, que ofrecen protección amplia frente a los rayos UVA y UVB y son menos propensos a causar irritación, haciéndolos más adecuados para pieles sensibles. Con nuevos materiales de revestimiento innovadores, la reducción nanométrica del tamaño de las partículas (partículas individuales con un diámetro <100 nm) y una formulación hábil que implica el uso de óxidos de hierro, en este momento es posible crear productos que se mezclan más fácilmente con la piel, con una estética atractiva y con los beneficios de la protección mineral. A pesar de su reducido tamaño, estas nanopartículas no penetran a través de la piel sana intacta20 y se limitan principalmente al estrato córneo. Por otro lado, los estudios de toxicidad que utilizaron la administración subcutánea e intravenosa mostraron una baja toxicidad general.
Fotoprotectores químicos u orgánicosEl ingrediente activo es un compuesto orgánico que funciona absorbiendo la RUV y disipando la energía como calor o luz. La mayoría absorbe la radiación UVB, algunos absorben el rango UVA2 y solo hay un protector solar orgánico aprobado por la FDA, avobenzona, que absorbe en el rango UVA1. Son los protectores solares más comunes en el mercado. Estos productos químicos incluyencinoxato, dioxibenzona, ensulizol, homosalato, meradimato, octinoxato, octisalato, octocrileno, padimato O, sulisobenzona, oxibenzona y avobenzona, generalmente formulados en diversas combinaciones.
Desafortunadamente, la creciente evidencia sugiere que existen numerosos efectos negativos asociados con el uso de protectores solares químicos, como reacciones alérgicas cutáneas, neurotoxicidad y efectos hormonales perjudiciales (tabla 4).
Controversias con los filtros solares
| Oxibenzona (se utiliza en EE. UU. desde 1978 sin efectos adversos sistémicos registrados)Efectos endocrinológicos (hormonales) adversos en peces y ratas. Sin embargo, se demostró que los años de aplicación diaria de protector solar requeridos por una mujer estadounidense promedio para alcanzar niveles sistémicos de oxibenzona iguales a los administrados a las ratas inmaduras oscilaban entre 34,6 y 277 años (inalcanzables).Efectos medioambientales:In vitro ha demostrado causar el blanqueamiento de los arrecifes de coral.Se han encontrado niveles de oxibenzona en aguas residuales ya que es difícil eliminar los filtros por las altas propiedades lipofílicas.Niveles encontrados en hígado de bacalao. |
| SulisobenzoneEfectos medioambientales. Se ha comprobado que las concentraciones dañinas de las especies marinas fueron más altas que las detectadas en el ambiente. |
| 4-metilbencilideno alcanfor (4-MBC)Niveles detectados en el pescado blanco, la cucaracha y la perca. |
| OctocrilenoNiveles detectados en el hígado de bacalao. |
| Octinoxate |
| Ethylhexyl salicylate |
Bioacumulación: los niveles de productos químicos se vuelven más altos en los organismos con el tiempo a través de la exposición a sus entornos; biomagnificación: los niveles químicos se vuelven más altos y más concentrados a medida que uno avanza en la cadena alimentaria.
Por otro lado, podrían representar un peligro para el medio ambiente21,22 (sobre todo para organismos marinos) e incluso entrar en la cadena alimentaria humana.
En 2018, el estado de Hawái firmó un proyecto de ley que prohíbe dos de los agentes químicos de protección solar más populares (oxibenzona y octinoxato) debido a su impacto perjudicial en los arrecifes de coral. Desde entonces, ciudades como Miami Beach y Florida Keys han propuesto una legislación similar.
En 2014, las benzofenonas fueron nombradas «alergenos del año» por la Sociedad Americana de Dermatitis de Contacto23. De todos los filtros UV, son la causa más común de fotoalergia y reacciones de alergia de contacto (de los pacientes que presentan una alergia al protector solar, el 70.2% tuvo una reacción positiva a la prueba de parche a oxibenzona).
Dados los altos estándares que deben cumplir los protectores solares, se han desarrollado nuevos compuestos y combinaciones24 en un esfuerzo por prevenir la fotodegradación, proporcionar protección de amplio espectro y seguir los límites máximos de filtro de la FDA dentro de los protectores solares. Un ejemplo de esto es la adición de octocrileno para prevenir la destrucción del compuesto fotosensible avobenzona o el desarrollo en la última década de ecamsule (Mexoryl SX®)un filtro químico apto para pieles sensibles, siendo el filtro idóneo para fórmulas específicas de niños.
Otros agentes tópicos protectoresSe ha encontrado que los protectores solares que contienen antioxidantes tópicos25 reducen la producción de especies reactivas de oxígeno (reactive oxygen species, ROS), citocinas y disminuyen la expresión de metaloproteinasas, tras la exposición a la luz UV y visible, siendo una combinación superior a la utilización aislada del protector solar. Incluso han demostrado proteger la piel de los efectos de la contaminación ambiental. Sin embargo, los antioxidantes tópicos están limitados por su difusión en la epidermis y su estabilidad. La incorporación de antioxidantes estabilizados a los protectores solares ha ganado popularidad y entre los más utilizados destacan: vitamina C, quercetina, aloe vera, silimarina, cromano (benzodihy dropyran), extracto de té verde, ginseng y extracto de Polypodium leucotomos, entre otros.
Las fotoliasas26 son enzimas que tienen la propiedad de reparar los dímeros de pirimidina mutagénicos (DPM). Son enzimas de origen natural que se encuentran en bacterias, plantas y animales que experimentan una alta exposición a los RUV, pero están ausentes en humanos y otros mamíferos placentarios. Reparan el ADN en presencia de flavonoides, que actúan como cromóforos UV. Se utilizan fotoliasas encapsuladas en liposomas para mejorar su penetración a través del estrato córneo, combinadas con antioxidantes (efecto sinérgico) y filtros orgánicos.
Fotoprotectores oralesVarios estudios han demostrado que los agentes administrados por vía oral son útiles para reducir el fotodaño, pero aún se necesitan estudios más grandes para confirmar su eficacia (tabla 5)27,28. Actualmente complementarían a las medidas anteriores pero no los sustituirían.
Fotoprotectores orales
| Extracto de Polypodium leucotomos |
| Deriva de una planta de helecho nativa de América Central y del Sur.Se ha demostrado que tiene propiedades antioxidantes y antiinflamatorias. Reduce la expresión de la ciclooxigenasa-2 inducida por los rayos UV, mutaciones del gen supresor de p53 y formación de DPM e infiltrado inflamatorio en modelos animales.Los estudios en humanos han demostrado que aumenta la dosis de UV requerida para el oscurecimiento inmediato del pigmento, la dosis mínima de eritema y la dosis fototóxica mínima.Previene la erupción polimorfa lumínica, la urticaria solar y otras fotodermatosis.No se han encontrado efectos adversos significativos del extracto oral de P. leucotomos.En los niños se ha utilizado en patologías como la dermatitis atópica o infecciones de repetición de vías respiratorias altas con buen perfil de seguridad. |
| Nicotinamida |
| En los queratinocitos humanos bloquea el efecto inhibidor de los rayos UV sobre la producción de trifosfato de adenosina, mejora la reparación del ADN y disminuye la formación de DPM.En un ensayo clínico de fase ii, sujetos con piel dañada por el sol que tomaron 500 mg una o dos veces al día tenía 29% y 35%, respectivamente, menos queratosis actínicas a los cuatro meses.Un ensayo de fase iii demostró que la nicotinamida podría ser beneficiosa como quimioprevención en sujetos con antecedentes de dos o más cánceres de piel no melanoma. Los sujetos que recibieron nicotinamida 500 mg dos veces al día tuvieron tasas 23% más bajas de nuevos cánceres de piel no melanoma y 11% menos de queratosis actínica en comparación con placebo a los 12 meses. |
| Afamelanotide |
| Promueve la síntesis de melanina (eumelanina) sin el daño celular inducido por los rayos UV que ocurre con la exposición a los RUV.Se ha encontrado que es fotoprotector en pacientes con protoporfiria eritropoyética y urticaria solar al estimular la melanogénesis y actuar como antioxidante.En ensayos de fase ii y fase iii en Europa y Estados Unidos, a los pacientes con protoporfiria eritropoyética se les administraron 16 mg por vía subcutánea cada 60 días; tenían una mejor calidad de vida y períodos sin dolor más largos después de la exposición al sol. |
Se han llevado a cabo innumerables campañas para mejorar el conocimiento en este terreno y de esta forma aumentar la adherencia a prácticas saludables de fotoexposición, sin embargo, el conocimiento29 no siempre va unido al establecimiento de rutinas adecuadas.
En uno de los estudios30 realizado a un mayor número de estudiantes (887 estudiantes suizos) se comprobó que el conocimiento en fotoprotección y riesgos de exposición solar era adecuado, no obstante, las prácticas no se llevaban a cabo. En la mayoría de los casos lo achacaban al olvido, por no mencionar su actitud positiva hacia el bronceado31.
Los estudios concluyen que en general el grupo poblacional de los adolescentes, al igual que ocurre con el alcohol y las drogas, conoce los riesgos, pero continúa exponiéndose al sol.
Los bebés y los niños más pequeños dependen más de las creencias y actitudes de sus padres32. El uso de protectores solares en los padres es predictivo del uso en sus hijos y una actitud positiva hacia el bronceado está inversamente asociado a las medidas de protección solar tomadas para los niños. Pero incluso cuando se llega a aplicar el protector solar, la administración es inadecuada, con un grosor medio de 0,48 mg/cm2, menos de una cuarta parte de la cantidad utilizada durante las pruebas de laboratorio de las cremas solares (2 mg/cm2), lo que indica que el FPS en uso es menor de un cuarto del FPS en la etiqueta33.
Campañas de fotoprotección y creación de distintivos específicosLos programas escolares son clave para mejorar el comportamiento respecto a la exposición solar. Programas educativos como SunSmart School34 en Australia, SunWise en los Estados Unidos o SolSano35 en España han logrado mejorar los conocimientos, las actitudes y sobre todo las prácticas de fotoprotección de los escolares, así como reducir las quemaduras solares en la población diana. Además, han demostrado ser las medidas más costoeficientes.
La OMS anima a los gobiernos a desarrollar políticas de fotoprotección (relativas al currículum, gestión de sombras, horarios de actividades al aire libre, uniforme escolar, uso de gorras, gafas de sol y cremas fotoprotectoras) para llevar a cabo en actividades en el exterior cuando el UVI es mayor o igual a tres. Asimismo, recomienda crear sistemas de evaluación con un reconocimiento público de aquellos centros con medidas adecuadas, para motivar a los centros escolares a promover la fotoprotección. La certificación en fotoprotección se ha iniciado en el ámbito escolar en países como Australia, Nueva Zelanda, los Estados Unidos y Alemania con muy buena acogida y excelentes resultados. El distintivo Soludable es el primer reconocimiento de fotoprotección escolar que se desarrolla en nuestro país. Se trata de un modelo de certificación que identifica aquellos centros educativos que promueven activamente políticas y prácticas de protección solar e involucran a toda la comunidad educativa.
Vitamina D y fotoprotecciónExiste la preocupación constante de que el uso de protector solar podría conducir al déficit de vitamina D (VD). Sin embargo, se ha comprobado que la exposición al sol suberitemal con FPS 30 aplicado de la manera habitual, permite obtener niveles plasmáticos de VD similares a los logrados sin fotoprotección en adultos sanos. La cantidad de exposición al sol necesaria para sintetizar la VD adecuada depende del tipo de piel (fototipo), la hora del día, el mes del año y la latitud. La duración necesaria en un individuo con piel oscura es aproximadamente 10 veces mayor que en individuos de piel clara. Se ha sugerido en diferentes estudios36,37 que la exposición a la luz solar durante cinco minutos a cino horas por día (dependiendo de los factores mencionados anteriormente) puede ser suficiente para sintetizar nuestro requerimiento diario de vitamina D.
Por otro lado, un estudio piloto38 mostró que altas dosis de vitamina D3 oral (200.000 UI colecalciferol) son beneficiosas para atenuar la respuesta a las quemaduras solares, probablemente por la regulación positiva de la expresión génica en la piel de la arginasa-1, que es antiinflamatoria.
Luz azul o luz visible de alta intensidadLa luz está constituida por partículas electromagnéticas que se desplazan en ondas de longitud e intensidad variables. El ojo humano solamente es sensible a una parte limitada del espectro, lo que denominamos luz visible y vemos como color. Los colores de las ondas más cortas, como el azul, corresponden a ondas de mayor intensidad energética.
Cada vez es más habitual el uso de dispositivos electrónicos por parte de niños de todas las edades, desde los más pequeños hasta los adolescentes. Ordenadores, tablets y móviles se han colado en su vida habitual, tanto en el terreno académico como de diversión.
El hecho de que la luz azul pueda afectar nuestra salud está más que documentado en la literatura científica (tabla 6)39,40 y deberemos usar fotoprotectores específicos.
Efectos de la luz azul o luz visible de alta intensidad (390-600 nm)
| Puede contribuir al daño retiniano y posiblemente conducir a DMAE (degeneración macular relacionada con la edad).Una baja densidad de pigmento macular puede representar un factor de riesgo para la DMAE al permitir un mayor daño por luz azul.Tanto exposiciones breves pero intensas a la luz, como la exposición más prolongada pero menos intensa puede ocasionar estos efectos. |
| Genera niveles elevados de estrés y alteración del ritmo circadiano con empeoramiento de la calidad del sueño.Se ha demostrado que los «verificadores constantes» (correos electrónicos, mensajes de texto y cuentas de medios sociales) tienen niveles de estrés más elevados que las personas que no tienen una interacción tan frecuente con la tecnología.Aumento del apetito y la resistencia insulínica.Mayor riesgo de desarrollar diabetes y obesidad. |
| Dificultad en la reparación del ADN y eliminación del daño oxidativo.Exposiciones incluso menores de una hora pueden ocasionar un aumento en la generación de ROS en las células, con el consiguiente daño citotóxico de apoptosis y necrosis.Aumento del fotoenvejecimiento con el consiguiente aumento del riesgo de cáncer de piel.Los fibroblastos dérmicos son las células más sensibles a esta radiación y las que experimentan más cambios.Alteración en la actividad de las metaloproteinasas y la disminución en la producción de colágeno.Produce una alteración en la permeabilidad de la barrera epidérmica, así como induce intensas y prolongadas hiperpigmentaciones.Ocasiona una disbiosis en relación a la flora bacteriana de la piel habitual produciendo un incremento en la proliferación de Staphylococcus aureus lo que puede ocasionar una intensificación de los síntomas en patología cutánea inflamatoria crónica, como puede ser el acné o la dermatitis atópica. |
Al igual que ocurre con los hábitos de vida saludable (comida, deporte, higiene, etc.) las buenas costumbres en fotoprotección (tabla 7) son de un valor incalculable y es prioritario inculcarlas en nuestros niños. Una sociedad con cada vez más conocimientos, exigente y concienciada con el medio ambiente ha conseguido productos de protección solar excelentes que se reinventan cada día con el objeto de mejorar su calidad.
Recomendaciones para fotoprotección infantil
| Niños > o = 6 meses |
| Utilizar medidas de fotoprotección física (ropa, sombrero y gafas).Evitar la exposición solar en las horas centrales del día (en función de la época del año).Utilizar un protector solar resistente al agua de amplio espectro (UVB, UVA, IR, luz visible) con un FPS 30 o superior, idealmente con predominio de filtros inorgánicos (óxido de zinc o dióxido de titanio). Debe tener buena fotoestabilidad, dispersabilidad y cosmética agradable, así como tecnología safe-eye (no pica en los ojos).El protector solar debe aplicarse en cantidades adecuadas (2 mg/cm2) (regla de los dos dedos por zona) cubriendo todas las superficies expuestas de la piel, prestando especial atención a áreas como las orejas, el cuello y el dorso de las manos. Debe aplicarse 10-20 minutos antes de la exposición al sol y volver a aplicarse aproximadamente cada 2-3 horas si se encuentran al aire libre.Los protectores solares en forma de crema, leche y loción son mejores para una aplicación uniforme. Se pueden utilizar las texturas en aerosol para la reaplicación del producto y se debe tener cuidado de hacerlo en un lugar ventilado para evitar la inhalación.Se deben usar protectores solares específicos para los labios.Aplicar de forma separada e independiente la crema solar con respecto a los repelentes de insectos ya que podría ocasionar un aumento de la absorción del repelente de insectos.Valorar suplementos diarios de vitamina D 400 UI y fotoprotectores orales en función de las características de cada paciente (vulnerabilidad), así como del tipo de exposición solar. |
| Niños < 6 meses |
| La mayoría de las organizaciones, como la Academia Estadounidense de Pediatría, Academia Estadounidense de Dermatología y la FDA de los Estados Unidos recomiendan mantenerlos fuera de luz solar directa como la medida de fotoprotección más apropiada. El Colegio Australiano de Dermatólogos y el Consejo de Cáncer de Australia desaconsejan exponer a los bebés menores de 12 meses al sol directo cuando los niveles de índice RUV alcanzan 3 o más. Se aconsejan medidas de fotoprotección física evitando los protectores solares en crema. |