La prevalencia del exceso de peso (obesidad y sobrepeso) se incrementa en los países desarrollados sin que las medidas preventivas se muestren lo suficientemente efectivas. El objetivo de este estudio era investigar la efectividad de la prevención y el tratamiento del exceso de peso desde la primera infancia de forma sostenida desde atención primaria de Pediatría.
Material y métodosSe compararon los IMC de 1669 pacientes de dos equipos de Pediatría, mediante cortes transversales a 4 intervalos de edad entre los 4 y 14 años, durante el trienio 2007-2009, de la localidad de Gernika-Lumo, donde uno de los cuales lleva 15 años realizando una estrategia sistemática encaminada a la prevención y seguimiento del exceso de peso.
ResultadosLas medias de IMC en este estudio fueron superiores a las de las tablas de Orbegozo de 1988, sobre todo en las edades superiores y en varones. La prevalencia del exceso de peso fue menor en la población del equipo con intervención sistemática, siendo esta significativa al final de la edad de atención pediátrica; 14 años (p=0,043).
ConclusionesEl problema del exceso de peso es de tal magnitud que las medidas encaminadas a su prevención exceden claramente el ámbito de los profesionales de la salud. Sin embargo, las intervenciones de los profesionales de la salud pueden ser efectivas para mantener un peso saludable siempre que sean realizadas de forma continuada.
The prevalence of excess weight (obesity and overweight) is increasing in developed countries, with preventive measures not shown to be sufficiently effective. The aim of this study was to investigate the effectiveness of the sustained prevention and treatment by Primary Care Paediatrics of overweight from early childhood.
Material and methodsThe BMI of 1669 patients from two Paediatric Teams, were compared using four different age intervals between 4 and 14 years during 2007-2009. One of the teams had spent 15 years carrying out a systematic strategy aimed at the prevention and monitoring of overweight.
ResultsThe BMI means in this study were higher than those shown in the 1988 Orbegozo tables, particularly in older ages and in males. The prevalence of overweight was lower in the population with the systematic intervention team, and this was significant at the end of the paediatric age, 14 years (P=.043).
ConclusionsThe overweight problem is so great that the measures aimed at their prevention are clearly beyond the scope of health professionals. However, interventions by health professionals can be effective in maintaining a healthy weight, if they are carried out on an ongoing basis.
Definida como la epidemia del siglo xxi por la Organización Mundial de la Salud (OMS), la obesidad es la enfermedad nutricional más frecuente en niños y adolescentes en los países desarrollados1.
En nuestro entorno, el estudio Paidos (1984) mostró una prevalencia de obesidad del 4,9% en niños de ambos sexos entre 6 y 15 años2. El estudio enKid (1988-2000) mostró una prevalencia de obesidad del 13,4% y de sobrepeso del 12,4%3, siendo ambas menores en nuestra comunidad (País Vasco)4. En el estudio ALADINO (2010-2011; resultados preliminares), la prevalencia entre 6 y 9,9 años utilizando las tablas de la OMS fue del 18,3% y el 26,2%, respectivamente, obteniéndose una prevalencia de exceso de peso (EP), entendida como la suma de ambas, del 44,5%5.
A fecha de hoy, la fuerte relación entre la obesidad infantojuvenil, su persistencia en la vida adulta y el aumento de factores de riesgo de enfermedad cardiovascular, metabólica, ginecológica, psiquiátrica, etc., son conocidas y avaladas por las principales guías de práctica clínica6–13.
Las intervenciones preventivas para el EP (sobrepeso más obesidad), propuestas en la guía de práctica clínica (GPC) del Ministerio de Sanidad y Política Social de España del 2010, promueven acciones en el ámbito escolar, sanitario, comunitario y familiar, dirigidas a evitar hábitos dietéticos poco saludables y promover la actividad física escolar y extraescolar14. Los resultados de los estudios citados en dicha GPC tienen un nivel de evidencia leve-moderado, limitado en muchas ocasiones al período de la intervención y con fuerzas de recomendación B y C. Solamente la lactancia materna tiene una fuerza de recomendación A. Sin embargo, la GPC del Nacional Institute for Health and Clinical Excelente concluye que las intervenciones continuadas realizadas por profesionales de atención primaria dirigidas a la dieta y/o el ejercicio físico son eficaces para el mantenimiento de un peso saludable y, pese a que algunas de ellas no logran cambios favorables en el peso, sí pueden conseguir cambios positivos en la dieta y la actividad física15.
Las intervenciones para el tratamiento del EP propuestas en la GPC española tienen asimismo fuerzas de recomendación B y C14. Las más efectivas son las medidas combinadas que se recomiendan llevar a cabo cambios a nivel de dieta, ejercicio y conducta con implicación de la familia para pérdida de peso en niños y niñas de 6 a 16 años con EP (fuerza de recomendación B)7,14–16.
ObjetivosEl objetivo de este trabajo es, en primer lugar, evaluar la magnitud del problema del EP en los pacientes en edad pediátrica correspondientes a 2 equipos de pediatría de un municipio y, en segundo lugar, evaluar la intervención realizada por solo uno de los equipos con respecto al otro en la prevención y seguimiento del paciente con EP.
Material y métodosPoblación y muestraEl municipio de Gernika-Lumo dispone de un único centro de salud (CS), del Servicio Vasco de Salud Osakidetza. Cuenta con una unidad de atención primaria de que atiende fundamentalmente a la población de la citada localidad, con 2 equipos pediátricos compuestos por pediatra y enfermera, de unos 1.200 niños cada uno de ellos, con criterios aleatorios para la asignación a cada uno de ellos. La población es fundamentalmente urbana, en un pueblo con un fuerte sector industrial y de servicios y con un sector primario que, a pesar de tener un entorno apropiado para ello, desde de los años sesenta se ha convertido en minoritario.
Uno de los equipos (E1) ha sido muy estable y ha desarrollado desde 1995 intervenciones para la prevención, tanto a nivel de comunidad como individualmente en el centro de salud, realizando un seguimiento del EP infantil (tablas 1 y 2). El otro equipo (E2) ha experimentado muchos cambios, tanto de médico (10 profesionales) como de enfermera (4) y no ha desarrollado, al menos de una forma reglada, actividad en la prevención individual o del seguimiento del EP.
Medidas instauradas en el año 1996 para la prevención del exceso de peso instauradas por parte del equipo 1, 1988
| Medidas generales | Recomendación a todas las escuelas para la suspensión de la celebración mediante contenido alimentario de los cumpleaños en el centro escolarRecomendación a los directores de las escuelas de ofrecer fruta a media mañana en lugar de cereal (galletas) al menos durante 2 días a la semana |
| Medidas particulares (sistemáticas en el equipo 1) | 1. Adecuación y recomendación del cumplimiento del horario familiar de las comidas |
| 2. Recomendación para realizar 5 comidas al día | |
| 3. Subrayado de la importancia del desayuno y consejo para ofrecer un lácteo, cereal y una pieza de fruta | |
| 4. Recomendación para no emplear ningún alimento como premio al niño | |
| 5. Suspensión de toda ingesta fuera de las 5 comidas recomendadas | |
| 6. Recomendación para ofrecer agua para beber y suspender las bebidas gaseosas y zumos envasados | |
| 7. Recomendación para ejercicio deportivo | |
| 8. Recomendación para desplazamiento a pie en vez de en vehículo motorizado «La vida andando» | |
| 9. Limitación del tiempo dedicado a ver la televisión a menos de 2 h al día los días lectivos y menos de 4 h los festivos | |
| 10. Refuerzo de las medidas adoptadas con anterioridad: promoción de la lactancia materna, postergación hasta los 6 meses de la introducción de alimentación sólida…. |
Medidas instauradas en el año 1996 para el seguimiento del exceso de peso instauradas por parte del equipo 1
| 1. Consulta de enfermería con cadencia variable según grado de SP/OB, edad de comienzo y evolución en la que se subrayan los puntos citados y se monitorizan los datos antropométricos |
| 2. Consulta de pediatría con cadencia variable según los mismos parámetros con tendencia a una consulta por 2 de la enfermería de pediatría |
| 3. Recogida de presión arterial anual |
| 4. Realización de una analítica sanguínea con lipidograma (única en caso de normalidad) en casos de obesidad seria, antecedentes familiares de alteraciones lipídicas, hipertensión o evolución no favorable |
| 5. Derivación a consulta de Endocrinología Infantil en caso de obesidad seria con mala evolución |
| 6. Derivación a Unidad de Psiquiatría Infantil en caso de sospechar o presentar trastorno psiquiátrico concomitante |
La tabla 3 recoge el número y el porcentaje de niños que acudieron a las revisiones del Plan de Salud Infantil17 correspondientes a los 4, 6, 10 y 14 años con respecto a la población total de las citadas edades adscrita a cada uno de los equipos durante el trienio 2007-2009.
Población correspondiente a cada uno de los cupos de Pediatría, por grupos de edad correspondientes a las revisiones y muestra del estudio o población pediátrica atendida entre 2007 y 2009
| Edad | Equipo 1 | Equipo 2 | pa | ||||
| Población | Muestra | % | Población | Muestra | % | ||
| 4 años | 293 | 262 | 89,4% | 281 | 211 | 75,1% | 0,161 |
| 6 años | 283 | 259 | 91,5% | 281 | 226 | 80,4% | 0,297 |
| 10 años | 251 | 224 | 89,2% | 236 | 176 | 74,6% | 0,185 |
| 14 años | 230 | 176 | 76,5% | 213 | 134 | 62,9% | 0,188 |
| Total | 1057 | 921 | 87,1% | 1011 | 747 | 73,9% | 0,012 |
El estudio pretendía la evaluación de la efectividad de la intervención sistemática preventiva y de seguimiento del EP en una de las consultas de pediatría, comparando los resultados con los de otra consulta en el mismo municipio sin intervención sistemática. La información se obtuvo mediante cortes transversales correspondientes a los datos antropométricos peso y talla de las citadas revisiones durante el trienio 2007-2009. Es por ello que el diseño de este estudio se corresponde con un estudio transversal.
Variables de estudioSe solicitaron al servicio informático de Osakidetza-Servicio Vasco de Salud los datos antropométricos antes citados, además del equipo de Pediatría al que está adscrito, sexo, edad de nacimiento y fecha de registro de las mediciones del trienio 2007-2009. No se disponía de datos de los pacientes de 14 años, por lo que estos se obtuvieron de forma manual. Se comprobó la estabilidad de la muestra, constatándose la ausencia de trasiego entre equipos en el período analizado.
Para la realización de las mediciones se emplearon 2 pesos-tallímetros de la marca Añó-Sayol idénticos, calibrados semanalmente por el personal de la consulta y anualmente por personal de mantenimiento de la organización sanitaria. Para la realización de las medidas antropométricas, el paciente estaba descalzo, en ropa interior, en bipedestación y coincidiendo su línea media sagital con la línea media del tallímetro.
Los datos a cotejar fueron los obtenidos en las revisiones del Plan de Salud Infantil17 correspondientes a las edades de 4, 6, 10 y 14 años. Al no ser fechas coincidentes, en gran cantidad de casos se habilitaron unos criterios de inclusión etaria:
- 1.
Revisión de 4 años, criterio de inclusión edad entre 3,5 y 4,5 años.
- 2.
Revisión de 6 años, entre 5,0 y 6,9 años.
- 3.
Revisión de 10 años, entre 9,0 y 10,9 años.
- 4.
Revisión de 14 años, entre 13,0 y 14,9 años.
Se excluyó a los niños afectos de enfermedad crónica congénita o adquirida en período perinatal o posterior, que pudiera influir en la evolución de peso, talla o ambos parámetros.
Los datos obtenidos se compararon utilizando las tablas publicadas por la Fundación Orbegozo en 198818. Debido al limitado tamaño de las submuestras, se decidió analizar únicamente el EP entendido, tal y como se describe en los resultados preliminares del estudio ALADINO5, como la suma de sobrepeso y obesidad, que en nuestro caso sería tener un percentil superior o igual a 90 de índice de masa corporal (IMC) en las citadas tablas, tal y como se propone en la GPC para la prevención y el tratamiento de la obesidad infantojuvenil14.
Estudio realizado a partir de datos secundarios previamente obtenidos en la práctica clínica. Los datos fueron anonimizados en un inicio previo al análisis estadístico de los datos. No había, por tanto, datos de carácter personal.
Análisis estadísticoSe expresaron las medias ± desviaciones estándar para describir la distribución del IMC en los diferentes subgrupos. Se comparó el IMC de los 2 cupos de pediatría con la población de referencia18, expresando en número de unidades de la desviación estándar de la distribución normal ajustada (z). Se contrastó la diferencia de medias de sobrepeso entre ambos cupos mediante la prueba de la t de Student. Se calcularon las razones de odds (OR) de prevalencia del EP y sus intervalos del confianza del 95% de probabilidad (IC del 95%), estratificando por sexo y edad. Se utilizó el programa estadístico SPSS versión 15.0.1.
ResultadosLa muestra de estudio fue de 1.669 niños, 921 del E1 (438 niñas y 483 niños) y 748 del E2 (354 niñas y 394 niños), tras eliminar 8 niños por las razones de exclusión citadas. Ello suponía el 77,6% de la población total adscrita al sistema de salud correspondiente a las 4 edades de recogida de datos. La comparación de la muestra con la población objetivo, estratificada por edad, se muestra en la tabla 3. Se observaba una mayor adherencia al seguimiento en el E1. La edad media global de los cuatro estratos estudiados fue de 4,1, 6,0, 10,1 y 14,1 años.
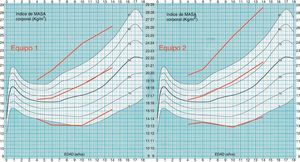
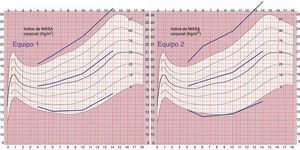
La tabla 4 muestra que el IMC medio en la muestra de Gernika-Lumo era más elevado que en la población del estudio Orbegozo en todos los subgrupos de edad y sexo. No se observaron diferencias estadísticamente significativas entre ambos cupos, para cada grupo de edad, en niños, en niñas o en el global. Las figuras 1 y 2 muestran esta representación de la situación de la muestra estudiada respecto a la de referencia, observándose una mayor dispersión de los datos en la muestra de estudio que en la población de referencia.
IMC medio de las diferentes subpoblaciones, DE y desviación de la media con respecto a la media de referencia (Orbegozo 88), expresado en número de desviaciones estándar (z)
| Orbegozo 88 | Equipo 1* | Equipo 2* | ||||||||||||
| Edad | Niñas | Niños | Niñas | Niños | Niñas | Niños | ||||||||
| Media | Media | Media | DE | z | Media | DE | z | Media | DE | z | Media | DE | z | |
| 4 años | 16,3 | 16.2 | 16,5 | 1,5 | 0,2 | 16,5 | 1,4 | 0,2 | 16,5 | 1,7 | 0,1 | 16,4 | 1,7 | 0,2 |
| 6 años | 16,5 | 16,3 | 16,8 | 2,0 | 0,2 | 16,7 | 1,9 | 0,3 | 17,1 | 2,5 | 0,3 | 17,0 | 1,9 | 0,4 |
| 10 años | 17,6 | 17,1 | 18,2 | 2,6 | 0,2 | 18,5 | 2,9 | 0,6 | 18,3 | 2,9 | 0,3 | 18,9 | 3,2 | 0,8 |
| 14 años | 20,4 | 19,4 | 21,1 | 3,0 | 0,3 | 20,7 | 2,9 | 0,5 | 21,1 | 3,5 | 0,3 | 21,4 | 3,8 | 0,7 |
La prevalencia de EP en la muestra total estudiada fue del 17,9% (IC del 95%, 16,2-19,8), el 16,6% en la población adscrita al E1 y el 19,5% al E2. La tabla 5 muestra las diferentes prevalencias específicas para cada grupo de edad, para ambos sexos y en ambos equipos pediátricos. Integrando ambos equipos, en todos los subgrupos de edad se observó una mayor prevalencia de EP en los niños que en las niñas, aunque las diferencias únicamente fueron significativas para el grupo de 10 años (p=0,005) (resto p>0,050).
Evolución del EP en función de la edad por grupos en niños, niñas y en el global. Comparación de los 2 cupos de pediatra, tomando como referencia el grupo de 4 años de cada equipo
| Equipo 1 | Equipo 2 | OR (IC del 95%)b | |||||
| N | EP, % | OR (IC del 95%)a | N | EP, % | OR (IC del 95%)a | ||
| Niños | |||||||
| 4 años | 125 | 13,6% | 1 | 117 | 12,8% | 1 | 1,07 (0,51-2,25) |
| 6 años | 125 | 22,4% | 1,83 (0,95-3,56) | 125 | 21,6% | 1,87 (0,94-3,73) | 1,05 (0,58-1,91) |
| 10 años | 134 | 25,4% | 2,16 (1,14-4,11) | 87 | 28,7% | 2,74 (1,34-5,60) | 0,84 (0,46-1,55) |
| 14 años | 99 | 14,1% | 1,05 (0,49-2,24) | 65 | 26,2% | 2,41 (1,11-5,22) | 0,47 (0,21-1,02) |
| Niñas | |||||||
| 4 años | 137 | 11,7% | 1 | 95 | 11,6% | 1 | 1,01 (0,45-2,28) |
| 6 años | 134 | 14,9% | 1,33 (0,66-2,69) | 101 | 22,8% | 2,25 (1,03-4,92) | 0,60 (0,30-1,16) |
| 10 años | 90 | 14,4% | 1,28 (0,58-2,80) | 89 | 15,7% | 1,43 (0,61-3,33) | 0,90 (0,40-2,05) |
| 14 años | 77 | 14,3% | 1,26 (0,55-2,87) | 69 | 20,3% | 1,94 (0,82-4,59) | 0,65 (0,28-1,56) |
| Global | |||||||
| 4 años | 262 | 12,6% | 1 | 212 | 12,3% | 1 | 1,03 (0,60-1,79) |
| 6 años | 259 | 18,5% | 1,58 (0,98-2,55) | 226 | 22,1% | 2,03 (1,21-3,41) | 0,80 (0,51-1,25) |
| 10 años | 224 | 21,0% | 1,84 (1,13-3,00) | 176 | 22,2% | 2,04 (1,18-3,51) | 0,93 (0,58-1,51) |
| 14 años | 176 | 14,2% | 1,15 (0,66-2,01) | 134 | 23,1% | 2,15 (1,21-3,82) | 0,55 (0,31-0,99) |
EP: exceso de peso; IC: intervalo de confianza; OR: odds ratio.
Estratificando por edad y tomando como grupo de referencia el grupo de 4 años de cada equipo, se observó un incremento de la OR de prevalencia del EP según aumentaba la edad. En niños, en el grupo de 10 años de ambos equipos y en el de 14 años en el E2, la OR fue significativamente más elevada que a los 4 años. En niñas, únicamente se observó una OR significativamente superior en el grupo de 6 años del E2.
Al comparar las prevalencias a los 4 años, tanto en niños como en niñas, se observaron valores similares en ambos equipos pediátricos, así como en niños de 6 años, y prevalencias más bajas en los años posteriores en el E1. La OR en el global de niños y niñas a los 14 años fue significativamente más baja en el E1; OR=0,55 (IC del 95%, 0,31-0,99) (p=0,043).
DiscusiónEl hecho de la existencia de un problema de EP a nivel mundial, con todas las consecuencias físicas, psicológicas, sociales, laborales y de gasto público, y el que la tendencia de su prevalencia sea progresiva1,19–22 han llevado a muchos países a plantear, seguramente tarde, acciones encaminadas a su prevención y tratamiento6,7,14–16. Sin embargo, el nivel de evidencia de estas acciones es, como mucho, moderado y el beneficio se limita la mayor parte de las veces al espacio de tiempo en el que se realizan los estudios o el inmediato posterior a aquel14. Todo ello parece indicar que la solución tiene que partir de una instancia superior, con planificación efectiva de todos y cada uno de los estamentos que puedan tratar y, sobre todo, prevenir el problema: familiares, escolares, sociales, audiovisuales, publicitarios y sanitarios7,14–16.
Si existiera beneficio en la aplicación sistemática de un programa con objeto de prevenir y tratar el EP infantil y se aplicara permanentemente en el tiempo, este tendría que reflejarse en resultados a medio-largo plazo, siquiera moderadamente14,15.
En este estudio comparábamos 2 poblaciones. Sobre la primera, desde que se constataron las prevalencias de EP en menores de 10 años en 1996, se ejercieron acciones preventivas comunitarias y personales en el ambiente sanitario y familiar, así como de tratamiento/seguimiento en los casos de niños con parámetros de EP o en los casos en los que se constataba una tendencia a desviarse hacia dichos parámetros. Estas medidas comenzaron a tomarse cuando la población de 14 años del estudio actual tenía de 1 a 4 años23. No se ejerció, más allá de las medidas inespecíficas propuestas en el Programa de Actividades Preventivas y de Promoción de la Salud de mantener una alimentación equilibrada y realizar ejercicio físico, al menos de forma sistemática y exceptuando las encaminadas a toda la comunidad, ninguna acción preventiva o de tratamiento del EP sobre la otra mitad de la población infantil, la perteneciente al E2, por las razones estructurales antes citadas. Tampoco se habían conocido las prevalencias de EP de dicha población por no haberse realizado nunca ningún tipo de prospección.
Es importante conocer el grado de efectividad de las actividades que se realizan en los CS a fin de adecuarlas en su frecuencia e incluso abandonar aquellas que no producen ningún beneficio en la población infantil, ya que toda intervención médica conlleva la probabilidad de efectos adversos como la estigmatización y la iatrogenia. La nueva situación del CS de Gernika-Lumo nos llevó a investigar si las medidas en aras a minimizar el impacto del EP en la población infantil merecen la pena de adoptarse por parte de la generalidad de la Pediatría o, si por el contrario, no merece ese esfuerzo.
El tamaño de la muestra es limitado; sin embargo, el número de niños estudiados fue lo suficientemente grande como para obtener significación estadística. Las pérdidas en las revisiones de control de salud infantil fueron escasas y rondaron entre la quinta parte en todas las edades y la tercera parte en la revisión correspondiente a los 14 años, debido esto último, tal como se ha apuntado, a la recogida no idónea de los datos. Existen diferencias entre las pérdidas de ambos equipos, siendo superior en el segundo, pero mostrando un paralelismo en la evolución de las mismas.
Siguiendo las recomendaciones de la GPC del Ministerio de Sanidad y Política Social, se optó por el IMC como medida para calibrar el estado nutricional por ser la medida más sencilla de obtener, eficiente, presentar propiedades estadísticas bien definidas y haber sido adoptada internacionalmente como un indicador razonable de la acumulación de la grasa subcutánea14. De la misma manera, se optó por cotejar los resultados de los IMC con los de las tablas de la Fundación Orbegozo de 1988, a fin de evitar la influencia del aumento generalizado de IMC medios y desviaciones estándar que ocurren desde entonces en las nuevas curvas y tablas y que normalizan casos de EP14,18.
La prevalencia de EP en la muestra total estudiada correspondiente a las 4 edades es alta, pero menor a la que muestran otros estudios de nuestro entorno3,4,24,25. Dicha prevalencia es más alta en varones, de acuerdo con la mayoría de los estudios que refieren un aumento de EP en el sexo masculino hasta la adolescencia, a partir de la cual se igualan las prevalencias y se invierten a partir de la 5.ª década de la vida7,25,26.
Se observaba una menor prevalencia de EP en la población correspondiente al grupo en el que se realizaron actividades preventivas del EP, así como de seguimiento y control cuando se constataba el problema. Esta diferencia aumentaba según lo hacía la edad de la población, de forma que alcanza significación estadística en el grupo de 14 años.
A pesar de que la mayoría de metaanálisis concluyen que las intervenciones tanto para la prevención como para el tratamiento de la obesidad tienen resultados muy limitados y ceñidos a la duración de la actividad o a un período inmediatamente posterior, los datos obtenidos en nuestro estudio avalan la opinión de algunos autores que afirman que la actividad continuada frente al EP pueden lograr los fines propuestos14,15. La constatación de los niveles de IMC en las distintas edades del estudio, similar en las tempranas y con diferencia estadística a los 14 años en la prevalencia de EP, nos acerca a la conclusión de que el seguimiento estrecho del EP en sus vertientes preventivas y de tratamiento puede ser efectivo.
La evaluación del estudio era de corte transversal, analizándose todas las medidas antropométricas obtenidas en los controles de salud infantil realizados durante los 3 años anteriores al inicio del estudio (2010). El estudio tenía vocación de ensayo comunitario (estudio de intervención seudoaleatorio, ensayo cuasiexperimental). Un ensayo comunitario habría supuesto el seguimiento de la cohorte. Una cohorte retrospectiva planteaba dificultades de cara a la obtención de la información. El estudio prospectivo sería éticamente cuestionable, pues supondría la no realización de algunas de las acciones encaminadas para prevención-tratamiento del EP en uno de los grupos durante un período prolongado, sobre todo con hipótesis razonables, como la indicada por este estudio, de que dicha intervención sería efectiva. Debido al diseño del estudio, no podemos establecer una relación de causa efecto entre la actividad preventiva y la reducción de la prevalencia, aunque la progresividad de esta así pudiera indicarlo, por lo que sería interesante realizar un estudio longitudinal de los datos antropométricos de estos últimos 25 años de ambos grupos de niños e incluso, para el control adecuado de sesgos, la inclusión de más grupos de niños con y sin intervención.
Como conclusión de este estudio, parece lógico pensar que el trabajo sostenido en el tiempo en aras a la consecución de la solución de un problema crónico como es la obesidad, que depende en gran medida de la adquisición de unos modos de vida perjudiciales, obtendrá en un futuro, al menos a medio plazo, un resultado beneficioso. Hay que tener en cuenta que estos resultados se obtuvieron en un período en el que ningún organismo sanitario había tenido en cuenta la magnitud del problema o no había establecido ningún plan para enfrentarlo y, desde los medios de comunicación, se primó el consumo y la adquisición de alimentos y bienes de consumo perjudiciales para la salud desde el punto de vista nutricional y, en concreto, obesógenos. El plan coordinado contra la obesidad ha de tener un impacto bastante mayor que el obtenido por el trabajo en nuestras consultas y en la comunidad, pero este seguirá siendo muy importante, si no imprescindible, para la obtención de los resultados apetecidos.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.