El síndrome de Prune-Belly (SPB) es una anomalía congénita infrecuente caracterizada por hipoplasia o ausencia de pared abdominal, criptorquidia bilateral y anomalías del tracto urinario1–5. La mayoría de los casos ocurren esporádicamente3; sin embargo, hay descritos casos familiares6,7, lo que sugiere la existencia de alguna forma de herencia, principalmente la recesiva ligada al X, aunque otros patrones como el autosómico recesivo, dominante o mitocondrial también han sido propuestos6,7. Por definición, el paciente debe ser varón, ya que tiene que existir criptorquidia para que exista la tríada completa; sin embargo, un equivalente a este síndrome conocido como seudo-Prune Belly ha sido descrito en mujeres (3-5%) con musculatura abdominal laxa y alteraciones congénitas del aparato genito-urinario3–5.
Se comenta el caso de un varón a término, producto de una cuarta gestación controlada; sin antecedentes familiares relevantes. En la ecografía de la semana 20 de gestación se detecta dilatación de ambas pelvis renales de 12mm. A las 27 semanas se repite el estudio mostrando dilatación piélica de 10mm y ascitis masiva con intestino hiperecogénico sin visualizarse estómago, que sugiere obstrucción de intestino delgado. Dos semanas después persisten la ascitis y la dilatación de ambas pelvis renales y aparece polihidramnios (índice de líquido amniótico [ILA] 40cm), por lo que se procede a drenar el líquido amniótico. En las ecografías posteriores continúa la hidronefrosis, aparecen dos imágenes seudoquísticas en el abdomen y desaparece progresivamente la ascitis.
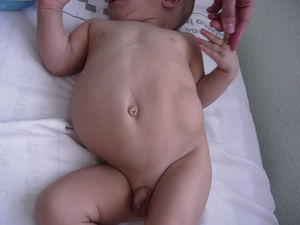
Al nacimiento presenta un peso adecuado destacando una pared abdominal flácida, a través de la cual se palpan fácilmente los órganos, ambos testes están descendidos y no presenta otras anomalías asociadas. Realiza su primera micción y meconio en el periodo neonatal inmediato. En la ecografía abdominal se observa una musculatura marcadamente adelgazada, el riñón derecho presenta un aumento difuso de la ecogenicidad, con mala diferenciación córtico-medular, y el izquierdo está sustituido por formaciones quísticas (la mayor de 65mm), sin visualizarse parénquima. Se realiza cistouretrografía miccional seriada en la que no se detectan anomalías y una gammagrafía renal en la que el riñón derecho tiene un 65,86% de funcionalidad y el izquierdo un 34,14%. Además, se una realiza ecografía cerebral, estudio cardiológico y óseo, descartando otras anomalías. El cariotipo es 46, XY.
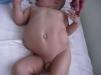
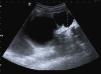
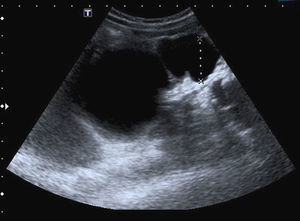
Ante estos hallazgos, se diagnostica de seudo-Prune Belly y, tras su alta hospitalaria, se controla periódicamente en la consulta de nefrología. En la actualidad tiene 3 años; presenta un filtrado glomerular estabilizado en 86,2ml/min/1,73 m2, cumpliendo criterios de estadio 2 de la clasificación K/DOQUI (Kidney Disease Outcomes Quality Initiative)8. Alcanzó un pico máximo de creatinina (0,88mg/dl) a las 4 semanas de vida y presentó hipertensión arterial durante los primeros meses, que se controló con hidralazina y captopril. No ha tenido infecciones urinarias, complicaciones respiratorias ni digestivas. Su desarrollo psicomotor y póndero-estatural es adecuado y persiste con hipoplasia de la pared abdominal a través de la cual se visualiza el contorno de los órganos (fig. 1). En los controles ecográficos renales se aprecia un crecimiento lento del riñón derecho (distancia interpolar actual de 71mm) y en la fosa renal izquierda persiste una estructura con dos formaciones quísticas (la mayor de 77mm) (fig. 2).
Los casos publicados previamente como seudo-Prune Belly hacen referencia a mujeres con clínica típica o varones con uropatía característica y pared abdominal normal o con criptorquidia unilateral2,9. Son escasas las publicaciones en las que la criptorquidia esté ausente9; incluso hay quien sugiere que el descenso testicular debe hacer dudar del diagnóstico2. La localización más frecuente de los testículos en SPB es en el polo inferior de los riñones, los pacientes con menor grado de hipoplasia muscular pueden tenerlos más bajos o incluso en el canal inguinal2. Se desconoce qué factores causan el descenso anómalo testicular en el SPB, sugiriéndose que es necesaria la presencia de musculatura abdominal normal para la movilización de los testes hasta el escroto; en este caso, la escasa musculatura infraabdominal pudo haber facilitado el descenso testicular, aunque otros factores desconocidos pudieron haber ocasionado una penetrancia incompleta del síndrome.
El manejo de estos pacientes se basa principalmente en la reconstrucción de la pared abdominal y del tracto urinario, así como en la orquidopexia y tratamiento del resto de anomalías asociadas2,5,10. El espectro evolutivo de esta patología es muy variable, desde niños que fallecen en el periodo neonatal temprano hasta aquellos que conservan la función renal a largo plazo2,3. Las anomalías renales y la hipoplasia pulmonar son las principales determinantes del pronóstico y supervivencia. Un 30% de los pacientes desarrollan fallo renal terminal en la infancia o la adolescencia3,5,10. La presencia de alteraciones renales en la ecografía, un nadir neonatal de creatinina superior a 0,7mg/dl o pielonefritis recurrentes son los principales factores para evolucionar a fallo renal4,11. Los pacientes afectados de seudo-Prune suelen presentar uropatías más graves y de peor pronóstico que aquellos con la tríada completa3,9.